Что такое водяная мозоль и почему она возникает?
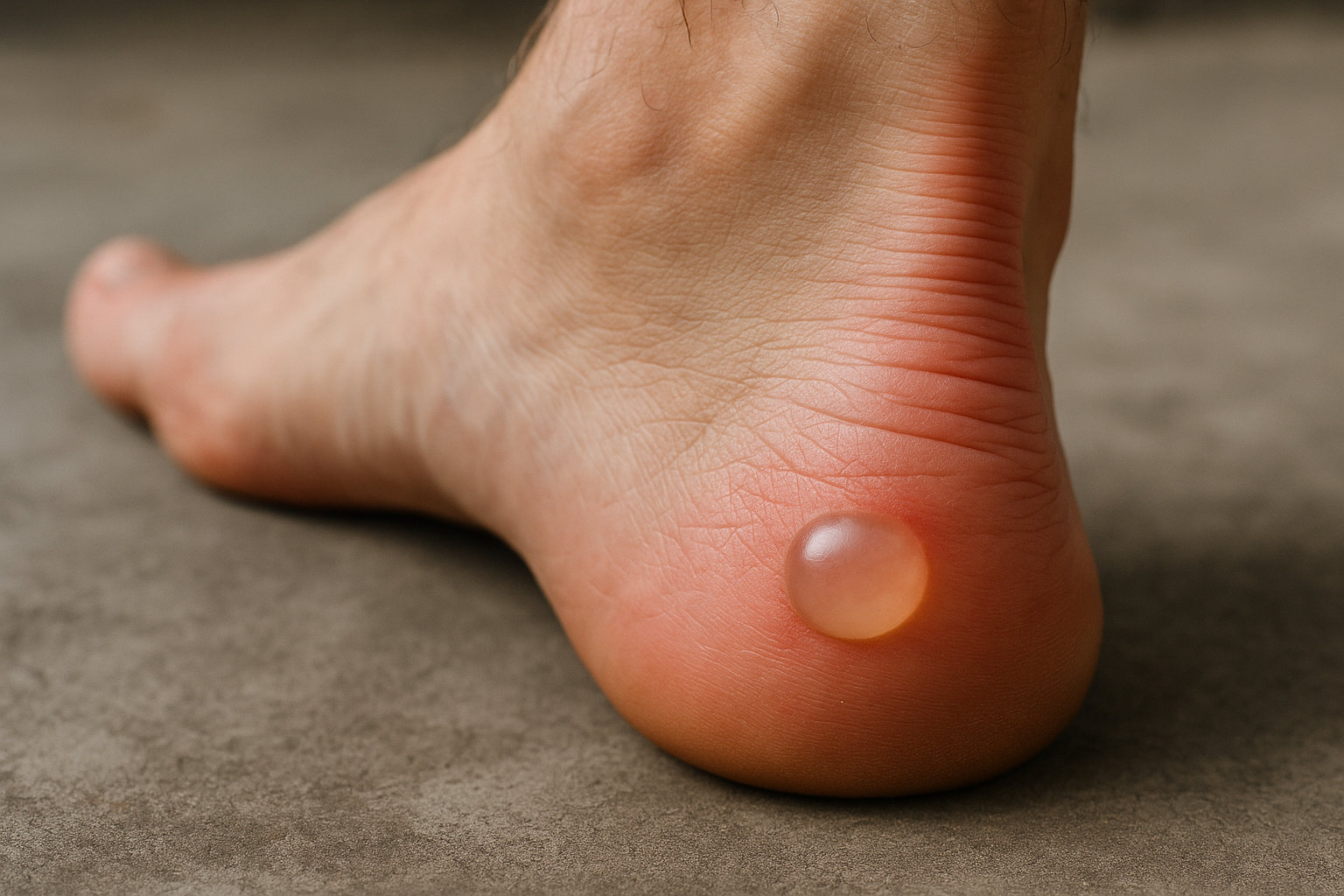
Водяная мозоль — это пузырь с прозрачной жидкостью в верхних слоях кожи, который появляется из‑за повторяющегося трения и сдвига тканей при ходьбе или беге, особенно в тесной или новой обуви, на длительных дистанциях и при потливости стопы.
В основе — микротрещина внутри эпидермиса (обычно в слое шиповатых клеток), после которой пространство заполняется серозной жидкостью в течение ближайших часов; снаружи видны покраснение, затем «складка» и быстрое наполнение пузыря.
Ключевой механизм — сдвиговые нагрузки мягких тканей из‑за движения костей стопы относительно кожи при высокой силе трения и многократных повторениях, а не просто «натирание» поверхности; поэтому роль имеет сочетание обуви, носков и особенностей походки.
Подробнее о патомеханике
Исследования показывают двухэтапное образование пузыря: внутрикожный разрыв и последующее заполнение жидкостью, близкой по составу к плазме, но с меньшим уровнем белка; процесс завершается примерно за 2 часа при продолжающемся воздействии нагрузки.
«Пузыри трения — это результат повторной сдвиговой деформации: движение костей, высокая сила трения и многократность событий — три обязательных элемента».
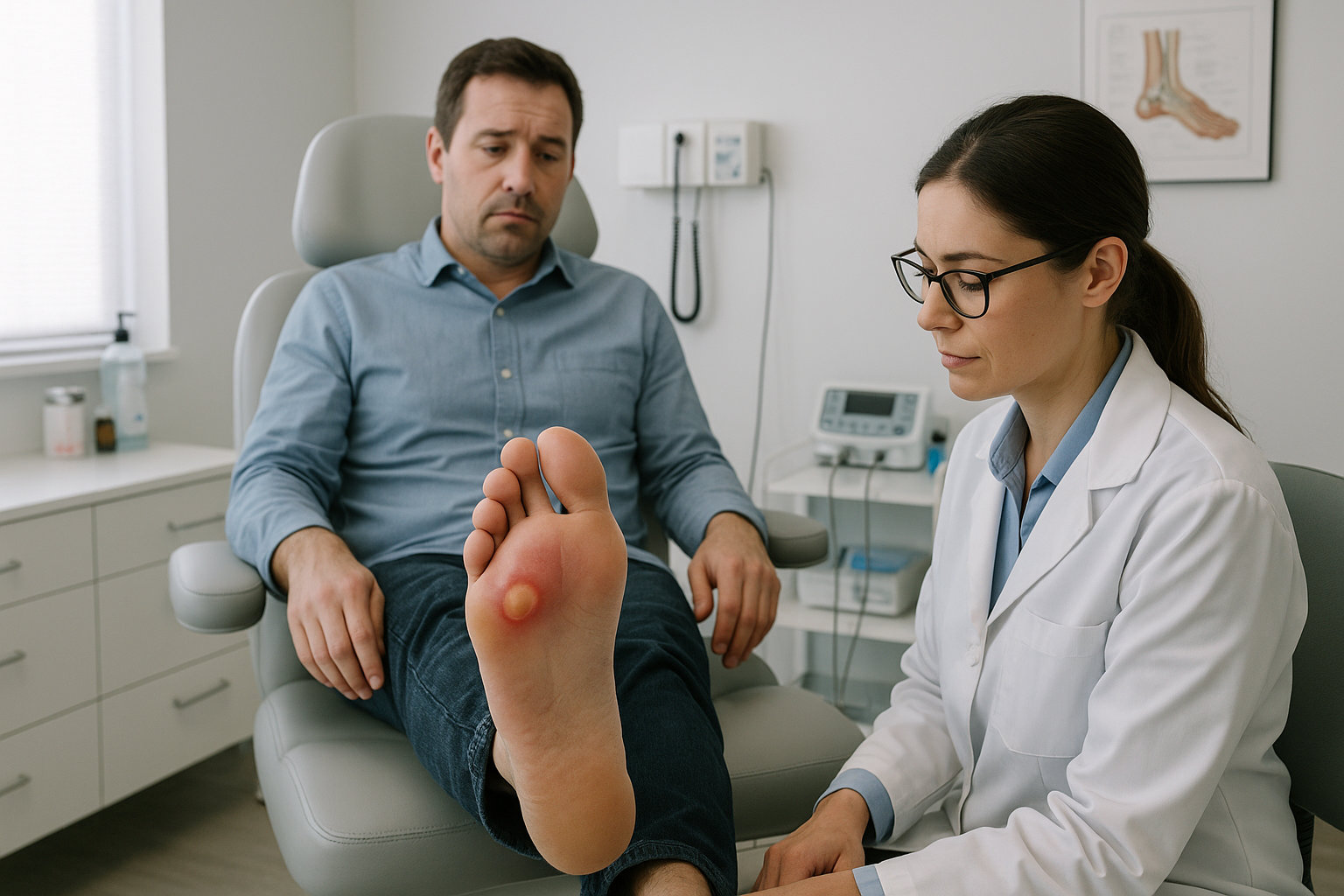
Какие симптомы требуют визита к подологу?
Подолог показан при болевом пузыре, мешающем ходьбе, при крупных или повторяющихся мозолях в одном месте, а также если пузырь не уменьшается в течение нескольких дней — это поможет оценить нагрузку, обувь и риск инфицирования.
- Признаки воспаления: нарастающее покраснение, теплоту кожи, болезненность, отёк вокруг пузыря — это ранние маркеры инфекции и повода для осмотра специалистом.
- Кровяные или подкожные пузыри, пузыри под ногтем, выраженное нарушение походки и нагрузки — чаще требуют профессиональной обработки и разгрузки.
- Группы риска: люди с сахарным диабетом, нарушением кровотока или сниженным иммунитетом должны обращаться раньше из‑за опасности язв и задержки заживления.
Если есть сомнение в природе пузырей (множественные, необычная локализация, зудящие или с корками), подолог направит к дерматологу для уточнения диагноза и исключения инфекционных или аутоиммунных буллёзных дерматозов.
Раннее обращение при нарастающей боли, гное или изменении цвета содержимого пузыря снижает риск распространения инфекции и осложнений походки.
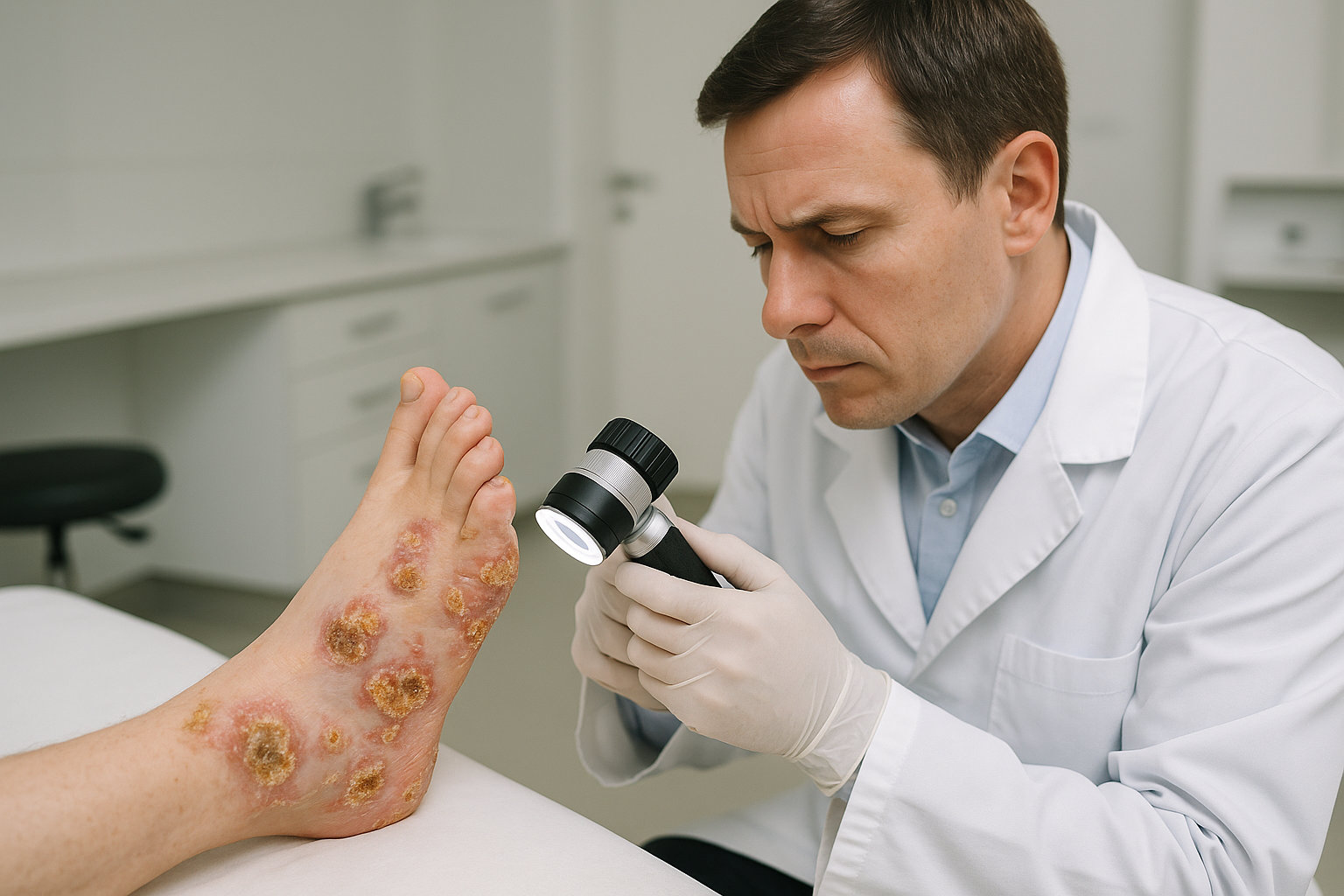
Когда с водяной мозолью обращаться к дерматологу?
Дерматолог нужен, когда клиника не типична для пузыря трения: множественные пузыри без явного натирания, рецидивирующие волдыри на разных участках, зудящие группы пузырьков, медленное заживление или корочки «мёдового» цвета — это может быть импетиго, контактный дерматит или буллёзные дерматозы.
При подозрении на иммунобуллёзные болезни (например, буллёзный пемфигоид) проводятся дерматоскопия и биопсия кожи: гистология, прямая иммуннофлуоресценция перилезионально, иногда сывороточные ИФА — такие тесты повышают точность диагностики и определяют тактику.
Если пузырь осложнился инфекцией с гнойным отделяемым, лихорадкой или быстрым распространением покраснения, дерматологический осмотр помогает подтвердить диагноз, назначить местную или системную терапию и исключить другие причины буллёзных поражений кожи.
Для первичной навигации можно оформить консультацию дерматолога, особенно при повторных эпизодах без нагрузки или при атипичном расположении и размере пузырей.
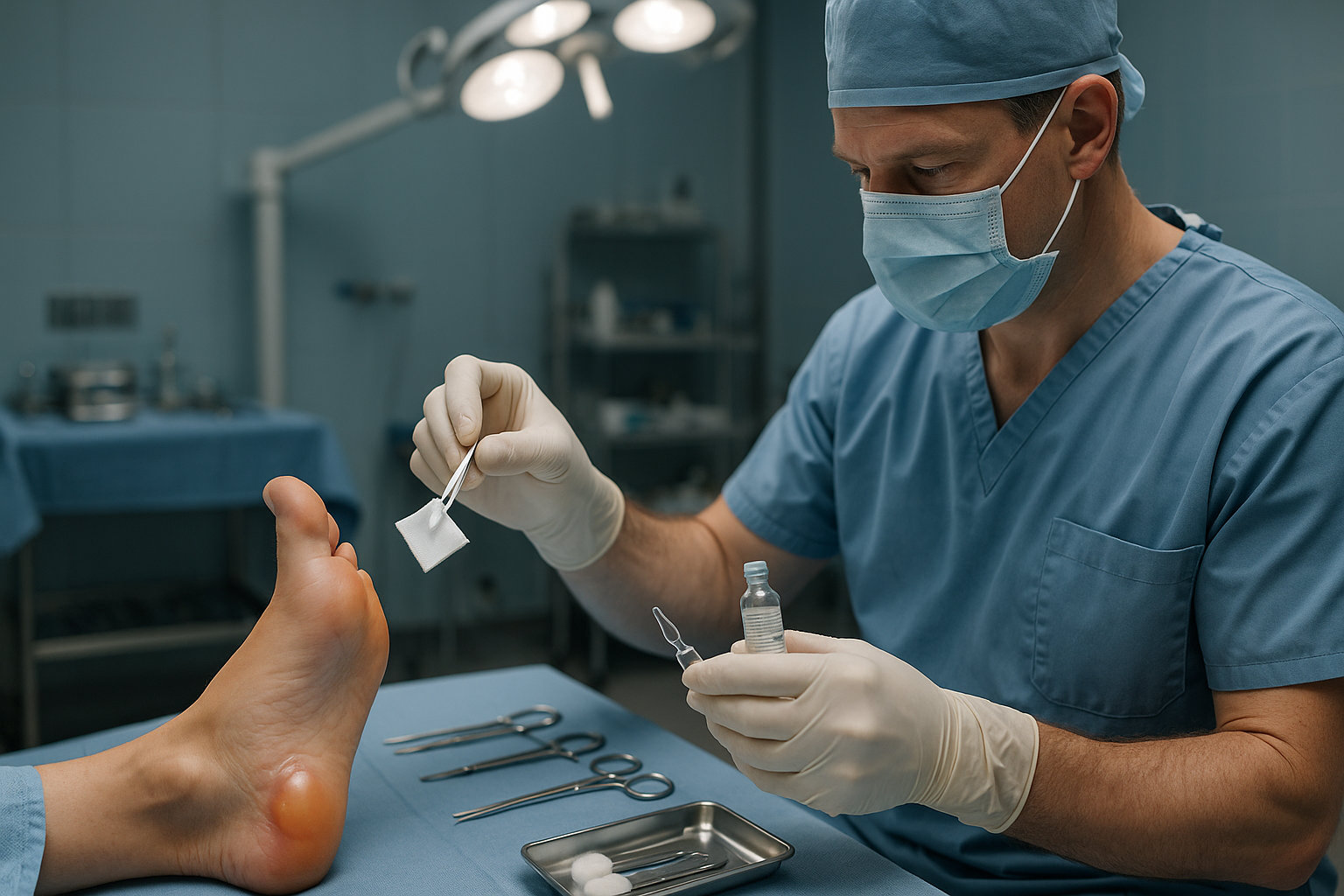
В каких случаях подключается хирург стопы?
Хирург стопы подключается при осложнениях: сильная боль и напряжённый пузырь, мешающий опоре, подозрение на нагноение, кровяное содержимое, разрыв с отслоением кожного «клапана», а также при хронических рецидивах в зоне деформаций стопы, где нужна разгрузка и коррекция биомеханики.
Врач оценивает распространённость воспаления, жизнеспособность покрышки пузыря и состояние мягких тканей; при необходимости выполняет стерильную эвакуацию содержимого с сохранением кожи, хирургическую обработку раны, дренирование, направляет на коррекцию нагрузки и обуви.
- Показания к вмешательству: гной, нарастающий отёк и покраснение, выраженная боль, кровянисто‑сукровичное содержимое, большие пузыри на пяточной нагрузке, рецидивы на фоне деформаций.
- Маршрут: совместная оценка с подологом; при подозрении на нетипичную причину или буллёзное заболевание — привлечение дерматолога.
Своевременная хирургическая обработка инфицированного пузыря снижает риск распространения инфекции и ускоряет восстановление опоры.
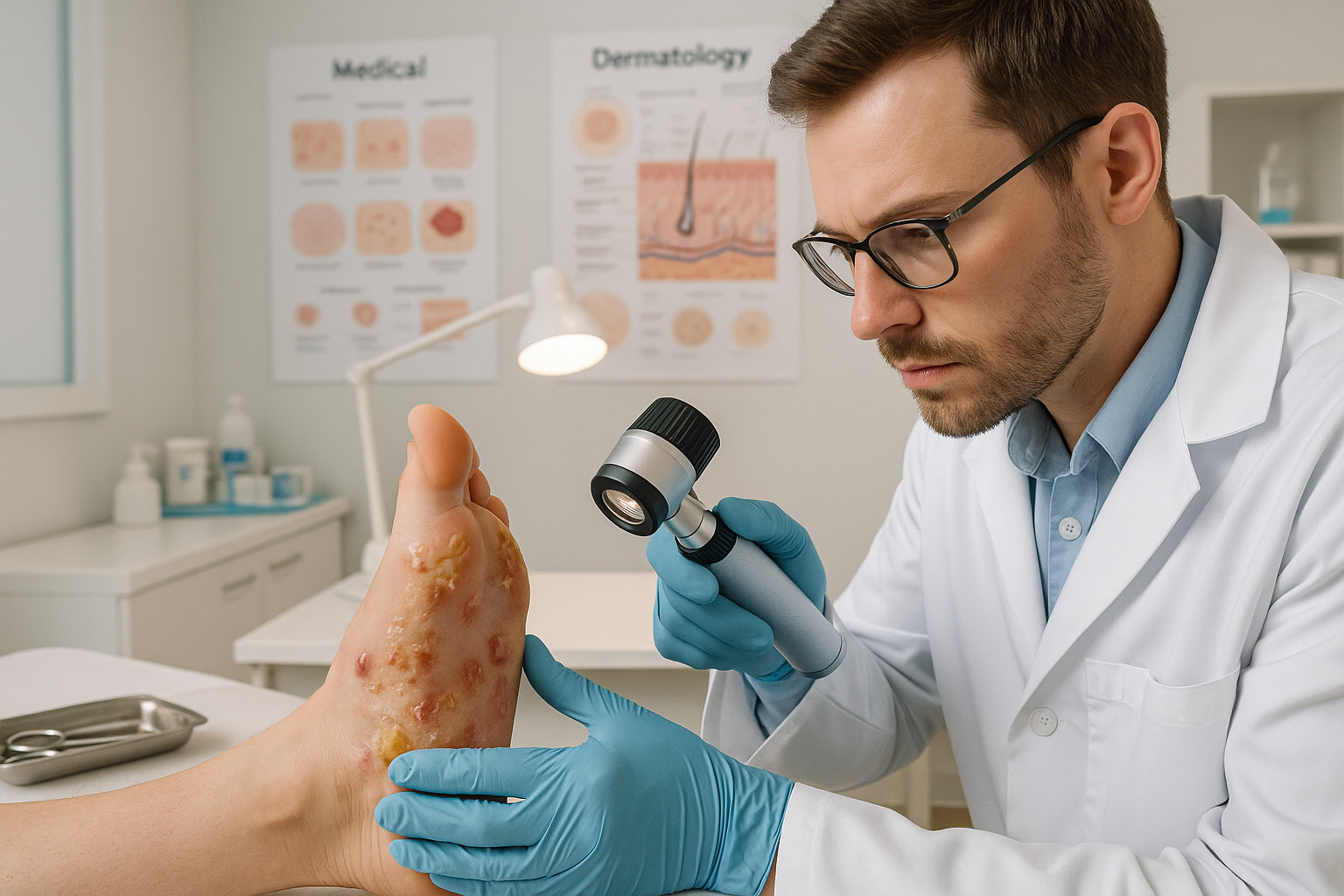
Что означает точность диагностических тестов при мозоли?
Точность тестов — это насколько хорошо метод подтверждает тип пузыря и исключает «маски» водяной мозоли: инфекцию, импетиго, контактный дерматит, иммунобуллёзные дерматозы; в рутинных случаях достаточно клинического осмотра, при атипии применяют дерматоскопию и, при подозрении на иммунные формы, биопсию с прямой иммуннофлуоресценцией.
Дерматоскопия помогает увидеть сосудистый рисунок, эрозии, корочки и косвенные признаки инфекции, повышая диагностическую уверенность при схожих высыпаниях, что уменьшает риск неверного лечения.
Биопсия кожи с гистологией и прямой иммунной флюоресценцией уточняет иммунобуллёзные процессы; серологические ИФА добавляют специфичности для отдельных антител — такой алгоритм снижает вероятность пропустить системную природу пузырей.
Когда достаточно осмотра, а когда — расширенная диагностика
Типичный одиночный пузырь трения на зоне нагрузки, с прозрачным содержимым и предшествующим натиранием — клинический диагноз; множественные, зудящие, «медовые» корочки, длительное заживление — повод для расширения диагностики и дерматологического маршрута.
При сомнениях в природе пузыря уместна очная дерматоскопия кожи стоп с последующим выбором тактики по результатам осмотра.

Какие факторы риска повышают вероятность осложнений?
Осложнения чаще развиваются при сахарном диабете, нарушенном кровотоке нижних конечностей, иммунодефицитах, выраженном гипергидрозе, ожирении, деформациях стопы и постоянных перегрузках — у этих групп выше риск инфицирования, затяжного заживления и формирования язв.
- Местные факторы: влажная среда в обуви, жёсткие швы и стельки, длительные дистанции, пузыри на пяточной опоре, повторные повреждения одного участка.
- Системные факторы: сахарный диабет, венозная/артериальная недостаточность, иммуносупрессия, нейропатия, что затрудняет контроль инфекции и боль, повышая риск позднего обращения.
- Признаки возможной инфекции: усиливающееся покраснение, локальная теплоту, мутное содержимое, пульсирующая боль — требуют очной оценки и, при необходимости, обработки раны.
Раннее распознавание факторов риска и коррекция нагрузки на стопу снижают вероятность нагноения и ускоряют возврат к обычной активности.
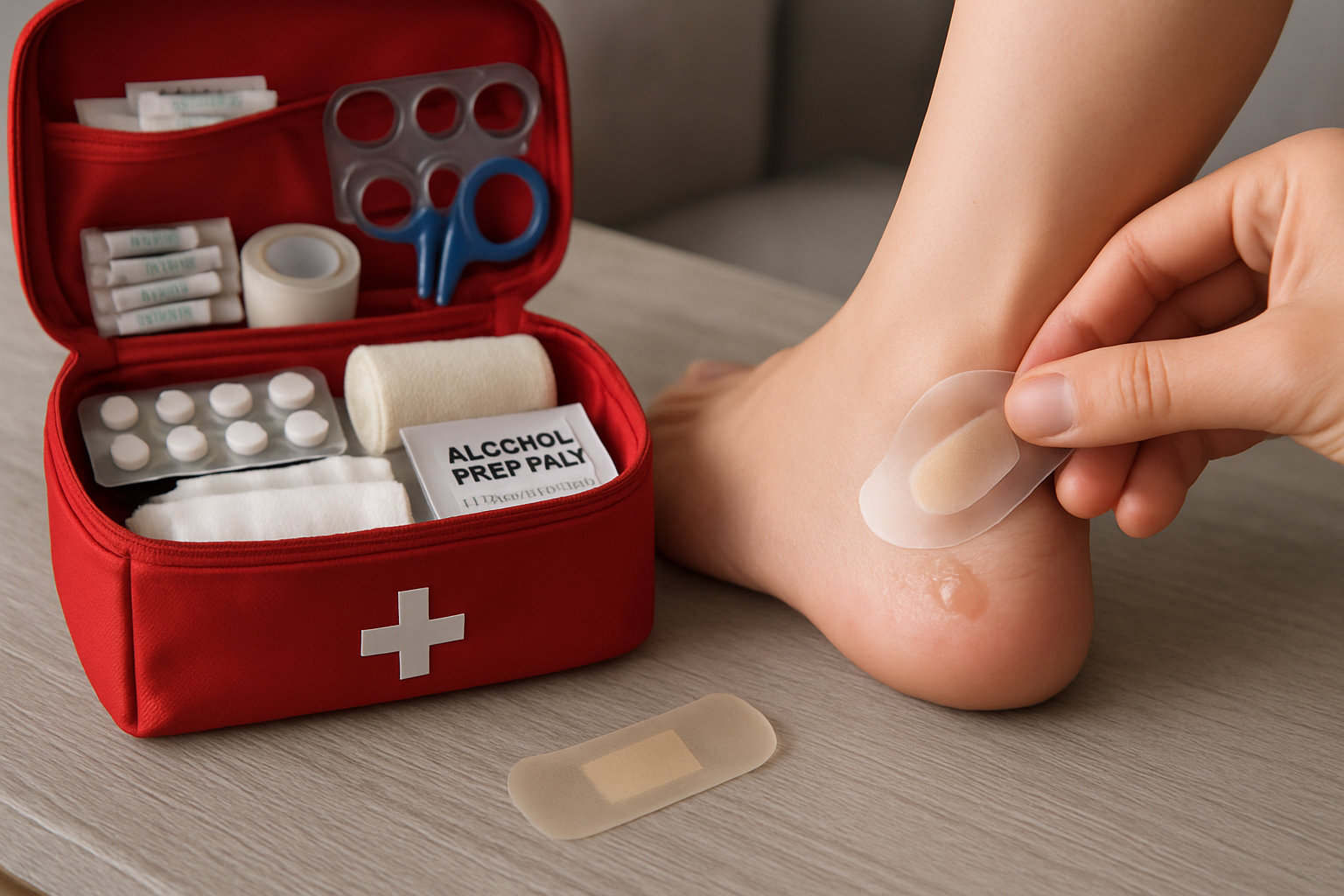
Что можно сделать дома безопасно при водяной мозоли?
Безопасная самопомощь при небольшом пузыре включает защиту от трения и чистоту кожи, это помогает снизить боль и риск воспаления без лишних манипуляций.
- Закрыть пузырь мягкой повязкой или гидроколлоидным пластырем, менять повязку ежедневно, держать участок сухим.
- Снизить нагрузку: временно сменить обувь, использовать тонкий круглый пэд с «окошком», чтобы не давить на пузырь.
- Если пузырь сам вскрылся, аккуратно удалить влагу чистой марлей, сохранить кожную «крышу» и наложить стерильную повязку.
Защитная повязка и разгрузка зоны трения обычно достаточны, чтобы пузырь уменьшался в течение нескольких дней без осложнений.
Для профилактики повторов после заживления полезен аппаратный медицинский педикюр, чтобы аккуратно убрать утолщения кожи и подобрать уход.
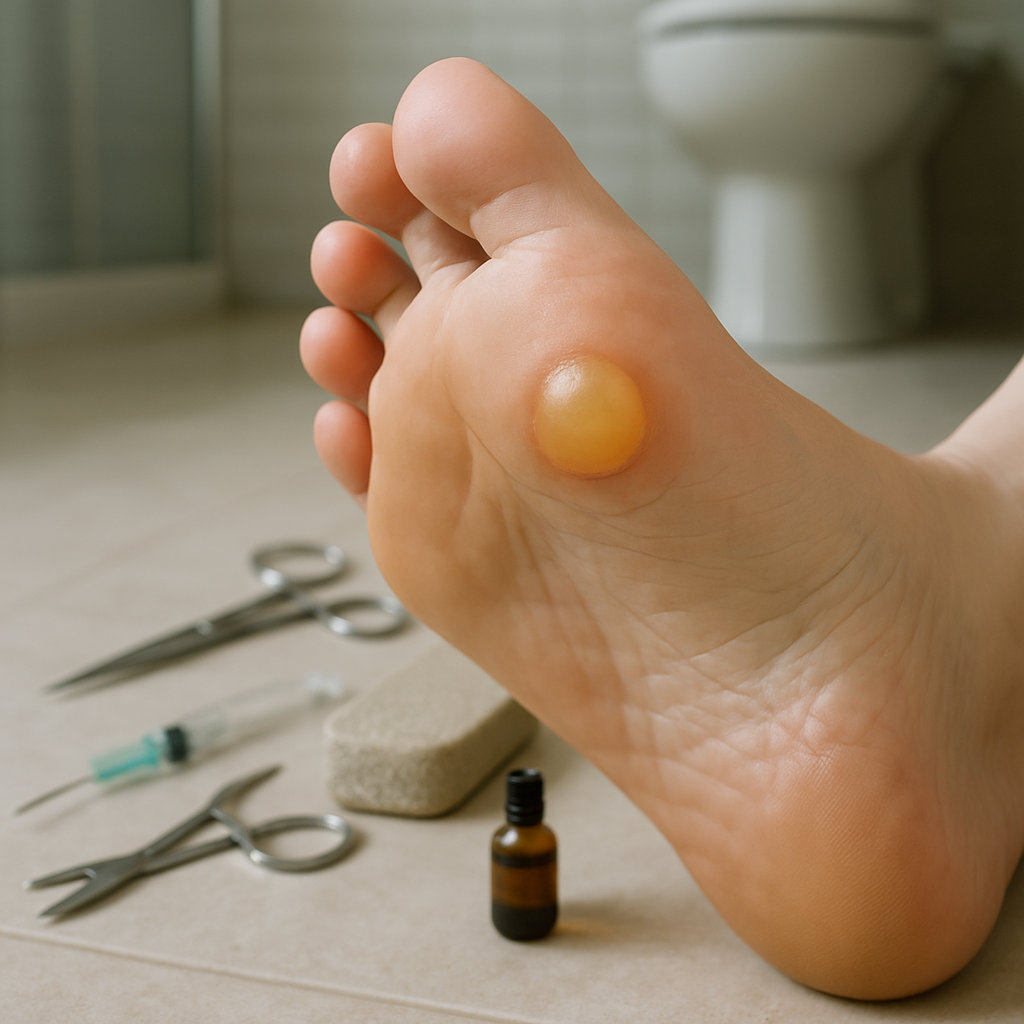
Чего делать не стоит при попытке лечить мозоль самостоятельно?
Небезопасные действия повышают риск инфицирования и замедляют заживление, поэтому их лучше избегать с первых суток появления пузыря.
- Не прокалывать пузырь грязными инструментами и не срезать кожу «крышки» — это открывает ворота инфекции.
- Не использовать агрессивные вещества, согревающие компрессы и «прижигания» — они повреждают ткани и маскируют воспаление.
- Не продолжать тренировку или длительную ходьбу «через боль» — растёт риск разрыва и нагноения.
- Не заклеивать пузырь герметичными материалами надолго без смены повязки — мацерация ухудшает состояние кожи.
Сохранение кожной покрышки — естественная «биоповязка», её удаление без показаний увеличивает шанс инфицирования и боли.
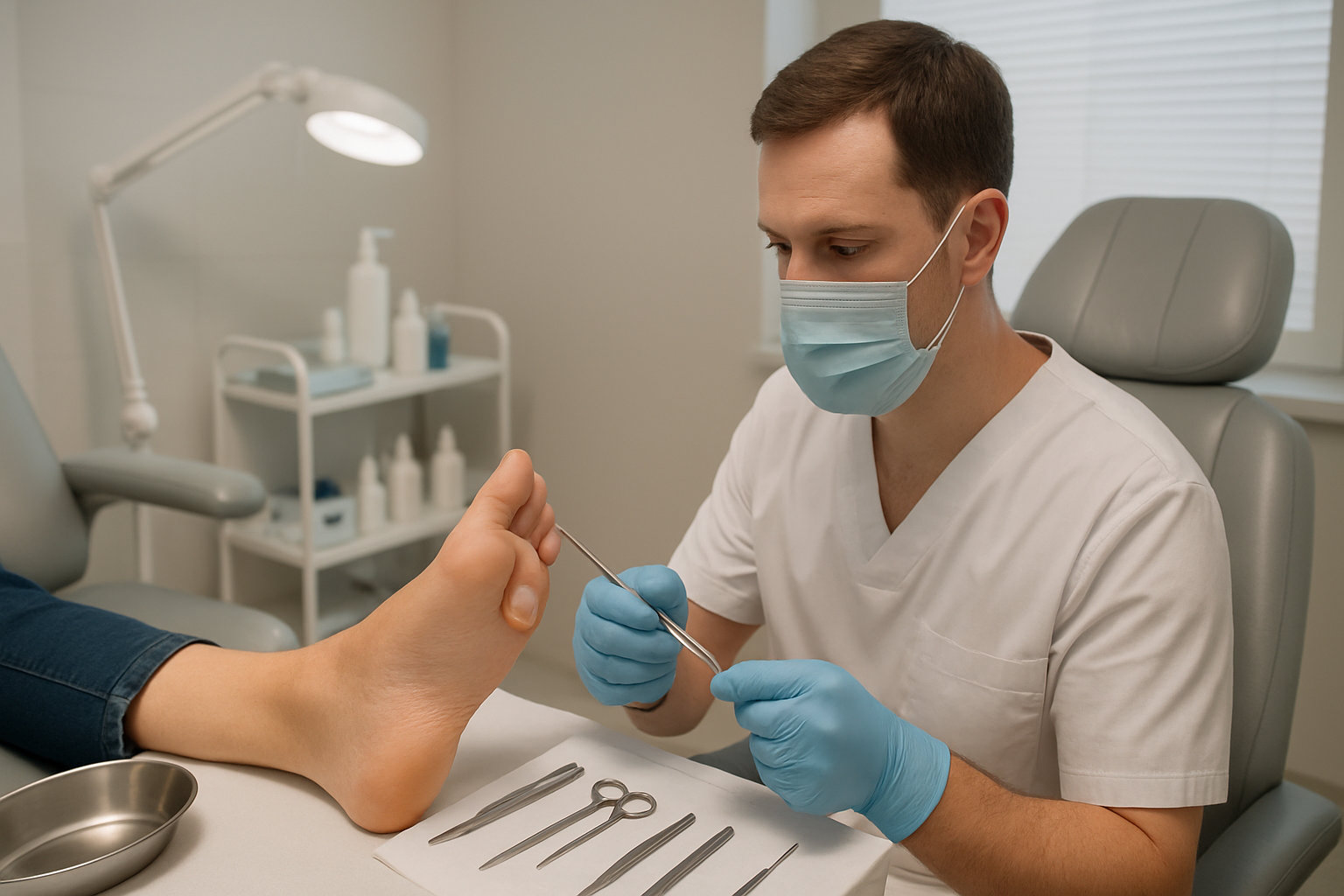
Какие методы лечения назначает подолог?
Тактика подолога направлена на безопасное снятие напряжения пузыря и профилактику инфекции, а также на устранение причин трения: обувь, стелька, техника нагрузки.
- Стерильная эвакуация содержимого с сохранением кожной покрышки, антисептическая обработка, повязка с абсорбентом; при необходимости разгрузка пэдами или тейпом.
- Подбор защитных средств: гидроколлоидные пластыри, барьерные продукты, рекомендации по носкам и кроссовкам; при рецидивах — направление к ортопеду для стелек.
- Контроль заживления и обучение уходу дома; при признаках инфекции — маршрутизация к врачу для назначения терапии.
Для первичного осмотра и индивидуальных рекомендаций можно записаться на консультацию подолога, чтобы оценить причину трения и подобрать разгрузку зоны риска.
Комбинация локальной обработки и коррекции биомеханики снижает частоту рецидивов и ускоряет возвращение к обычной активности.
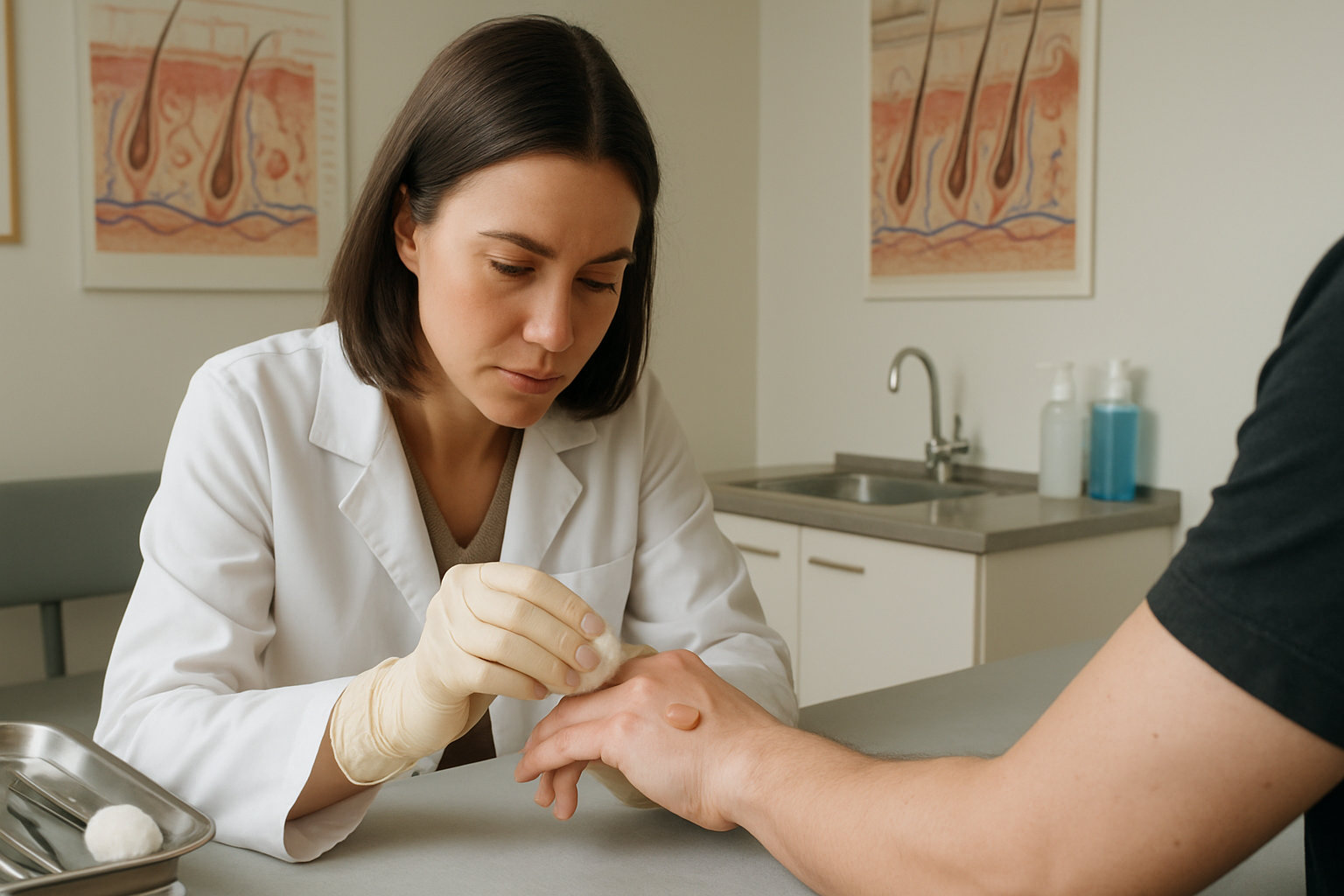
Какие препараты может рекомендовать дерматолог?
Медикаментозная тактика зависит от состояния пузыря и признаков воспаления: при неосложнённом процессе — антисептический уход и защитные повязки, при инфицировании — местные антибактериальные средства, при выраженном воспалении кожи вокруг — противовоспалительные опции по клиническим показаниям.
- Местные антисептики для обработки краёв пузыря и окружающей кожи, с последующей сухой повязкой; дерматолог выбирает форму с учётом переносимости и локализации.
- Местные антибактериальные препараты при признаках поверхностной инфекции, назначаются после осмотра; при распространённом процессе рассматриваются системные варианты по показаниям.
- Барьерные и заживляющие средства для влажной среды заживления, например гидроколлоидные покрытия, под контролем врача для снижения трения и боли.
При сомнениях в диагнозе или рецидивах полезна очная консультация дерматолога для подбора схемы и исключения заболеваний, маскирующихся под обычную мозоль.
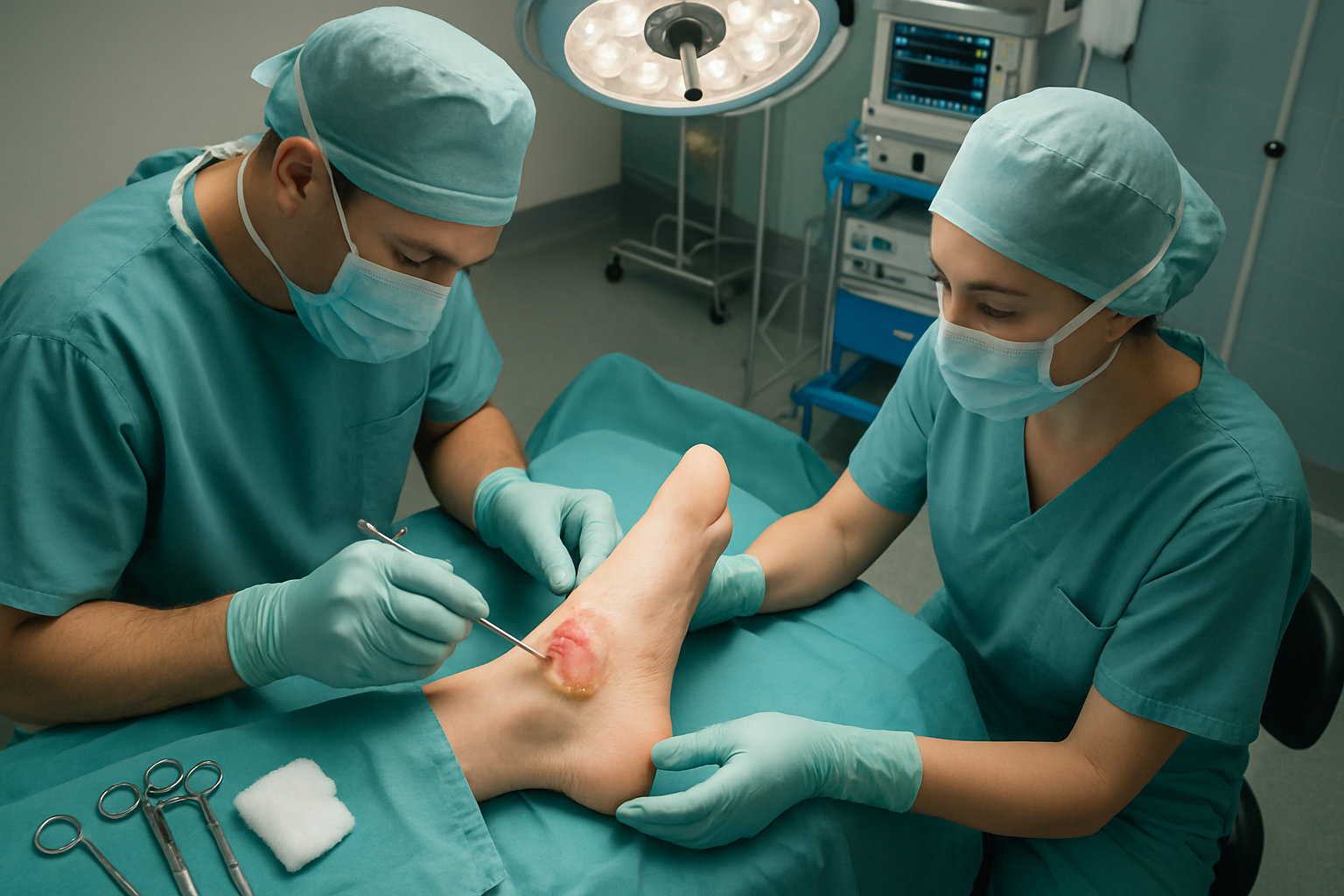
Какие операции выполняет хирург стопы при осложнениях?
Хирургическая помощь нужна при нагноении, кровянистом содержимом, разрыве с отслоением покрышки и длительно незаживающих поражениях на фоне деформаций стопы; цель — санация раны и восстановление опоры без лишней травмы.
- Стерильная эвакуация содержимого с сохранением кожной покрышки, установка дренажа при выраженном экссудате, наложение повязок с контролем заживления.
- Хирургическая обработка (дебридмент) при некрозе краёв, удаление нежизнеспособных тканей, формирование условий для эпителизации.
- Коррекция факторов нагрузки: подбор разгрузочных ортезов, направление на коррекцию деформаций при частых рецидивах и осложнениях.
Органосохраняющая тактика с бережным отношением к покрышке пузыря снижает риск инфицирования и ускоряет закрытие раневой поверхности.

Как хирург выбирает метод вмешательства?
Выбор метода определяется стадией процесса, размером и расположением пузыря, признаками инфекции и общими факторами риска; при сомнениях предпочтение отдаётся минимально инвазивной технике с последующим наблюдением.
- Если покрышка жизнеспособна и нет гноя — приоритетна эвакуация содержимого через точечные отверстия, сохранение кожи, стерильная повязка и разгрузка зоны трения.
- При инфицировании, некрозе краёв или разрыве — проводится санация и иссечение нежизнеспособных тканей, с последующим контролем и сменой повязок.
- При рецидивах на фоне деформаций — после купирования остроты организуют маршрутизацию для оценки биомеханики и подбора ортезов у смежных специалистов.
Для пациентов с частыми пузырями на зонах нагрузки полезна очная консультация травматолога‑ортопеда для оценки оси конечности и необходимости коррекции опоры.
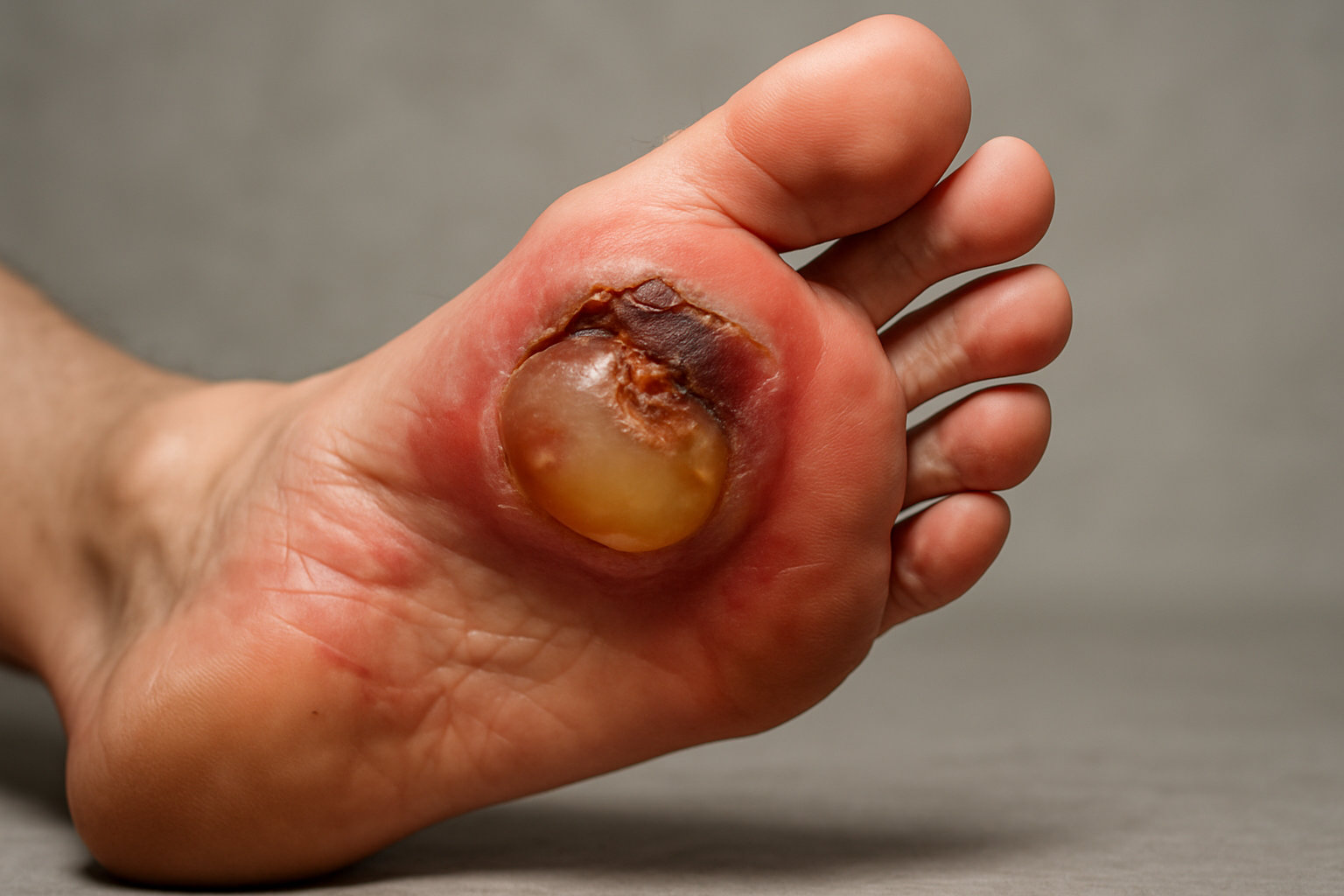
Какие осложнения может вызвать невылеченная мозоль?
Невылеченная мозоль может инфицироваться и перейти в гнойное воспаление кожи и мягких тканей, что сопровождается нарастающей болью, покраснением, отёком и риском образования абсцесса или целлюлита.
Длительное трение приводит к хронической боли, изменению походки и перераспределению нагрузки, из‑за чего возрастает вероятность новых мозолей и болей в коленном и поясничном отделах.
Стержневые мозоли могут сдавливать нервные окончания и сосуды, провоцируя кровоточивость, хромоту и ограничение подвижности, а при затяжном воспалении описаны случаи распространения инфекции на глубокие ткани.
У людей с диабетом и сосудистыми нарушениями выше риск язв, инфекции и тяжёлых последствий, поэтому затягивание с лечением опасно и требует ранней очной оценки специалиста.
Экспертный взгляд: даже «обычная» мозоль без коррекции нагрузки может хронизироваться и ухудшать качество жизни; ранняя помощь снижает риск инфицирования и рецидивов.

Как снизить риск появления мозолей в будущем?
Профилактика строится на уменьшении трения и сдвиговых нагрузок: подбор подходящей по длине и полноте обуви, бесшовные носки, сухая кожа и своевременная замена стелек снижают вероятность пузырей при ходьбе и спорте.
- Разгрузка зон риска: защитные пэды с «окном», гидроколлоидные пластыри на предрасположенных участках перед длительной нагрузкой.
- Управление влажностью: антиперспиранты для стоп, сменные носки на тренировках, просушка обуви между выходами.
- Коррекция факторов: при деформациях и рецидивах — оценка биомеханики и индивидуальные стельки у профильного специалиста.
После заживления полезна регулярная обработка огрубевших участков и уход за кожей, в том числе аппаратный медицинский педикюр для выравнивания давления и снижения трения в «проблемных» зонах.
Совет по тренировкам и походам
Перед длительными переходами протестировать обувь и носки на коротких дистанциях, использовать смазывающие барьеры на «горячих точках», а также иметь при себе пластыри для быстрой защиты при первых признаках натирания.

Стоимость и время: на что ориентироваться в лечении мозолей?
Организация лечения включает первичный осмотр, местную обработку и контроль заживления; время восстановления обычно зависит от размера пузыря, наличия инфекции и сопутствующих факторов, при неосложнённом течении улучшение идёт быстрее.
| Этап | Что входит | Время | Финансовый ориентир | Комментарий |
|---|---|---|---|---|
| Первичный осмотр | Оценка пузыря, риск‑факторов, план ухода | ~20–30 мин | Ориентир по прайсу клиники | Сроки зависят от нагрузки и сопутствующих состояний |
| Обработка мозоли | Стерильная эвакуация/повязка, разгрузка | ~20–40 мин | Ориентир по прайсу клиники | Гидроколлоиды/пэды — по показаниям |
| Контроль заживления | Осмотр, коррекция ухода/разгрузки | ~10–20 мин | Ориентир по прайсу клиники | Чаще 1–2 визита при неосложнённом течении |
| Профилактика | Уход за кожей, подбор средств/стелек | Индивидуально | Ориентир по прайсу клиники | Зависит от биомеханики и активности |
Для оценки причин рецидивов и подбора ухода можно запланировать консультацию подолога; при деформациях и хронической перегрузке полезна очная консультация ортопеда для выбора стелек и разгрузки.

Совет эксперта: как действовать при повторяющихся мозолях?
Повторяющиеся пузыри чаще связаны с сочетанием трения, влажности и биомеханики стопы, поэтому стратегия включает одновременную работу с обувью, кожей и нагрузкой.
- Сменить пару на модель с достаточной длиной и полнотой, протестировать носки без грубых швов, использовать защитные пэды или гидроколлоид до длительных нагрузок.
- Управлять влажностью: просушивать обувь, менять носки при тренировках, применять антиперспиранты для стоп по переносимости.
- Искать триггеры: отмечать «горячие точки», дистанции и покрытие, при рецидивах — оценить стельки и ось конечности у профильного специалиста.
После заживления стоит выровнять огрубевшие участки и подобрать уход для кожи, при необходимости записаться на аппаратный медицинский педикюр для снижения локального трения.
Маршрутизация
Первичный осмотр — у подолога; при деформациях и перегрузке — оценка у ортопеда; при атипичных пузырях — дерматолог, чтобы исключить имитаторы буллёзных состояний.
Как менялись рекомендации по лечению мозолей за последние 10 лет?
Тенденции подходов сместились к щадящим методам: сохранение кожной покрышки как «биоповязки», прицельная разгрузка зоны трения, акцент на профилактике через выбор обуви и носков.
- От «сухих» тактик — к контролируемой влажности раны с гидроколлоидами и мягкими повязками, чтобы ускорить эпителизацию и снизить боль.
- От универсальных советов — к индивидуализации: анализ походки, подбор стелек, учет вида активности и покрытий.
- От агрессивных домашний манипуляций — к стерильной эвакуации содержимого при показаниях и ранней маршрутизации при признаках инфекции.
Практика показывает: сочетание щадящей локальной обработки и коррекции нагрузки даёт меньше рецидивов, чем изолированные манипуляции на пузыре.

Мини-кейсы: типовые ситуации пациентов с водяной мозолью
Кейс 1, бегун‑любитель: пузырь на пятке после увеличения километража. Тактика: временная разгрузка, гидроколлоид, подбор носков и пятничных пэдов; контроль у подолога, далее стельки при подтверждённой перегрузке.
Кейс 2, офисная обувь: новые туфли вызывают пузыри на мизинце. Решение: смена колодки и полноты, защитный пэд с «окном», точечная обработка огрубевшей кожи; при повторении — подбор стелек у ортопеда.
Кейс 3, поход: пузырь на своде в день 2. План: немедленная защита гидроколлоидом, смена носков, просушка обуви на ночёвке; после маршрута — осмотр у подолога, обучение профилактике перед следующими походами.
Кейс 4, диабет: небольшой пузырь без боли. Действия: ранний очный осмотр, стерильная обработка, частые перевязки, контроль оффлоадинга; при любых признаках воспаления — без задержек к врачу.

FAQ: самые частые вопросы пациентов
- Нужно ли прокалывать пузырь дома?
- Нет, дома лучше не вскрывать: сохранённая кожная «крышка» работает как естественная повязка, снижая риск инфицирования и боли.
- Чем закрыть водяную мозоль?
- Подойдёт мягкая стерильная повязка или гидроколлоидный пластырь; менять ежедневно и следить, чтобы кожа оставалась сухой.
- Когда это повод для срочного обращения?
- При усиливающейся боли, гное, лихорадке, быстром росте покраснения или отёка — это признаки возможной инфекции, звоните 103/112.
- К кому идти первым делом?
- При типичном пузыре от трения — к подологу; при рецидивах из‑за деформаций — к ортопеду; при атипичных или множественных пузырях — к дерматологу.
- Сколько заживает водяная мозоль?
- Обычно несколько дней при защите от трения и гигиене; сроки дольше при большой площади, влажной среде, перегрузке или сопутствующих болезнях.
- Можно тренироваться с мозолью?
- Желательно снизить нагрузку и защищать зону; тренировки «через боль» повышают риск разрыва пузыря и воспаления.
- Как снизить риск повторов?
- Правильная обувь и носки, контроль влажности, защитные пэды на «горячих точках», уход за огрубевшей кожей.
text
Для профилактики рецидивов после заживления полезен аккуратный уход, в том числе аппаратный медицинский педикюр.

Как записаться в клинику «Подология» (Москва)?
Маршрут записи простой: выбрать удобную дату и специалиста, описать симптомы при обращении, взять с собой список принимаемых лекарств и медицинские документы при наличии.
- Онлайн‑заявка на консультацию: укажите контакты, предпочтительное время и кратко опишите проблему стопы.
- Звонок в регистратуру: оператор предложит ближайшие слоты и подскажет подготовку к приёму.
- Подтверждение визита: получите напоминание и приходите на 5–10 минут раньше для оформления.
Для первичного визита подойдёт консультация подолога; при подозрении на кожное заболевание — консультация дерматолога, при деформациях и перегрузке — консультация ортопеда. Имеются противопоказания. Нужна консультация специалиста.
Водяная мозоль чаще связана с трением и влагой, а безопасная тактика — защита пузыря и снижение нагрузки до осмотра. Полезно подготовить короткий список симптомов и триггеров (обувь, дистанция, покрытие) и наблюдать за признаками воспаления. При типичном ходе стоит обратиться очно к подологу; при рецидивах на фоне деформаций — к ортопеду; при атипичных или множественных пузырях — к дерматологу. Эти рекомендации — общие ориентиры: итоговое решение принимает врач на очной консультации с учётом состояния и сопутствующих факторов.
Для первичного разбора ситуации можно записаться на консультацию подолога. Имеются противопоказания. Нужна консультация специалиста.