Как понять, что это варусная деформация стопы, а не другая проблема?
Варусная деформация — это «заворот» оси стопы внутрь с перегрузкой наружного края, в отличие от вальгуса, где ось уходит кнаружи. Ориентиры в быту: стирается внешний край подошвы, пятка «смотрит» наружу, а передний отдел и носок стремятся внутрь при стоянии и ходьбе.
Чтобы отличить от вальгуса и изолированного «косточки» у большого пальца, смотрят на направление отклонения всей стопы: при варусе медиальный (внутренний) отдел перегружен при осевой установке, но визуально больше стирается латеральный (внешний) край обуви; пятка в проекции нередко в положении инверсии, а ось голеностопа отклонена медиально. Дополнительные признаки: неустойчивость походки, быстрая утомляемость, локальная болезненность по внутреннему краю свода или латеральной поверхности пятки при нагрузке.
Самодиагностика ограничена: внешний вид может маскироваться под комбинированные деформации, плоскостопие и последствия травм. Клиническое подтверждение проводится на очном осмотре с оценкой оси, походки и функциональных тестов, а также сопоставлением жалоб с износом обуви и статикой стопы в разных позициях (покой/нагрузка).
Практический ориентир: «варус — внутрь», «вальгус — кнаружи», но без инструментальной верификации легко пропустить смешанные и компенсаторные варианты, поэтому окончательное заключение — по результатам очной диагностики у профильного специалиста.
Чем варус может «маскироваться»
Комбинированное плоско-варусное состояние, последствия растяжений связок голеностопа, посттравматические изменения пяточной кости, а также привычные нарушения походки у детей и подростков с функциональными отклонениями оси.

К кому обратиться в Москве: подолог, ортопед-травматолог или хирург стопы - что важно по симптомам?
Стартовый специалист при подозрении на варус — ортопед-травматолог или подиатр/подолог для первичного триажа и подбора консервативной коррекции. Срочные случаи и выраженные деформации маршрутизируют к ортопеду-хирургу стопы для решения вопроса об операции.
К подологу целесообразно обращаться при умеренных жалобах, натоптышах, дискомфорте и необходимости подбора уходовых и разгрузочных решений; при структуральной деформации, нарушении оси, стойкой боли и ограничении функции первичен ортопед с выполнением инструментальной диагностики и планом лечения. Если есть прогрессирующее ухудшение походки, рецидивирующие подворачивания голеностопа, выраженная асимметрия или неэффективность консервативной коррекции — показана консультация хирурга стопы.
При детском возрасте, частых падениях и опоре на внешний край стоп — к детскому ортопеду; при кожных осложнениях (мозоли, гиперкератоз) возможна совместная работа подолога и ортопеда. В Москве первичный визит удобно планировать через профильный раздел «Ортопед», при необходимости — с направлением к смежному специалисту после осмотра.

Какие симптомы и на что обратить внимание в повседневной ходьбе и при нагрузке?
Частые признаки: неравномерный износ обуви с преобладанием по внешнему краю, чувство «заворота» стопы внутрь, усталость и боль после длительной ходьбы или стояния. Обратите внимание на направление пятки при шаге (склонна «смотреть» наружу) и на опору на внешний край стопы.
Тревожные симптомы повседневности: хромота к вечеру, частые подворачивания голеностопа, утренняя скованность и болезненность медиального свода, появление натоптышей и мозолей в зонах перегрузки. У детей — неуверенная походка, частые падения, нежелание долго ходить/бегать, стирание подошвы по латеральному краю. При прогрессировании могут появляться боли в коленях и пояснице из-за изменения биомеханики оси конечности и переноса нагрузки вверх по кинетической цепи.
- Критерии срочности: внезапная резкая боль, невозможность опоры на ногу, быстро нарастающий отёк/покраснение/жар в стопе, онемение или резкая слабость в стопе — звоните 103/112.
- Износ подошвы
- Домашний индикатор смещения оси: при варусе чаще стирается внешний край, особенно в задне-латеральной зоне пятки.
- Инверсия пятки
- Положение, при котором пяточная кость и задний отдел отклонены кнаружи относительно оси голени, заметно при осмотре сзади при ходьбе.
Наблюдение за походкой по прямой и на поворотах, а также фото обуви «сзади» и «снизу» помогают врачу точнее оценить характер перегрузки и выбрать корректные методы разгрузки и коррекции.
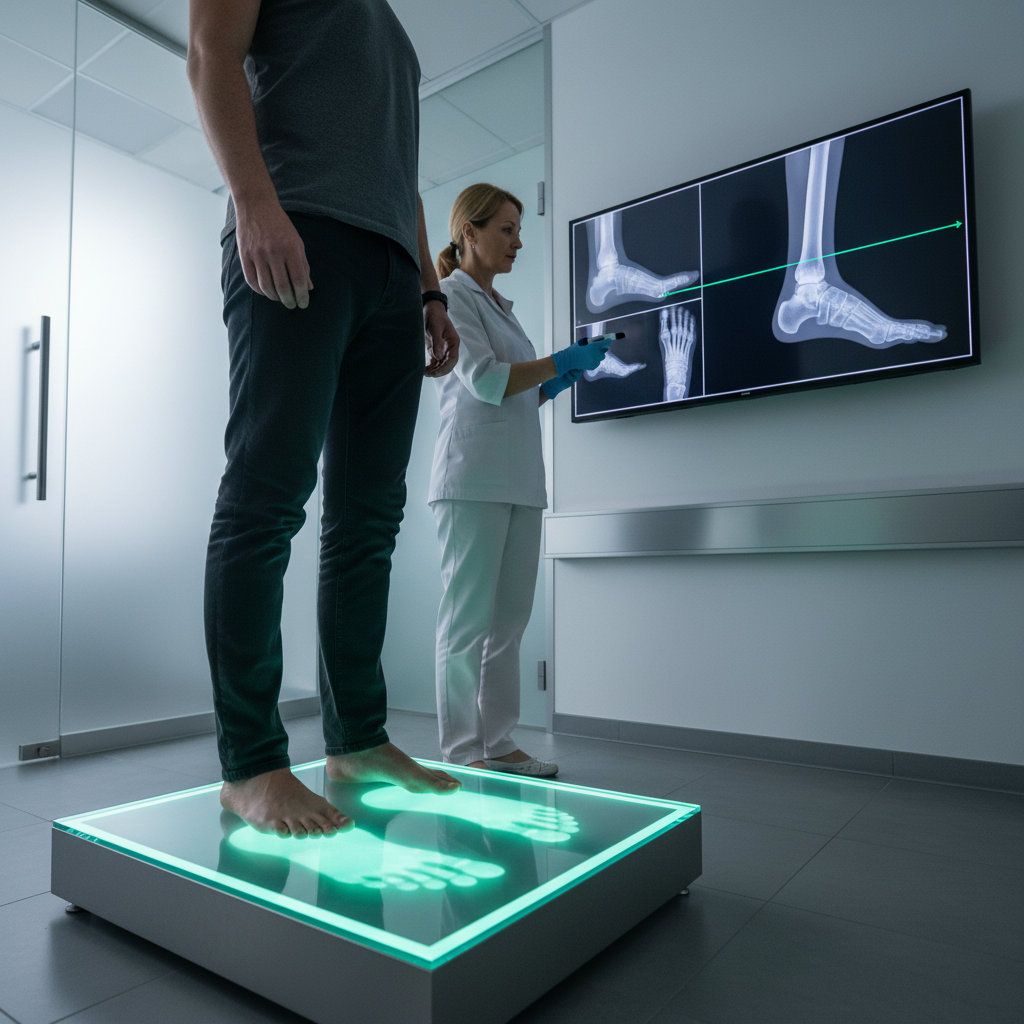
Как диагностировать варусную деформацию: какие обследования назначают и что они показывают?
Диагностика начинается с очного осмотра и оценки походки, износа обуви и оси заднего отдела стопы под нагрузкой. Затем применяют визуализирующие методы: рентген в нагрузке в стандартных проекциях для оценки выравнивания пяточной кости и суставов, при сложных случаях — КТ/МРТ для уточнения костных и мягкотканных изменений. Плантография (отпечаток стопы) помогает понять распределение нагрузки и параметры свода, что важно для подбора разгрузки и динамического наблюдения.
На практике у пациентов с симптомами или «жёсткой» деформацией осмотр дополняют рентгенографией по мнению экспертов российского консенсуса, что повышает точность стратификации и планирования лечения. В спорных случаях применяют осевые снимки/специальные измерения для варуса пяточной кости и трёхмерные методы, когда стандартной рентгенографии недостаточно. Комплексный подход уменьшает риск пропуска комбинированных деформаций и компенсаторных установок (например, при патологии коленного сустава).
Плантография и компьютерные подоскопы дают воспроизводимые индексы (например, углы и индексы свода) для мониторинга прогрессирования и оценки эффекта коррекции. Рентген в нагрузке остаётся базовым методом для подтверждения вида и степени осевой деформации заднего и среднего отделов, а КТ применяют для детальной визуализации суставных поверхностей и посттравматических изменений. Маршрутизация: первично — к ортопеду/подиатру; при подозрении на структурную ригидность — к хирургу стопы для определения тактики.
Российский Delphi-опрос по диагностике патологии стопы подчёркивает: при симптомах или ригидной деформации визуальный осмотр следует дополнять рентгенографией; для исследовательских задач большинство специалистов указывает на расширенные методы визуализации.
Как оценить точность диагностики: чувствительность и специфичность рентгена, плантографии и других методов?
Точность зависит от того, что измеряют и в каких условиях (нагрузка/без нагрузки, плоскостопие/смешанные деформации). Рентген под нагрузкой с угловыми измерениями заднего отдела демонстрирует высокую воспроизводимость и хорошую корреляцию между методиками при оценке варуса пяточной кости, особенно с использованием стандартизированных осевых проекций и валидированных углов; межнаблюдательная надёжность ICC может быть высокой при корректной технике.
Плантография даёт объективные индексы свода и распределения давления, полезные для динамики, но чувствительность/специфичность варьируют по порогам и популяции; метод лучше работает как мониторинг и скрининг статико-динамических нарушений, чем как единственный критерий структурной варусной установки. В исследованиях по смежным патологиям описана диагностическая ценность индексов и углов, однако перенос порогов требует осторожности из‑за разнородности образцов и устройств.
Современные 3D‑метрики (например, «foot–ankle offset», FAO) демонстрируют пороговые значения с приемлемыми AUC и диапазонами чувствительности/специфичности для варус/вальгус‑оценки заднего отдела; пример: пороги около −1,64% и 2,71% для выделения отклонений с чувствительностью 51,4–95,0% и специфичностью 82,8–85,1% в зависимости от выбранной отсечки (AUC до 0,93) [n], GRADE зависит от дизайна исследования. В клинике эти метрики повышают объективность при планировании коррекции и оценке исходов.
Практические замечания по метрикам
— Для рентгена важны стандартизированные позиции и лучевая геометрия; ошибки укладки снижают валидность углов и классификаций. — Для плантографии критичны масса тела, подложка/устройство и режим нагрузки. — 3D‑методы эффективны для сложных и комбинированных деформаций, но требуют ресурсов и калиброванных порогов.

Почему возникает варусная деформация: врождённые и приобретённые причины, группы риска?
Причины делят на врождённые и приобретённые. К врождённым относят особенности формирования костно‑суставных структур (включая аномалии таранно‑пяточных отношений, вертикальный таран и варианты дисплазии), которые могут проявляться осевой установкой заднего отдела с раннего возраста. Приобретённые причины включают последствия травм пяточной кости и голеностопа, дегенеративные изменения, неврологические и мышечно‑связочные дисфункции, а также компенсации при варусном гонартрозе.
Факторы риска: наследственная предрасположенность, предшествующие переломы пяточной кости/подтаранные повреждения, хроническая нестабильность голеностопа, избыточная масса тела, длительная работа «на ногах», использование неподходящей обуви и сопутствующие заболевания опорно‑двигательного аппарата. У детей значимы варианты физиологической оси, которые при неблагоприятных условиях переходят в стойкие деформации, что требует наблюдения у детского ортопеда.
Биомеханически варус заднего отдела меняет траекторию нагрузки и может усиливать латеральную перегрузку стопы с влиянием на вышележащие суставы. Это объясняет связь варусных установок с симптомами в коленях и компенсациями походки; корректная идентификация первичного звена (стопа, голеностоп, колено) важна для выбора тактики коррекции и профилактики прогрессирования.
Клинико‑радиологическая оценка цепочки «стопа — голеностоп — колено» помогает отличить первичный варус заднего отдела от компенсаторной установки при заболеваниях коленного сустава, что влияет на прицельность коррекции и прогноз.

Чем грозит невылеченная деформация: возможные осложнения и влияние на колени и позвоночник?
Невылеченная варусная установка смещает нагрузку на латеральные отделы стопы, усиливает износ суставов и формирует порочный круг болей и утомляемости. Со временем это повышает риск хронического подсворачивания голеностопа, натоптышей и болезненных мозолей, что ограничивает ходьбу и спорт. Биомеханическая цепочка «стопа–колено–поясница» страдает: меняется линия шага, растёт латеральное давление и перегружаются вышележащие суставы.
Связь с коленями подтверждена: при фронтальных деформациях колена задний отдел стопы компенсирует недостаточно, что ведёт к смещению линии опоры и сужению суставной щели голеностопа с медиальной стороны при варусе колена. Это усиливает боли, ускоряет износ и может поддерживать патологический паттерн походки, влияя на стабилизаторы таза и нагрузку на поясницу.
Функциональный анализ походки показал, что задний отдел стопы не компенсирует фронтальные деформации колена в динамике: при варусе колена линия шага латерализуется несмотря на «валгизацию» заднего отдела, что меняет распределение давления по всей конечности.

Что делать сейчас при боли или дискомфорте: пошаговый план до визита к специалисту?
Цель — снизить нагрузку и стабилизировать стопу до очной диагностики. Безопасные меры помогают уменьшить раздражение тканей и прервать «порочный круг» боли. При выраженном ограничении опоры разумно перейти на щадящий режим и дать суставам «окно покоя» с контролем отёка и триггеров. Для подбора постоянной коррекции ориентируйтесь на очный приём у ортопеда/подиатра; дистанционно схемы не назначаются.
- Снизить механическую нагрузку: сократить длительные стояния/бег, временно исключить неровные поверхности и работу «на носках»; ориентир — без провокации боли при шаге.
- Выбрать устойчивую обувь: фиксированный задник, широкая колодка, амортизация по всей подошве; избегать изношенной обуви с завалом наружу.
- Локальный контроль симптомов: щадящее охлаждение зоны боли через ткань 10–15 минут, 2–3 раза в день; кожа должна оставаться неповреждённой.
- Самомониторинг: отметить провоцирующие активности, сделать фото износа подошвы и стойки сзади/сбоку — пригодится врачу для оценки биомеханики.
- Маршрутизация: запланировать очный приём к ортопеду/подиатру; при нарастающей деформации или частых подворачиваниях — приоритетный визит к хирургу стопы.
Что можно дома / Чего не делать
Что можно дома: 1) Щадящая растяжка без боли и мягкая мобилизация голеностопа в безболезненном диапазоне. 2) Контроль активности и чередование «нагрузка–отдых». 3) Обувь с фиксированным задником и амортизирующей подошвой.
Чего не делать: — Игнорировать боль и «расхаживать» острые симптомы. — Выполнять силовые прыжковые тренировки и бег по уклонам. — Использовать жёсткие стельки «наугад». — Самостоятельно «править» суставы/связки. — Продолжать носить сильно изношенную обувь с латеральным завалом.

Какие красные флаги требуют срочности и когда вызывать 103/112?
Срочно действовать нужно при признаках травмы, инфекции или неврологического дефицита. Эти состояния опасны быстрым ухудшением и требуют немедленной очной оценки. При наличии любого из перечисленного ниже — звоните 103/112 без ожидания планового приёма.
- Невозможность опоры на ногу, выраженная деформация или подозрение на перелом/вывих после травмы.
- Быстро нарастающий отёк, покраснение, локальный жар, гнойное отделяемое или лихорадка на фоне боли в стопе/голени (подозрение на инфекцию/сепсис).
- Онемение, «провал» чувствительности, прогрессирующая слабость стопы или нарушение контроля стопы (неврологические симптомы).
- Резкая боль в икре с отёком, покраснением или ощущением жара (риск тромбоза глубоких вен).
- Ночная боль, не снимаемая покоем, внезапное усиление боли без причины или системные симптомы с болями в костях/спине — повод для неотложной оценки.
При сочетании варусной деформации с падением, «щелчком» в момент травмы, кровоточащей раной или открытой деформацией — не транспортировать самостоятельно, дождаться бригады 103/112. Быстрая иммобилизация снижает риск вторичных повреждений и инфекционных осложнений.

Как лечить варусную деформацию у взрослых и детей: консервативные и хирургические подходы?
Тактика лечения зависит от возраста, причины и ригидности деформации. В начале обычно применяют консервативные меры: индивидуальные ортезы (стельки/обувные модификации), тренировку мышц стопы и голени, а также контроль нагрузки, что помогает перераспределить давление и уменьшить боль. При стойкой осевой деформации и болях, не отвечающих на консервативные методы, обсуждают хирургическую коррекцию оси заднего отдела и/или голеностопа по показаниям.
У взрослых опорой консервативного подхода служат стельки и ортезы для изменения момента нагрузки в заднем отделе, стабилизации голеностопа и снижения болевого синдрома; доказательная база разнородна, но отмечается улучшение симптомов и функции у части пациентов. Хирургия включает корректирующие остеотомии пяточной кости и надлодыжечные остеотомии при асимметричном износе голеностопа; среднесрочные результаты демонстрируют улучшение функции и выравнивание при правильном отборе пациентов.
У детей основной акцент — наблюдение у детского ортопеда, контроль обуви/ортезирования и лечебная физкультура; по мере роста часть функциональных отклонений может нивелироваться. При прогрессирующей, ригидной или симптомной деформации, влияющей на походку и активность, вопрос хирургической коррекции решают индивидуально с учётом зрелости зон роста и сопутствующей патологии.
Надлодыжечная остеотомия при варусной/вальгусной артрозной деформации голеностопа демонстрирует благоприятные среднесрочные исходы и невысокую частоту осложнений при строгих показаниях и адекватной предоперационной стратификации (уровень доказательности IV).
Какие противопоказания и риски учитывать при выборе лечения, включая сопутствующие болезни?
Выбор тактики ограничивают активные инфекции, выраженная периферическая нейропатия, декомпенсированная сосудистая патология, курение с высоким риском несращения, некомпенсированный сахарный диабет и тяжёлый остеопороз. Для ортезов и стелек риски связаны с неправильной посадкой: усиление давления в уязвимых зонах, мозоли и снижение приверженности. Для хирургии — кровотечения, инфекция, несращение/потеря коррекции, раздражение мягких тканей и необходимость удаления имплантов.
При артрозе голеностопа с варусной осью важны корректная визуализация и планирование: несоответствующая коррекция углов повышает риск сохраняющейся боли и рецидива деформации. Вмешательства на костях сопряжены с типичными осложнениями остеотомий (например, перелом латеральной «петли» при открывающемся клине), поэтому тщательный контроль выравнивания и последующее наблюдение обязательны. У пациентов с сопутствующими заболеваниями требуются мультидисциплинарная оценка и взвешивание пользы/риска.
- Противопоказания к хирургии: активная инфекция, тяжёлая ишемия конечности, неконтролируемый диабет, выраженный остеопороз, невозможность соблюдения послеоперационного режима.
- Риски ортезирования: точки избыточного давления, нарушенная посадка обуви, низкая приверженность при громоздких конструкциях.
- Факторы неблагоприятного исхода: продолжение курения, несоблюдение разгрузки, неверная коррекция механической оси.
Маршрутизация и подготовка
Базовая маршрутизация: консультация у ортопеда с клинико-рентгенологической верификацией, при жесткой деформации — обсуждение с хирургом стопы; подготовка включает оценку факторов риска и обсуждение реалистичных целей лечения.

Ортопедические стельки, ортезы и обувь: кому подходят, как подобрать и чего избегать?
Ортезирование при варусной установке направлено на перераспределение нагрузки и стабилизацию заднего отдела. Данные у взрослых неоднородны, но ортезы и модификации обуви считаются ключевым инструментом в консервативном ведении, особенно при боли и функциональных ограничениях. Правильный подбор повышает комфорт и приверженность, тогда как «типовые» стельки без учета оси могут усилить перегрузку латерально.
| Решение | Эффект | Кому подходит | Чего избегать | Источник (год) |
|---|---|---|---|---|
| Индивидуальные стельки с контролем заднего отдела | Снижение боли, перераспределение давления | Взрослые с симптомной варусной установкой | Жёсткие выкладки без примерки и точек разгрузки | /(2018) |
| Готовые/кастомные АФО/«Arizona brace» | Стабилизация голеностопа, уменьшение подвывихов | Нестабильность заднего отдела, артрозные боли | Слишком громоздкие конструкции, снижающие приверженность | /(2018) |
| Модификации обуви (жёсткий задник, rocker-sole) | Снижение пиковых нагрузок и сдвиг центра давления | Боль при ходьбе, длительные нагрузки на работе | Изношенная обувь с латеральным завалом | /(2018) |
Подбор выполняют после оценки походки и отпечатка/давления: важны глубина пятки, бортики, соответствие высоте сводов и допустимая жёсткость. У детей ортезирование сочетают с контролем обуви и ЛФК; стандартный совет — избегать «универсальных» супинаторов без оценки оси. При сомнениях помощь оказывают специалисты, наладившие процесс индивидуальной подгонки и последующего контроля адаптации.
Практические ориентиры
Примерка с длительной стоянкой и ходьбой в салоне, проверка зон давления и совместимости с повседневной обувью повышают шанс успеха. При выраженной нестабильности заднего отдела обсуждают переход к более стабильным ортезам голеностопа и ступни.

Физиотерапия и ЛФК: какие цели, как часто и когда ждать эффект?
Цели реабилитации при варусной установке — уменьшить боль, улучшить стабильность голеностопа и заднего отдела, восстановить контроль походки. Работают над мобильностью подтаранного сустава (между таранной и пяточной костями), силой мышц свода и бедра, проприоцепцией (баланс и контроль). Оценку эффекта проводят по функции и переносимости нагрузки; точные режимы подбирает специалист, ориентируясь на симптомы и ригидность деформации.
Доказательно полезны мануальные техники для подтаранного сустава при хронической нестабильности: снижают боль при ходьбе и улучшают баланс по стандартизированным тестам, что косвенно отражает лучшую адаптацию заднего отдела к опоре (уровень данных — РКИ). Тренинг коротких мышц стопы в сочетании с укреплением ягодичных и задней большеберцовой мышц улучшает форму свода и функциональные индексы при гибких деформациях; комплексные программы превосходят изолированные упражнения по суммарному ранжированию эффективности. Практический ориентир: осмысленная комбинация мобильности, силы и координации показывает лучшие результаты, чем один вид нагрузки.
Мобилизация подтаранного сустава уменьшает боль после стандартной ходьбы и улучшает односторонний баланс по NLHSL/SEBT и шкале AOFAS у пациентов с нестабильностью голеностопа, что указывает на повышение адаптивности заднего отдела.
Что включают программы
— Мобилизация подтаранного сустава и мягкотканные техники для повышения амплитуды. — Упражнения на короткие мышцы стопы, эксцентрическая работа задней большеберцовой, тренинг ягодичных. — Баланс, походка, обучение выбору обуви; постепенное наращивание активности по переносимости.
Хирургическая коррекция: показания, как проходит операция, восстановление и ограничения?
Показания обсуждают при стойкой боли, прогрессирующей осевой деформации, нестабильности или асимметричном износе голеностопа, когда консервативные меры не дают достаточного контроля. Ключевые варианты: надлодыжечные остеотомии (supramalleolar osteotomy, SMO) для коррекции варуса голеностопа и различные остеотомии заднего отдела/реконструкции при кавоварусе (комплекс «высокий свод + варус»).
Как проходит: предоперационное планирование по рентген/КТ, вычисление целевой коррекции в корональной/сагиттальной плоскостях; во время операции выполняют клиновидную остеотомию с фиксацией и контролем выравнивания. При комбинированных деформациях объединяют над- и подлодыжечные коррекции, иногда — плафондпластику при локальных внутрисуставных дефектах. Важна адресная коррекция обеих плоскостей, иначе сохраняется перегрузка и боль.
Восстановление и ограничения: ранняя защита мягких тканей, контроль отёка, ограничение нагрузки до консолидации, затем пошаговая реабилитация с тренингом амплитуды и силы; строгих сроков не приводят, ориентируются на заживление и контроль боли. Из рисков — несращение, потеря коррекции, повреждение нервов (n. suralis, n. peroneus profundus, n. saphenus), синдром тарзального канала при переразгибании, особенно после ранее перенесённых операций. Факторы неудач: возраст >60 лет, выраженная инконгруентность сустава, нестабильность связок; лучшие исходы при ранних стадиях артроза и точном подборе коррекции.
В серии SMO выживаемость сустава составляла ~88% на горизонте 5 лет, при этом наилучшие результаты отмечали в стадиях Takakura 1–3a и у пациентов моложе 60 лет; клиническое улучшение возможно и без полной рентген-анатомической коррекции.

Что можно сделать дома безопасно для облегчения симптомов, а чего делать не стоит?
Безопасные шаги помогают уменьшить раздражение тканей до очного визита и поддержать эффект терапии. Важно избегать действий, усиливающих латеральную перегрузку, и отслеживать реакцию на нагрузку. Уязвимые группы (пожилые, с нейропатией, сосудистыми проблемами) выбирают более щадящий режим и раньше планируют очную консультацию.
- Что можно дома: контролируемая активность с чередованием «нагрузка–отдых» и отказом от длительных стояний на жёстком покрытии; обувь с фиксированным задником и амортизацией; мягкая мобилизация/растяжка в безболезненном диапазоне.
- Чего не делать: бег и прыжки по уклонам; тренировки «через боль»; ношение изношенной обуви с латеральным завалом; самостоятельное «выкручивание» сустава и жёсткие стельки без примерки; резкое наращивание шаговой активности.
Когда срочно
Когда срочно: невозможность опоры, быстро растущий отёк/покраснение/жар, онемение или слабость стопы, лихорадка на фоне боли, травма с подозрением на перелом/вывих — звоните 103/112.

Как менялись рекомендации за последние 10-15 лет и что это значит для пациента сейчас?
Тренд последних лет — персонализация тактики: от «универсальных» стелек и стандартных операций к адресной коррекции оси с опорой на функциональную оценку походки и визуализацию в нагрузке. В хирургии сместился акцент к суставосберегающим вмешательствам и более точному планированию углов коррекции, что повысило выживаемость и функциональные исходы при варусных поражениях голеностопа. Для пациента это значит больше вариантов между консервативным ведением и коррекцией деформации с прогнозируемыми результатами.
Развитие надлодыжечных остеотомий (SMO) и алгоритмов коррекции для раннего/среднего артроза улучшило контроль боли и отсрочку артродеза, в том числе при комплексных кавоварусных состояниях. В протезировании голеностопа прогресс конструкций уменьшил риск подтаранной перегрузки и повысил выживаемость отдельных систем, что расширило показания у отобранных пациентов. В реабилитации возросла роль структурированных программ с упором на подтаранную мобильность и проприоцепцию.
Современные обзоры отмечают сопоставимое снижение боли после артродеза и эндопротезирования голеностопа в среднесрочной перспективе, но различную профильность рисков и ревизий; выбор всё чаще опирается на биомеханику и ожидания активности пациента.

Стоимость/время/ресурсы: на что ориентироваться при выборе тактики в Москве?
Ориентиры включают очную оценку у профильного специалиста, диагностику и подбор средств коррекции или обсуждение операции. В клинической практике маршрут начинается с консультации ортопеда/подолога с анализом походки и при необходимости визуализации; далее — решение о консервативной коррекции (стельки/ортозы) или о хирургическом варианте при ригидной деформации. Часть услуг по подбору стелек и ортозов представлена в профильных подразделениях клиники.
| Этап | Что входит | Ресурсы/где в Москве | Примечание | Источник |
|---|---|---|---|---|
| Первичная консультация | Осмотр, сбор анамнеза, маршрутизация | Профильный приём ортопеда/травматолога | Оценка необходимости снимков в нагрузке | сервис |
| Ортезирование | Подбор стелек/ортозов, контроль посадки | Подразделение «Стельки и ортозы» | Индивидуальные решения при выраженной деформации | сервис |
| Выбор хирургии | Планирование коррекции оси, обсуждение рисков | Профильные хирурги стопы/голеностопа | Сравнение с консервативной тактикой по целям пациента | клиника |
Время и ресурсы зависят от ригидности деформации и целей активности: при консервативной тактике приоритет — адаптация к ортезам и реабилитации; при хирургии — подготовка, фиксация коррекции и ступенчатая реабилитация до функциональной нагрузки. Финальные решения и расчёт объёма помощи формируют на очной консультации по результатам осмотра и обследований.

Сравнение подходов: консервативное лечение vs операция - кому что лучше и как оценить результат?
| Метод | Эффективность | Риски/побочные | Ресурсы/стоимость | Восстановление | Кому подходит | Ограничения | Источник (год) |
|---|---|---|---|---|---|---|---|
| Консервативное ведение (стельки, ортезы, ЛФК) | Снижение боли, улучшение функции при гибких деформациях | Давление в зонах контакта, низкая приверженность | Ориентир: амбулаторные услуги и подбор изделий | Постепенно, по переносимости нагрузки | Мягкие/умеренные, симптомные, без ригидности | Ограничен при ригидной деформации/прогрессии | [локально] / (2025) |
| Хирургическая коррекция оси (SMO/остеотомии) | Выравнивание, уменьшение боли, отсрочка артродеза | Инфекция, несращение, потеря коррекции | Стационар, операционная, реабилитация | Этапно: защита, затем тренировочная нагрузка | Ригидные деформации, артрозные изменения | Требует отбора и точного планирования | /(—) |
| Артродез/эндопротезирование голеностопа | Стабильное обезболивание; разные профили ревизий | Ограничение движений (артродез), износ импланта (ЭП) | Высокие требования к оснащению и наблюдению | Длительное, с этапной реабилитацией | Поздние стадии артроза при неэффективности иных опций | Выбор по активности и биомеханике | /(2022) |
Главный компромисс: консервативная тактика сохраняет ткани и подходит при гибких деформациях, а хирургия даёт адресную коррекцию при ригидности и артрозе, но требует отбора и готовности к послеоперационной реабилитации.

Мини-кейсы: типовые ситуации пациентов и чему они учат в выборе тактики?
Случай 1: активный офисный сотрудник с болью с латеральной стороны пятки к вечеру, «завал» обуви наружу, гибкая деформация по осмотру. Итог: выбор консервативной тактики с ортезированием и тренировкой контроля заднего отдела позволил снизить боль и улучшить переносимость ходьбы без операции. Вывод: при гибких установках адресная разгрузка и реабилитация часто достаточны.
Случай 2: бегун-любитель с повторными подворачиваниями голеностопа, латеральные мозоли, нестабильность заднего отдела. Итог: этапный подход — стабилизирующий ортез/обувные модификации и целевая реабилитация, обсуждение хирургии при сохранении нестабильности. Вывод: при функциональной нестабильности сначала максимизируют консервативные меры перед рассмотрением реконструкций.
Случай 3: пациент средних лет с кавоварусной стопой и прогрессирующей болью голеностопа, признаками асимметричного износа сустава. Итог: планирование коррекции оси (например, надлодыжечная остеотомия) после неэффективности консервативных мер; целевой ориентир — выравнивание и отсрочка артродеза. Вывод: ригидные деформации и артрозные изменения чаще требуют хирургической коррекции.
Алгоритмический подход к кавоварусной стопе: сначала оценка гибкости и мышечного баланса, затем поэтапная коррекция мягких тканей/кости; выбор между остеотомией и артродезом зависит от ригидности и вершины деформации.

Как записаться в клинику «Подология» (Москва)?
Записаться просто: доступны онлайн-форма, единый колл‑центр и мессенджеры. Удобно выбрать ближайшее отделение по метро и времени работы, оформить обратный звонок или связаться напрямую с регистратурой. Для первичного визита подойдёт приём профильного специалиста; формат уточняют при записи.
- Онлайн-запись: через сайт клиники с выбором услуги и специалиста; подтверждение приходит сообщением от регистратуры.
- По телефону: единый номер колл‑центра, возможность уточнить наличие ближайших слотов и варианты отделений.
- Телемедицина: при необходимости — дистанционная консультация для предварительного маршрута и списка обследований.
Что подготовить к визиту
Фото износа подошвы и стойки «сзади/сбоку», сведения о перенесённых травмах и имеющихся обследованиях — это ускоряет выбор тактики на приёме.
Варусная деформация стопы — это не только про форму, но и про нагрузку: важно найти причину, подтвердить её на осмотре и согласовать тактику, сочетая ортезирование, ЛФК и, при необходимости, хирургическую коррекцию оси. До визита можно вести краткий дневник симптомов и фото износа обуви, а также подготовить результаты прошлых обследований — это ускорит консультацию и поможет точнее поставить цели лечения. Для очной оценки подойдут профильные специалисты: ортопед/подиатр при большинстве случаев и хирург стопы при ригидной деформации или неэффективности консервативных мер. Онлайн‑материалы дают общие ориентиры, но окончательное решение принимается очно после осмотра и обсуждения рисков и ожидаемых результатов.
Если есть сомнения в тактике, запишитесь на консультацию к профильному специалисту — вместе будет проще выбрать безопасные шаги и план действий. Имеются противопоказания. Нужна консультация специалиста.