Что делать при подозрении на растяжение связок стопы?
Действуйте спокойно и последовательно: так быстрее уменьшится боль и отек, а риск осложнений снизится. Растяжение — это повреждение связок, тканей, которые стабилизируют сустав; чаще всего страдают наружные связки голеностопа при подворачивании стопы наружу.
- Ограничьте нагрузку и, при необходимости, используйте опору при ходьбе, чтобы не усиливать травму.
- Охлаждайте область 10–20 минут с тканевой прокладкой, повторяя с перерывами в первые сутки–двое, чтобы уменьшить боль и отек.
- Наложите мягкую компрессию эластичным бинтом без пережатия и поднимайте ногу выше уровня сердца для дренажа отека.
- Не перегревайте область и не делайте интенсивный массаж в первые 48–72 часа, чтобы не усилить отек.
- Не пытайтесь «промять» сустав до боли и не продолжайте спортивную нагрузку «через силу».
- Не занимайтесь самодиагностикой перелома — оценка нужна очно по клиническим правилам и, при показаниях, рентгенографии.
Для первичной очной оценки и маршрутизации подойдут подолог или травматолог-ортопед; при поддержке реабилитации может помочь кинезиотейпирование как дополнение по назначению специалиста.
Клинические правила «Оттава» помогают решить, нужен ли снимок: высокочувствительный фильтр для переломов ($$96–99\%$$ чувствительность; специфичность умеренная), отрицательный результат снижает вероятность перелома (отрицательное отношение правдоподобия ≈ 0.08).

Когда боль и отек требуют вызова 103 или 112?
Есть ситуации, когда дорога каждая минута. При следующих симптомах это повод немедленно вызвать 103/112, не добираясь самостоятельно: выраженная деформация сустава или стопы, резкая нарастающая боль и невозможность сделать даже шаг, усиливающийся плотный отек с побледнением или синюшностью кожи, онемение пальцев или ощущение «холодной» стопы.
- Подозрение на перелом по правилам «Оттава»: боль в костных точках лодыжек/стопы и невозможность перенести вес сразу после травмы и в приемном покое — это показание для срочной визуализации и медицинской помощи.
- Сочетанная травма (падение с высоты, ДТП), рана с сильным кровотечением, признаки инфекции позже: нарастающее тепло кожи, лихорадка — требуют экстренной оценки.
Почему важны правила «Оттава»
Высокая чувствительность ($$≈99\%$$) позволяет не пропускать клинически значимые переломы; специфичность ниже ($$≈26–56\%$$), поэтому при положительном тесте чаще требуются снимки для уточнения.
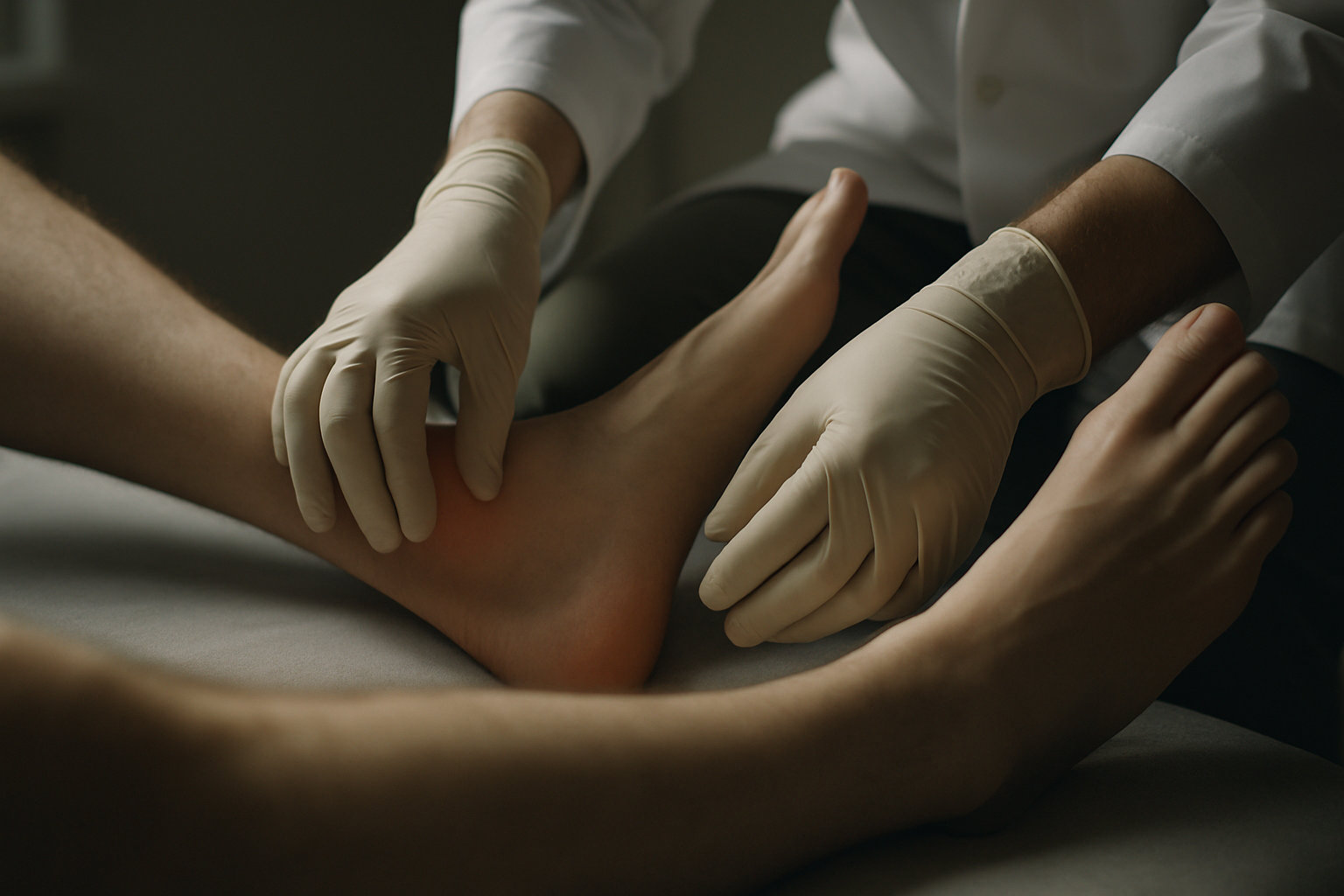
Какие симптомы отличают растяжение от перелома?
Ключ — в характере боли, локализации болезненности и способности опираться на ногу. Для растяжения типичны диффузная боль вокруг связок, умеренный отек и сохранение хотя бы частичной опоры; для перелома — точечная костная болезненность на заднем крае/вершине лодыжек или у основания пятой плюсневой кости и невозможность перенести вес сразу после травмы и при осмотре.
- Растяжение: боль усиливается при движениях, синяк появляется спустя часы, механической нестабильности обычно нет при легких степенях.
- Перелом: деформация, «крепитация», резко выраженный отек, локальная костная боль при пальпации и тестах «Оттавы» — показание к рентгенографии.
| Признак | Растяжение | Перелом | Источник |
|---|---|---|---|
| Опора на ногу | Частично возможна | Часто невозможна | |
| Болезненность | Мягкие ткани, связки | Костные точки лодыжек/стопы | |
| Отек/гематома | Умеренные, нарастают постепенно | Выраженные, быстро прогрессируют | |
| Правила «Оттава» | Чаще отрицательны | Часто положительны |
Компромисс: клиническая оценка и «Оттава» уменьшают пропуск переломов (высокая чувствительность), но при положительном результате нужна визуализация из‑за ограниченной специфичности.
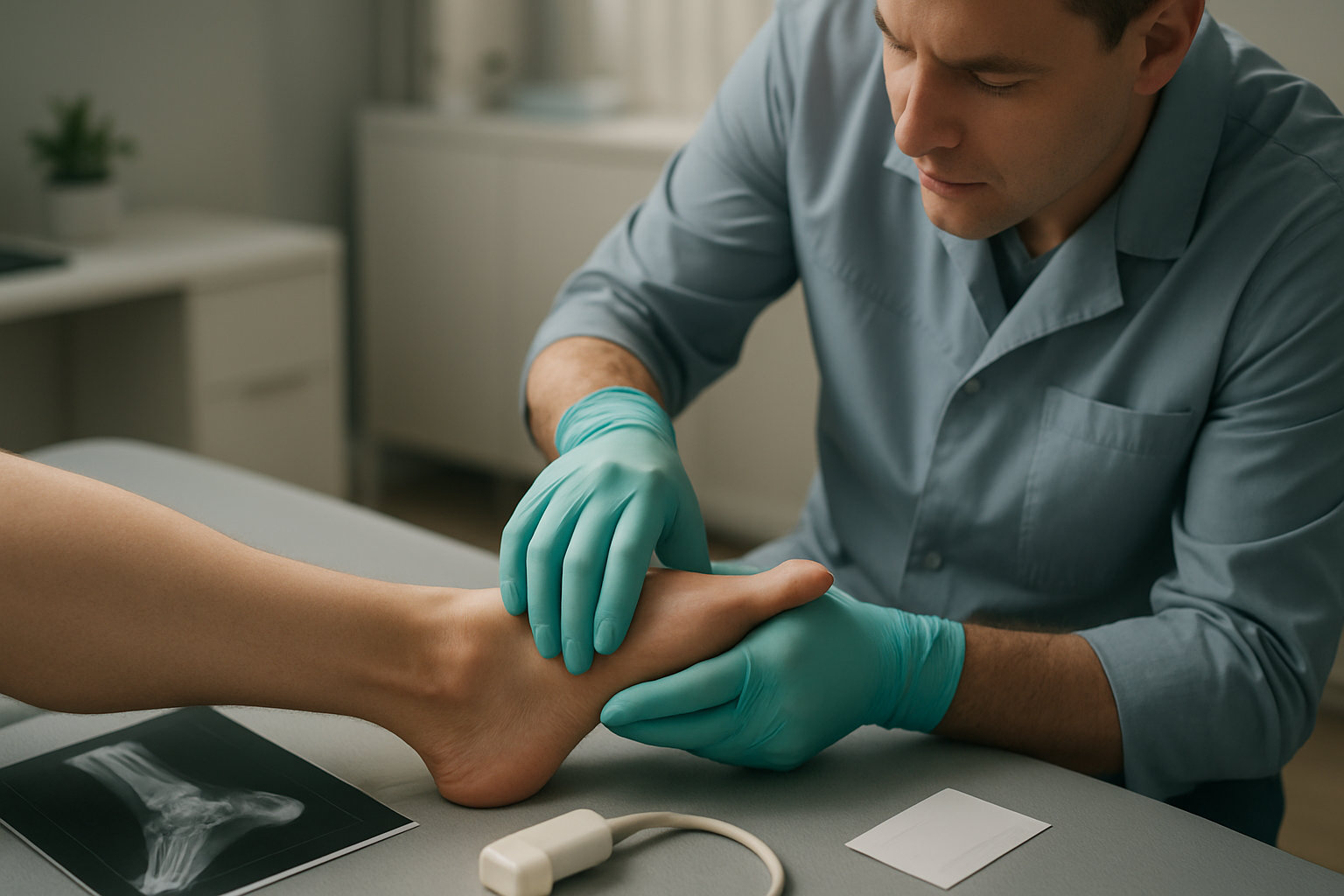
Как проходит диагностика у подолога?
Осмотр строится по принципу «сначала исключить опасное, затем уточнить детали». Подолог оценивает механизм травмы, локализацию боли, способность переносить вес и объём движений; пальпирует зоны прикрепления связок, проверяет стабильность сустава и признаки перелома по опорным точкам лодыжек и стопы.
- Клинический осмотр: сравнение объёма движений, оценка отека, гематомы, точечной костной болезненности и функциональных тестов на нестабильность.
- Решение о визуализации: рентген для исключения перелома; при мягкотканной травме — УЗИ связок и сухожилий; МРТ при подозрении на разрыв высокой степени или сопутствующую патологию.
- Биомеханическая оценка: анализ походки, плантография/педография для выявления факторов риска и подбора ортезов и стелек.
По итогам осмотра определяется маршрут: наблюдение и реабилитация у подолога, направление к травматологу-ортопеду при подозрении на перелом или выраженную нестабильность, к хирургу стопы при сложных разрывах.
Для координации и подбора плана реабилитации уместна очная консультация подолога.
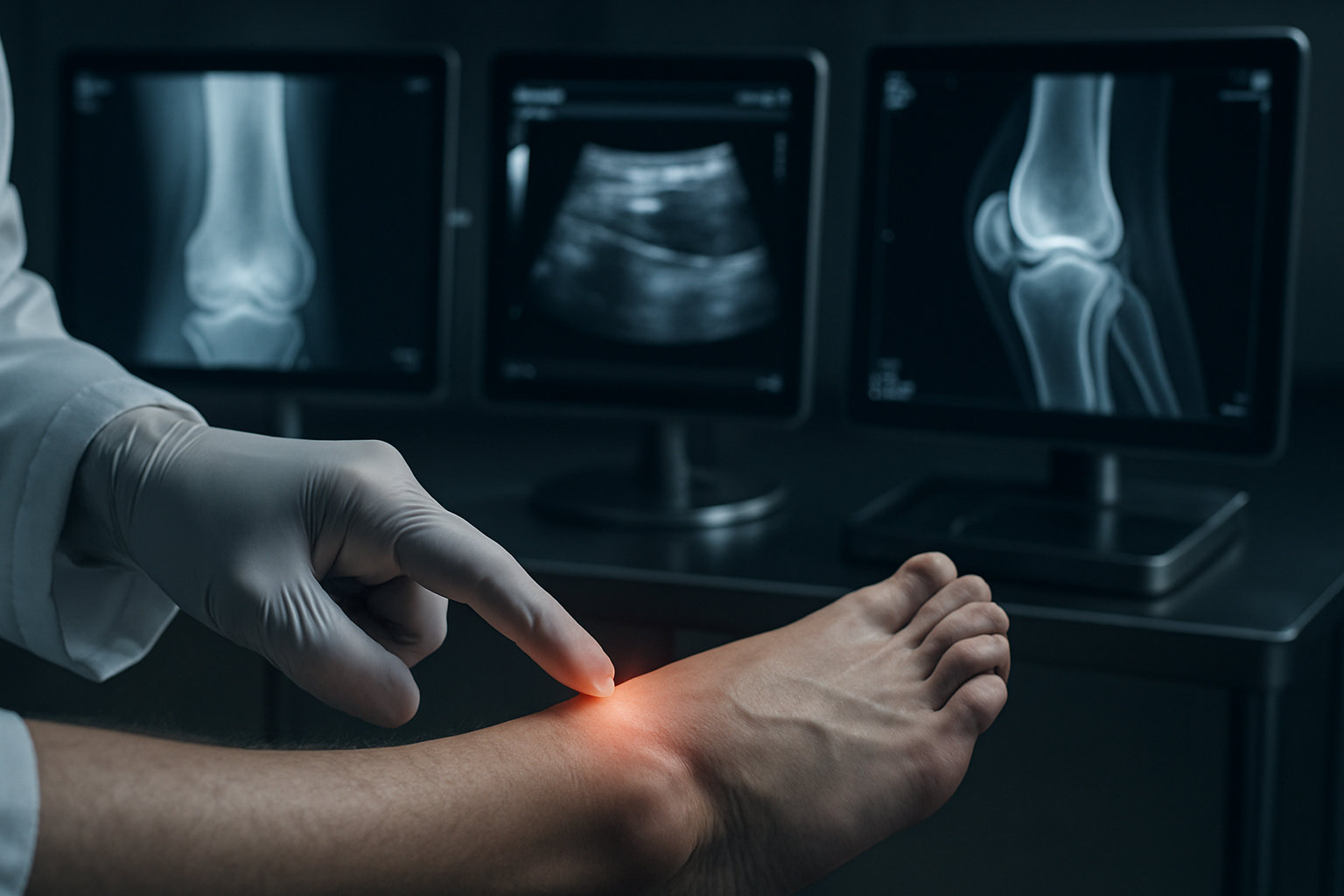
Что означает точность диагностических тестов для связок?
Точность — это способность теста отличать растяжение от перелома и значимого разрыва. Клинические правила «Оттава» — высокочувствительный скрининг переломов: чувствительность $$96–99\%$$, специфичность умеренная; отрицательный результат уменьшает вероятность перелома (LR− ≈ 0.08), уровень доказательности — систематические обзоры/мета‑анализы [n] (Cochrane/PubMed), GRADE: высокая–умеренная.
- Рентгенография: подтверждает/исключает перелом, но не визуализирует связки; высокая специфичность для костной травмы.
- УЗИ: выявляет отёк, частичные/полные разрывы поверхностных связок и сухожилий; операторзависимо, полезно при динамическом осмотре.
- МРТ: наибольшая информативность для комплексных повреждений, оценки степени разрыва и сопутствующих повреждений хряща/сухожилий.
Как интерпретировать чувствительность и специфичность
Высокая чувствительность теста полезна для исключения заболевания при отрицательном результате (правило SNOUT), умеренная специфичность означает, что положительный результат требует подтверждения визуализацией.

Какие осложнения встречаются при несвоевременном лечении?
Задержка с диагностикой и стабилизацией повышает риск хронических проблем. Возможны хроническая нестабильность голеностопного сустава, повторные подворачивания, длительная боль, тендинопатии перонеальных сухожилий, а также посттравматический артроз при нераспознанных переломах или разрывах высокой степени.
- Нестабильность и снижение функции: чувство «неуверенности» в суставе, ограничение активности, риск повторных травм и падений.
- Затяжной отек и боль: синовит, импинджмент переднего отдела голеностопа, нейропатическая боль при компрессии ветвей нервов.
- Посттравматический остеоартроз: ускоренная деградация хряща при смещённых повреждениях или постоянной нестабильности.
Ранняя стратификация по тяжести и своевременная иммобилизация снижают риск хронической нестабильности и артроза; пропуск перелома — ключевой модифицируемый фактор неблагоприятного исхода.
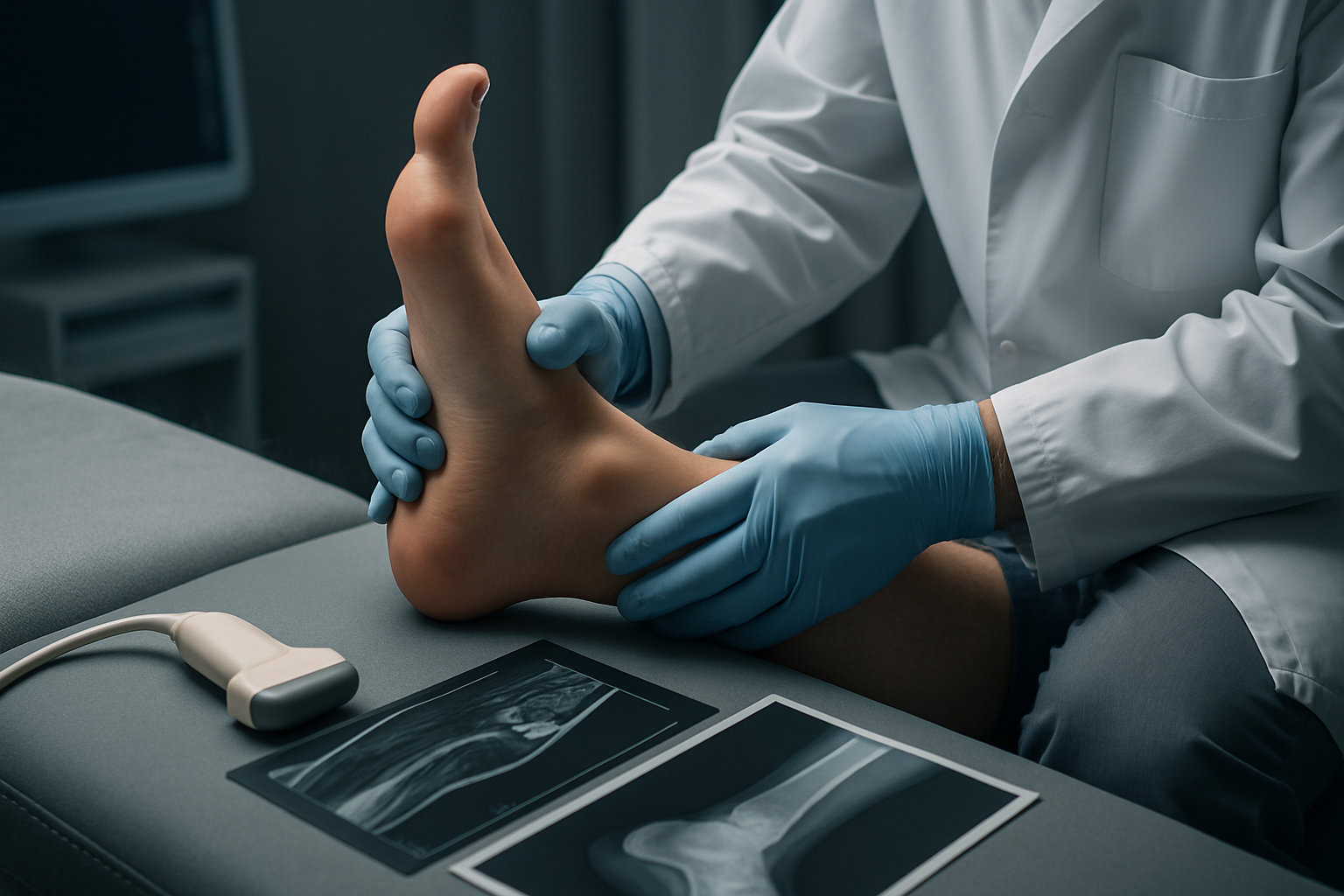
Как врач-хирург стопы определяет степень растяжения?
Степень травмы определяют по сочетанию клинических тестов и данных визуализации. Сначала врач уточняет механизм подворачивания, локализацию боли и возможность опоры; затем пальпирует зоны прикрепления связок и выполняет тесты на нестабильность (передний ящик, инверсионный стресс). При I степени — микроповреждение волокон, умеренная боль, опора сохранена; при II степени — частичный разрыв, выраженная болезненность и отек, возможна нестабильность; при III степени — полный разрыв, резкая боль, значительная гематома, опора невозможна.
- Исключение перелома по клиническим критериям и рентгенографии при показаниях.
- УЗИ для оценки непрерывности волокон поверхностных связок и перонеальных сухожилий.
- МРТ при подозрении на высокую степень разрыва, повреждение дельтовидного комплекса или синдесмоза.
Критерии степени кратко
- I степень
- Боль и отек небольшие, стабильность сохранена, микроповреждения.
- II степень
- Частичный разрыв, выраженный отек/гематома, умеренная нестабильность.
- III степень
- Полный разрыв, грубая нестабильность, невозможность опоры.

Что может назначить подолог для реабилитации?
Цель — восстановить стабильность и функцию без перегрузки тканей. На раннем этапе подолог рекомендует покой, защиту и дозированную нагрузку, фиксацию эластичным бинтом или ортезом, лимфодренажные приемы без боли; далее — упражнения на диапазон движений, проприоцепцию (баланс), укрепление малоберцовых мышц. При необходимости подбираются стельки и латеральные клинья для разгрузки латерального отдела, корректируется обувь и техника ходьбы.
- Тейпирование для контроля отека и поддержки — как дополнение к ортезу по назначению специалиста; при хорошей переносимости допустимо кинезиотейпирование.
- Постепенная прогрессия активности: ходьба без боли, затем упражнения на баланс, прыжковые тесты — только после восстановления амплитуды.
- Обучение самоконтролю признаков перегрузки: нарастающая боль, «разбалтывание», усиление отека — повод вернуться к предыдущему этапу.
Что можно дома / Чего не делать
Что можно: кратковременное охлаждение с тканевой прокладкой; мягкая компрессия; возвышенное положение конечности.
Чего не делать: тепловые процедуры в первые дни; агрессивный массаж по боли; «проминание» сустава; бег и прыжки до стабилизации; самовольная отмена фиксации.
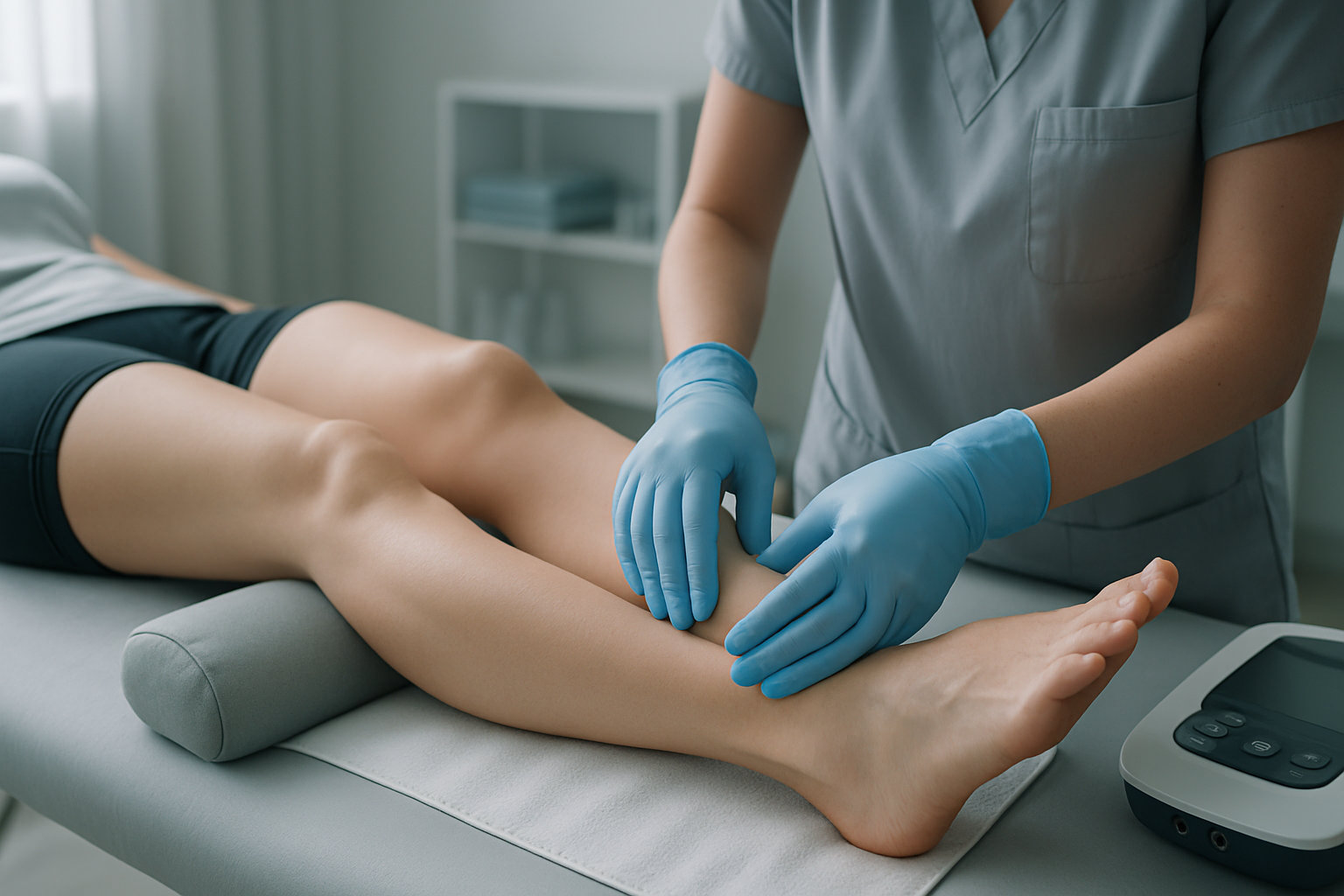
Какие физиопроцедуры безопасны при растяжении связок?
Физиотерапия — дополнение к фиксации и упражнениям, а не замена. На подострой стадии уместны щадящие методы для контроля боли и отека, а также ускорения восстановления мягких тканей. Выбор зависит от степени травмы и переносимости; любые процедуры назначаются после осмотра, с учетом противопоказаний.
- Лимфодренажные техники и мягкая мануальная мобилизация без болевого ответа.
- Локальная криотерапия дозированно; электростимуляция для нейромышечного контроля по показаниям.
- Магнитотерапия и электро‑методы — только при отсутствии противопоказаний и по курсу; ориентиром служит клиническая динамика.
При необходимости для комплексной поддержки можно рассмотреть физиолечение как часть поэтапной реабилитации. Решение о методе и длительности принимает профильный специалист очно.

Можно ли использовать ортез или эластичный бинт без врача?
Короткий ответ: да, но как временную меру и с учетом самоконтроля. Эластичный бинт и мягкий бандаж дают умеренную компрессию, уменьшают отек и микродвижения, что полезно в первые дни после легкой травмы связок. Жесткие ортезы и брейсы ограничивают амплитуду и применяются при выраженной нестабильности — их лучше подбирать очно, чтобы не ухудшить биомеханику и не пережимать ткани. Если боль усиливается, пальцы немеют или бинт оставляет глубокие следы, фиксацию ослабляют и необходимо очно оценить состояние. При подозрении на перелом самостоятельный выбор ортеза не заменяет диагностику.
- Разумно: мягкая компрессия, контроль отека, возвышенное положение стопы, кратковременное использование при легких симптомах.
- Осторожно: жесткие ортезы без осмотра, длительное ношение круглосуточно, слишком тугая повязка, скрывающая ухудшение.
Для подбора фиксации и плана нагрузки безопасно записаться на очную оценку стелек и ортезов; окончательные решения принимает специалист.

Что можно сделать дома для облегчения боли и отека?
Первые 24–72 часа цель — защитить ткани и контролировать отек. Используйте кратковременное охлаждение через ткань, мягкую компрессию и возвышение стопы выше уровня сердца — это помогает уменьшить боль и лимфостаз без лишнего риска для кожи и сосудов. Дозируйте опору: короткие перемещения с опорой, равномерный шаг без «скатывания» на наружный край. Сохраняйте безболезненную подвижность пальцев и щиколотки в безопасной амплитуде, чтобы снизить скованность.
Что можно дома / Чего не делать
Что можно: краткие сеансы охлаждения; эластичная повязка без пережатия; возвышение конечности.
Чего не делать: тепловые процедуры в первые дни; интенсивный массаж «до хруста»; бег и прыжки; алкоголь для «обезболивания»; сон в жестком ортезе без показаний.
Если нужен поддерживающий метод на подострой стадии, можно рассмотреть аккуратное кинезиотейпирование как дополнение к упражнениям и фиксации.

Чего делать не стоит дома при растяжении?
Есть привычки, которые замедляют заживление и повышают риск осложнений. Не перегревайте сустав горячими ваннами и компрессами в первые 48–72 часа — тепло усиливает приток крови и отек. Не накладывайте тугую повязку «до онемения» и не спите в жестком ортезе без показаний — это ухудшает кровоток и чувствительность. Не «разрабатывайте» сустав через боль и не возвращайтесь к бегу и прыжкам, пока нет безболезненной амплитуды и контроля баланса.
- Не маскируйте боль избыточной фиксацией: это откладывает реабилитацию и нарушает паттерн ходьбы.
- Не игнорируйте прогрессирующий отек, изменение цвета кожи, онемение пальцев — при ухудшении нужна очная оценка.
- Не заменяйте осмотр специалиста самолечением, если есть подозрение на перелом или значимую нестабильность.

Какие группы риска чаще сталкиваются с повторными травмами?
Рецидив чаще связан не только с самой травмой, но и с факторами, которые сохраняют нестабильность сустава. В зоне риска — люди с предыдущими повреждениями голеностопа, так как связки и нейромышечный контроль восстанавливаются не сразу; спортсмены игр с прыжками и резкими сменами направления; пациенты с избыточной массой тела и плоско-вальгусной установкой стоп, повышающей нагрузку на латеральные связки. Риск повышают несоответствующая обувь и раннее возвращение к нагрузкам без восстановления баланса и силы.
- Повторные подворачивания типичны при хронической нестабильности: ощущение «подламывания», утомляемость, снижение контроля равновесия.
- Невосстановленный проприоцептивный контроль и слабость малоберцовых мышц повышают вероятность новой травмы при бытовой активности.
- Неровные поверхности, высокий каблук и узкая колодка усиливают риск у подготовленных и неподготовленных людей.

Как изменилась практика лечения за последние 10-15 лет?
Подход сместился от «жёсткой иммобилизации и покоя» к ранней функциональной реабилитации. На смену длительному обездвиживанию пришли краткие сроки защиты с последующим контролируемым движением, тренировкой баланса и силы — это сокращает время восстановления и снижает риск хронической нестабильности. Ширее используется ультразвук для динамической оценки мягких тканей и МРТ при сложных повреждениях; в быту — функциональные ортезы вместо гипса при лёгких и умеренных травмах.
- Стандартизированы тесты возврата к спорту: безболезненная амплитуда, прыжковые и баланс‑тесты, отсутствие отека к концу дня.
- Акцент на профилактике рецидива: программы проприоцепции, индивидуальный подбор обуви и стелек, обучение самоконтролю признаков перегрузки.
- Ограничено «тепло и агрессивный массаж» в острый период; приоритет — дозированная нагрузка и защита тканей.

Мифы о растяжении: что рекомендуют, но не помогает?
Некоторые популярные советы замедляют заживление и маскируют ухудшение. Миф «чем туже бинт — тем лучше» опасен: чрезмерная компрессия ухудшает кровоток и чувствительность. «Прогреть, чтобы побыстрее прошло» — в первые 48–72 часа тепло усиливает отек. «Разработать через боль» — травмирует ткани и затягивает восстановление. «Ортез решит всё» — без упражнений на баланс и силу остаётся риск рецидива.
- Самодиагностика вместо осмотра при подозрении на перелом или выраженной нестабильности — частая причина затяжного течения.
- Длительное ношение жёсткого ортеза без показаний ведёт к слабости мышц и нарушению походки.
- Игнорирование постепенного возврата к спорту повышает вероятность повторной травмы в первые недели после улучшения самочувствия.
Для поддержки на подострой стадии может помочь точечное кинезиотейпирование как дополнение к упражнениям и корректной фиксации; решения принимает специалист очно.

Сколько длится восстановление у разных специалистов?
Сроки зависят от степени повреждения и дисциплины реабилитации. При лёгком растяжении без нестабильности первые улучшения ожидаемы за 1–2 недели, возврат к обычной активности — чаще в пределах 3–6 недель при сохранении упражнений на баланс. При частичных разрывах восстановление функции занимает 6–12 недель, а полный разрыв с иммобилизацией или операцией требует поэтапной реабилитации в течение нескольких месяцев до возвращения спорта. Подолог ведёт раннюю защиту, контроль отёка, обучение опоре; травматолог-ортопед определяет иммобилизацию и объём визуализации; реабилитолог курирует прогрессию нагрузки и тесты возврата к бегу и прыжкам.
- Подолог: ранняя стадия — защита, компрессия, дозированная нагрузка; подострая — проприоцепция и координация.
- Травматолог-ортопед: решение по ортезу/гипсу, сроки иммобилизации, контроль снимков при показаниях.
- Реабилитолог/спортивный врач: критерии переходов между этапами, функциональные тесты перед возвратом к спорту.

Стоимость, время и ресурсы: на что ориентироваться пациенту?
Точные цифры зависят от планов обследования и реабилитации; ориентируйтесь на этапы и набор услуг. Обычно ресурсы уходят на очные консультации, базовую визуализацию при показаниях, подбор фиксации/ортезов и курс упражнений с контролем специалиста. Для экономии времени полезны комбинированные визиты (осмотр + план реабилитации) и домашние задания с последующим контрольным осмотром. Ниже — ориентиры по времени и ресурсам без указания цен.
| Этап | Суть | Время | Ресурсы |
|---|---|---|---|
| Первичный осмотр | Стратификация риска, план фиксации | до 1 визита | Подолог/травматолог-ортопед |
| Острый период | Защита, компрессия, дозированная опора | 1–2 недели | Повязка/ортез, контроль отёка |
| Подострая стадия | Диапазон движений, проприоцепция | 2–6 недель | Занятия + самотренинг |
| Возврат к спорту | Функциональные тесты, прогрессия | по показателям | Реабилитолог/спортивный врач |
При необходимости для подбора фиксации и стелек доступен раздел стельки и ортозы; часть упражнений выполняется дома под контролем специалиста. Имеются противопоказания. Нужна консультация специалиста.

Совет эксперта: как выбрать специалиста в Москве?
Опирайтесь на задачу визита и подтверждённую экспертизу. Для первичной маршрутизации и плана реабилитации подойдёт подолог с опытом травм голеностопа; при подозрении на перелом или выраженную нестабильность — травматолог-ортопед; для спортсменов и сложных случаев — хирург стопы и спортивный врач. Обращайте внимание на опыт ведения растяжений с тестами возврата к спорту, умение работать в мультидисциплинарной команде и готовность объяснять план этапами.
- Проверьте, выполняет ли специалист объективные тесты баланса и силы, ведёт ли дневник боли/нагрузки.
- Уточните, как будет контролироваться прогресс: контрольные визиты, домашняя программа, критерии переходов.
- Для планирования реабилитации доступна очная консультация подолога с последующим направлением при необходимости. Имеются противопоказания. Нужна консультация специалиста.

Мини-кейсы: типовые ситуации пациентов клиники
Кейсы показывают, как меняется тактика в зависимости от тяжести и целей пациента. Бегун-любитель после подворачивания на бордюре: боль снаружи, опора сохранена, отек умеренный — осмотр, функциональная фиксация, ранняя проприоцепция; пробежки вернули через тесты баланса без боли. Танцовщица с рецидивами: «подламывание» на репетициях, слабость латерального корсета — программа укрепления и работа над техникой приземления, корректировка обуви. Офисный сотрудник зимой: падение на льду, выраженный отек — исключили перелом, подобрали ортез и пошаговый план нагрузки.
- Спортсмен-любитель: ключевой риск — ранний возврат к прыжкам без контроля баланса; решение — критерии переходов и дневник нагрузки.
- Работа «на ногах»: акцент на стельках и распределении нагрузки в течение дня; короткие «сеансы» разгрузки и мониторинг отека вечером.
- Подросток после первой травмы: обучение технике ходьбы по неровной поверхности, упражнения на координацию в игровой форме.
Чему учат кейсы
Задача — не только убрать боль, но и вернуть контроль движения: стабильный шаг, безопасные приземления, уверенность в повседневной активности.

FAQ: самые частые вопросы пациентов
- Как понять, что это не перелом?
- Точно скажет врач: оценивают костные точки, способность перенести вес и при необходимости делают снимок; при сомнениях — очный осмотр обязателен.
- Сколько держать повязку или ортез?
- Столько, сколько нужно для защиты в острой фазе и при ходьбе; далее — постепенный отказ по мере восстановления контроля движения.
- Когда можно вернуться к спорту?
- После безболезненной амплитуды, тестов баланса и прыжков, отсутствия отека к концу дня; сроки индивидуальны.
- Помогают ли тейпы?
- Это дополнительная поддержка и сенсорная подсказка; они не заменяют упражнения и правильную фиксацию.
- Нужны ли стельки всем?
- Нет; они показаны при перегрузке отдела стопы, плоско-вальгусной установке или рецидивах — подбирают индивидуально.
- Что делать, если отек держится больше недели?
- Повторная очная оценка: уточняют степень повреждения, корректируют план нагрузки и фиксации.
- Куда обратиться сначала?
- Для маршрутизации и плана реабилитации подойдёт подолог; при подозрении на перелом — травматолог-ортопед. Для первичного плана доступна консультация подолога.
Главное — действовать спокойно и по плану. Растяжение связок обычно лечится консервативно: защитить сустав, контролировать отек, затем восстановить подвижность и баланс. До очной консультации полезно вести короткий дневник симптомов (боль, отек к вечеру) и подготовить вопросы о фиксации, ортезе и сроках возвращения к нагрузкам. Для очной оценки и плана реабилитации подойдут подолог и травматолог‑ортопед; при сложных случаях — хирург стопы. Эти рекомендации — общие ориентиры; персональные решения принимает врач на очной консультации.
Чтобы обсудить безопасные шаги и подобрать фиксацию, можно оформить запись на консультацию подолога. Имеются противопоказания. Нужна консультация специалиста.