Что значит подвывих кости стопы и чем он отличается от вывиха?
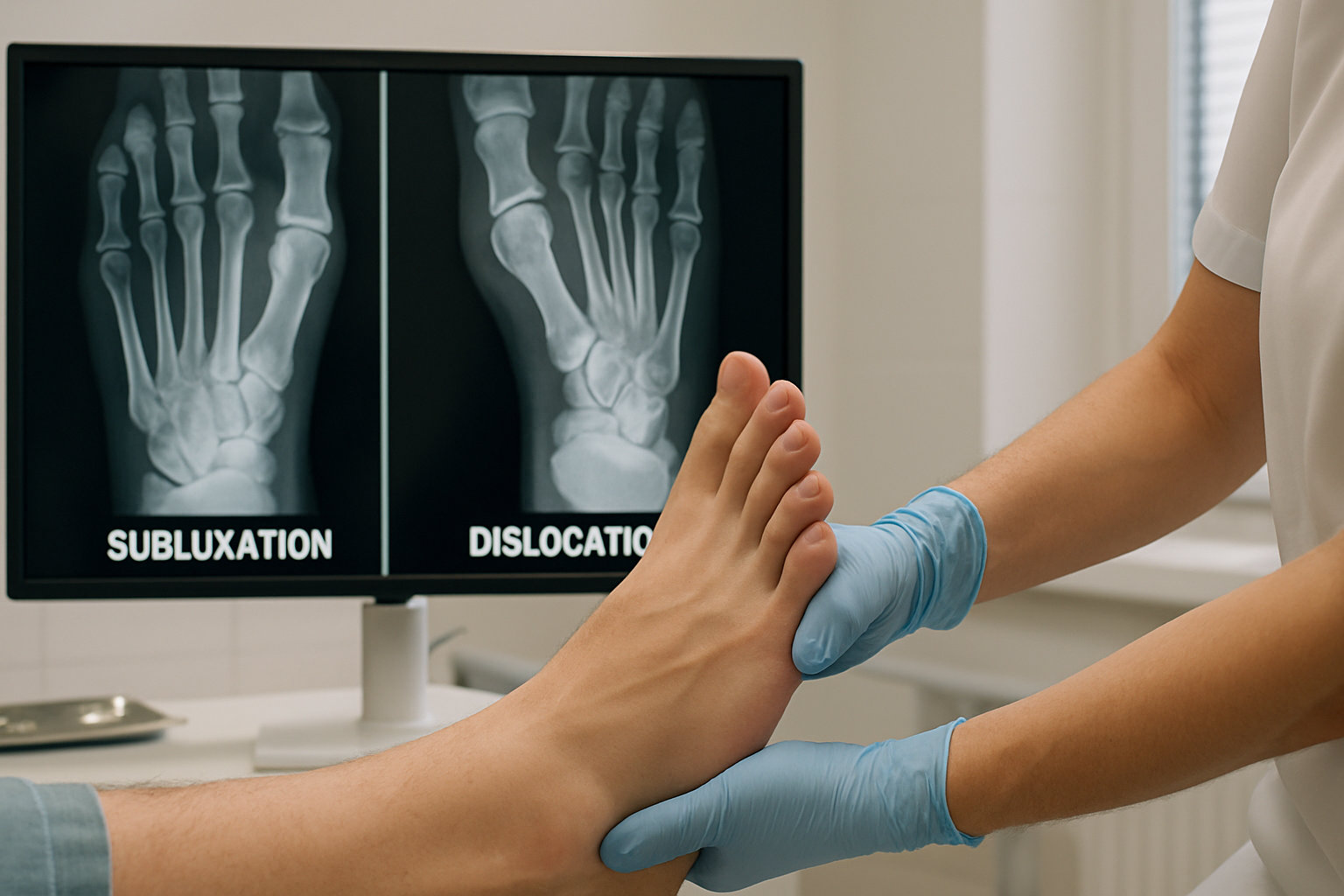
Подвывих — это частичное смещение костей сустава с сохранением контакта поверхностей, тогда как при вывихе контакт полностью теряется. Подвывих чаще связан с микротравмами и нестабильностью мягких тканей и может проявляться болью и ощущением «неуверенности» в суставе, без грубой деформации. Вывих обычно возникает после выраженной травмы, сопровождается заметной деформацией, резкой болью и потерей функции до вправления специалистом.
Для стопы и голеностопа оба состояния нередко сочетаются с повреждением связок и, иногда, с переломами, что требует очной оценки и исключения сопутствующих травм. При подвывихе движения возможны, но ограничены и провоцируют нестабильность, при вывихе движение резко болезненно или невозможно, чаще есть деформация и выраженный отёк.
- Сублюксация
- Частичное несоответствие суставных поверхностей с сохранением контакта, часто без явной деформации, но с нестабильностью.
- Вывих
- Полная утрата конгруэнтности сустава с выраженной болью, деформацией и необходимостью неотложного вправления врачом.
«Сублюксация — это не “лёгкий вывих”, а отдельное состояние: кости смещены не полностью, но нестабильность без лечения повышает риск повторных травм и хронической боли».

Какие симптомы помогают заподозрить подвывих стопы?
Заподозрить подвывих помогают локальная боль при нагрузке или движении, ощущение «уходящей» опоры, умеренный отёк и ограничение амплитуды, без явной грубой деформации. Для латеральной части голеностопа характерна болезненность кзади от наружной лодыжки, чувство «щёлчка» или «соскальзывания» структур при движениях, особенно при тыльном сгибании и пронации/супинации.
Нередко пациенты отмечают эпизодический «хруст», кратковременную нестабильность в повседневной ходьбе или спорте и усиление болей при попытке опоры на носок или боковой поверхности стопы. Симптомы могут усиливаться к вечеру или после активности; синяки и выраженная деформация встречаются реже, чем при полном вывихе, но не исключают сопутствующее повреждение связок или сухожилий.
Как отличить от растяжения?
При изолированном растяжении боль чаще разлитая по ходу связок и уменьшается с покоем, тогда как подвывих даёт чувство механической нестабильности, провоцируемое специфическими движениями, и характерный «щелчок» или «перескок» структур, особенно по наружной поверхности голеностопа.

Какие «красные флаги» требуют срочного визита к хирургу стопы?
Ниже — ситуации, при которых нужна неотложная помощь или осмотр хирурга стопы. Оценка проводится очно; при угрозе осложнений обращайтесь в экстренную службу.
- Невозможность опоры на ногу или нарастание боли после травмы.
- Выраженная деформация сустава или подозрение на перелом, «выбухание» костных краёв.
- Прогрессирующий отёк с нарастающим онемением, покалыванием или слабостью пальцев (признаки нейроваскулярного нарушения).
- Сильные кровоподтёки, быстро увеличивающийся отёк или признаки открытой раны/инфекции (жар, покраснение, лихорадка).
При наличии любых из перечисленных признаков звоните 103 или 112 для организации неотложной помощи; попытки самостоятельного вправления опасны и могут усугубить повреждения связок, нервов и сосудов.
Как проходит диагностика у подолога?
Цель диагностики — подтвердить подвывих, оценить стабильность сустава и исключить перелом или разрыв связок. На приёме подолог собирает анамнез, оценивает механизм травмы, повторяемость «подворотов» и нагрузку в спорте/на работе. Проводится осмотр походки, пальпация болезненных зон, проверка объёма движений и провокационные тесты на нестабильность, например тест переднего выдвижного ящика, тест наклона таранной кости, тесты на субтаранную и таранно-ладьевидную зоны.
Для верификации смещения назначают рентгенографию стопы и голеностопа в двух проекциях; при спорных случаях — дополнительные проекции под нагрузкой. УЗИ используют для оценки связок и сухожилий в динамике, выявления выпота; МРТ помогает увидеть костный отёк, частичные разрывы и мелкие подвывихи; КТ уточняет суставную конгруэнтность и мелкие фрагменты. При нарушениях биомеханики информативны бароподометрия, плантография и видеоанализ шага. При первичном визите уместна маршрутизация к травматологу-ортопеду при признаках перелома или выраженной нестабильности; к хирургу стопы — при подозрении на повреждение, требующее оперативной коррекции.
После осмотра подолог может предложить временную иммобилизацию, разгрузку и контроль повторным осмотром. Для уточнения отягощающих факторов уместна запись на консультацию подолога или, при спортивной нагрузке, оценка ортезирования и обуви.
Зачем нужны снимки под нагрузкой?
Под нагрузкой проявляется тонкая нестабильность и скрытая инконгруэнтность, которые могут быть незаметны на стандартных проекциях в покое. Это помогает спланировать лечение и оценить риск повторных подвывихов.
Что означает точность диагностических тестов?
Точность — это способность метода правильно выявлять заболевание и правильно исключать его. Чувствительность показывает долю верно обнаруженных случаев, специфичность — долю верно исключённых. Положительная прогностическая ценность зависит от распространённости проблемы у конкретной группы пациентов, поэтому результат всегда трактуется в контексте жалоб, механизма травмы и осмотра.
Физикальные тесты на нестабильность имеют переменную воспроизводимость и лучше работают при выраженных повреждениях; визуализация уточняет степень и структуру повреждения. Рентген хорошо исключает переломы и крупные смещения; МРТ выявляет костный отёк, разрывы связок и сухожилий; УЗИ точно показывает динамику сухожилий и связок в реальном времени. Важна связка «клиника + визуализация»: при несоответствии данных рекомендуется повторная оценка и альтернативные проекции/методы.
Практический смысл: высокий показатель чувствительности полезен, чтобы «не пропустить» травму, а высокая специфичность — чтобы «не перепутать» её с другими причинами боли. Окончательное решение принимает врач после очного осмотра и сопоставления всех данных.
- Чувствительность
- Вероятность, что тест будет положительным при наличии подвывиха.
- Специфичность
- Вероятность, что тест будет отрицательным при отсутствии подвывиха.
При спорных клинических картинах полезна вторая точка зрения — консультация ортопеда с пересмотром снимков и планом дообследования.

Кому чаще встречаются подвывихи стопы и какие есть группы риска?
Риск повышают перегрузка, нестабильность связок и неблагоприятная биомеханика. Чаще подвывихи отмечают у бегунов, футболистов, баскетболистов, танцоров, где типичны резкие смены направления и прыжки. В группу риска входят люди с гипермобильностью, плоско-вальгусной установкой пятки, перенесёнными растяжениями, неудобной обувью, избыточной массой тела и работой на ногах.
- Спорт с поворотными и прыжковыми нагрузками, особенно при недостаточной подготовке и утомлении мышц.
- Анатомические факторы: плоскостопие, вальгусная деформация, различие длины конечностей, ограничение тыльного сгибания.
- Системные факторы: соединительнотканные особенности, возрастные изменения коллагена, метаболические и эндокринные нарушения.
- Бытовые факторы: скользкие поверхности, высокий каблук, тесная или изношенная обувь.
Для снижения риска полезны тренировка проприоцепции, укрепление малоберцовых мышц и корректировка биомеханики с помощью стелек и ортезов; при повторных подворотах целесообразна кинезиотейпировка под контролем специалиста.
Какие осложнения может дать нелеченый подвывих?
Затяжная нестабильность перегружает суставные поверхности и связки, формируя «замкнутый круг» боли и повторных травм. Нелеченный подвывих повышает риск хронической нестабильности, посттравматического остеоартроза, синовита, тендопатий малоберцовых сухожилий, а также привычных «подворотов» в быту и спорте. Возможны неврологические проявления: парестезии, снижение чувствительности из‑за раздражения или компрессии нервных ветвей.
При повторных эпизодах меняется биомеханика шага: развивается компенсаторная перегрузка плюсневых суставов, формируются болезненные натоптыши, усиливается склонность к вальгусной установке заднего отдела стопы. В тяжёлых случаях присоединяются разрывы связок, повреждения хряща, микропереломы, что увеличивает сроки реабилитации и снижает толерантность к нагрузке.
Практический вывод: ранняя стабилизация и контроль нагрузки снижают вероятность перехода острой травмы в хроническую нестабильность и последующий артроз. Чем дольше сохраняется смещение, тем выше риск структурных изменений сустава.

Что можно сделать дома безопасно при подозрении на подвывих?
Первая помощь направлена на уменьшение боли и отёка, а также предотвращение усугубления травмы. Ниже — аккуратные шаги, которые обычно допустимы до очного осмотра, если нет признаков экстренности.
- Разгрузить конечность: покой, по возможности ходьба с частичной опорой или костылём, приподнять стопу выше уровня сердца.
- Локально охладить через ткань 10–15 минут с перерывами, контролируя кожу, чтобы избежать переохлаждения.
- Наложить эластичную фиксацию средней плотности, избегая избыточного давления и онемения пальцев.
Для оценки факторов риска и подборы консервативной поддержки уместна очная консультация подолога с последующим планом стабилизации и реабилитации.

Чего делать не стоит до осмотра специалиста?
Некоторые действия повышают риск вторичного повреждения связок, хряща и нервов. До очного осмотра лучше избегать следующих практик.
- Не пытаться вправлять сустав самостоятельно, не тянуть и не «щёлкать» стопой.
- Не продолжать тренировку, бег или прыжковые нагрузки «через боль».
- Не накладывать слишком тугую повязку или жгут, не греть область травмы в первые сутки.
- Не принимать обезболивающие и местные средства с агрессивным согревающим эффектом без назначения врача.
- Не ехать за рулём при выраженной больной опоре или снижении чувствительности пальцев.
При усилении боли, появлении нарастающего отёка с онемением, деформации или невозможности опоры нужна экстренная помощь — звоните 103 или 112; самостоятельные манипуляции опасны.
Какие методы консервативного лечения назначает подолог?
Задача консервативной терапии — снять боль и отёк, восстановить стабильность и снизить риск рецидива. На старте применяют щадящую иммобилизацию (ортез, стелька с суппортом, эластичная фиксация), ограничение нагрузки и лед локально с контролем кожи. По мере стихания боли подключают упражнения на проприоцепцию, координацию и укрепление малоберцовых мышц; при нарушенной биомеханике — коррекцию шагового стереотипа и подбор обуви.
Для поддержки мягких тканей могут использоваться методики функциональной фиксации, включая тейпирование, а при повторных эпизодах — индивидуальные стельки и ортезы. Физиотерапия подбирается индивидуально; массаж и мягкие мануальные техники вводят после острого периода для улучшения трофики и контроля отёка. Контрольные осмотры помогают своевременно усилить программу или направить к профильному специалисту.
Когда хирург стопы может предложить операцию?
Операция рассматривается при структурной нестабильности и неэффективности консервативных мер. Показаниями служат привычные подвывихи на фоне разрывов связок, выраженная капсульно-связочная недостаточность, остеохондральные повреждения, сопутствующие деформации, препятствующие стабильности. Также операция обсуждается при сохраняющейся боли и нестабильности после адекватной реабилитации и корректной ортезной поддержки.
Выбор техники зависит от уровня поражения: шов/пластика связок, реконструкция латерального комплекса, устранение импинджмента, фиксация нестабильных сегментов, коррекция оси заднего отдела. Прежде чем принять решение, хирург сопоставляет клинику с данными визуализации и функциональными тестами; при сомнениях полезна консультация травматолога-ортопеда для совместного плана.
Какие ограничения существуют для пациентов с сопутствующими болезнями?
Коморбидность влияет на выбор тактики, сроки иммобилизации и объём нагрузки. При сахарном диабете и нарушениях микроциркуляции требуется осторожная фиксация с частым контролем кожи, предпочтение разгрузке и плавному наращиванию активности; при остеопорозе ограничивают резкие силовые нагрузки и прыжковые элементы, дольше сохраняют стабилизирующие ортезы.
При заболеваниях соединительной ткани и гипермобильности делают упор на тренировку проприоцепции, длительную стабилизацию и обувь с фиксацией пятки; при ожирении ключевы разгрузка и подбор амортизирующей обуви. При варикозной болезни учитывают отёчный синдром, дозируют компрессию и избегают тугой повязки. Для безопасного старта реабилитации уместна очная консультация ортопеда с индивидуальным планом нагрузки и контроля рисков.
Как подолог и хирург выбирают между разными методами лечения?
Выбор тактики опирается на три столпа: структура повреждения, стабильность сустава, цели активности. Сначала оценивают, есть ли у поражённого сегмента механическая нестабильность и сопутствующие повреждения хряща/связок на визуализации и осмотре. При сохранённой стабильности предпочтение — консервативным мерам: иммобилизация, контроль нагрузки, тренировка проприоцепции и коррекция биомеханики.
Если фиксируются повторные подвывихи, разрывы связок или неудача реабилитации, команда рассматривает хирургическую стабилизацию. Учитывают профиль нагрузки (спорт, работа на ногах), анатомические факторы (плоско-вальгусная стопа, ограничение тыльного сгибания), коморбидность и сроки возвращения к активности. Для согласования плана полезна очная консультация подолога и, при необходимости, совместный осмотр с травматологом-ортопедом.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Консервативная стабилизация (ортез, ЛФК, проприоцепция) | Высокая при лёгкой/умеренной нестабильности | Недостаточная стабилизация при разрывах | Ортез/стельки, регулярные занятия | Обычно недели | Низко–средние нагрузки, первый эпизод |
| Функциональная фиксация (кинезиотейп, бандаж) | Поддержка в активности | Кожные реакции, зависимость от техники | Материалы, обучение наложению | Сразу/короткие сроки | Спорт, рецидивы без разрывов |
| Хирургическая реконструкция связок | Высокая при структурной нестабильности | Осложнения операции, реабилитация | Стационар, анестезия, реабилитация | Месяцы с этапностью | Привычные подвывихи, разрывы, деформации |
Компромисс: консервативный путь меньший по рискам, но требует дисциплины; хирургия решает причину нестабильности, но увеличивает сроки восстановления и ресурсную нагрузку.

Сколько времени занимает восстановление и что влияет на результат?
Сроки варьируют от нескольких недель до месяцев, исход зависит от степени повреждения и соблюдения режима. При изолированной нестабильности без разрыва мягких тканей ранний этап обычно занимает недели с постепенной нагрузкой и тренировкой баланса. После хирургической стабилизации восстановление идёт поэтапно: иммобилизация, контролируемая мобилизация, силовая и plyo‑фаза, возврат к спорту.
На темпы влияют возраст, состояние связок и хряща, биомеханика шага, избыточная масса тела, сопутствующие болезни и качество реабилитации. Регулярность ЛФК, корректные стельки и ортезы, контроль боли и отёка, а также работа над техникой ходьбы/бега ускоряют функциональное восстановление и снижают риск рецидива.
Как понять, что можно возвращаться к бегу?
Критерии обычно включают безболевой объём движений, симметрию силы и баланса, выполнение прыжковых тестов без провалов техники и отёка на следующий день. Решение принимает лечащий врач совместно с реабилитологом.

Стоимость/время/ресурсы: на что ориентироваться?
Ниже — ориентиры по типовым этапам ведения при подвывихах, с учётом визитов, времени на реабилитацию и базовых ресурсов. Конкретные суммы зависят от объёма диагностики и лечения; актуальные цены уточняются на сайте клиники. Для первичной маршрутизации уместна консультация подолога.
| Этап | Что входит | Время | Ресурсы | Ориентир затрат |
|---|---|---|---|---|
| Первичный осмотр | Анамнез, тесты на стабильность, план | 30–45 мин | Осмотр, функциональные пробы | Ориентир по прайсу клиники |
| Визуализация | Рентген ± проекции под нагрузкой; при показаниях УЗИ/МРТ | 1 день | Снимки, заключение | Ориентир по прайсу клиники |
| Консервативное ведение | Ортез/бинт, ЛФК, проприоцепция, контроль | 2–8 недель | Ортез, эластичный бинт, зал ЛФК | Ориентир по прайсу клиники |
| Подбор стелек/ортезов | Снятие слепков, подгонка | 1–2 визита | Индивидуальные стельки | Ориентир по прайсу клиники |
| Хирургическое лечение (при показаниях) | Реконструкция связок/коррекция оси | Стационар + реабилитация | Операционная, анестезия, ЛФК | Ориентир по прайсу клиники |
Практический совет: заранее планировать время на реабилитацию, приобрести подходящую обувь и вспомогательные средства, а также распределить спортивные цели с учётом этапов восстановления.

Совет эксперта
Главная цель — вернуть стабильность и контроль над движением без риска рецидива. На старте дайте суставу время: уменьшите нагрузку, используйте поддерживающую фиксацию и отработайте базовые упражнения на баланс. Далее переходите к укреплению малоберцовых мышц и коррекции шага: это снижает «подвороты» в повседневности и спорте.
Регулярно проверяйте посадку обуви и износ подошвы; при вальгусной установке пятки и плоскостопии обсуждайте индивидуальные стельки. Если после 4–6 недель продуманной реабилитации сохраняются нестабильность или боль, нужен очный пересмотр плана с дообследованием и обсуждением других опций. Для настройки программы уместна консультация подолога.
Практика показывает: сочетание проприоцептивных тренировок, грамотной фиксации и коррекции биомеханики уменьшает риск повторных подвывихов и ускоряет возврат к активности.

Как менялись рекомендации за последние 10-15 лет?
Тренд сместился от длительной иммобилизации к функциональному восстановлению. Шире применяются ранняя мобилизация под контролем, упражнения на баланс, критерии готовности к нагрузке вместо «жёстких сроков». Визуализация стала точнее: активнее используют стресс-пробы, УЗИ в динамике, МРТ при спорных случаях для верификации скрытой нестабильности.
Фокус сместился на индивидуализацию: учитывают профиль активности, осевые деформации заднего отдела стопы, гипермобильность и качество мягких тканей. Распространилась функциональная фиксация и персонализированное ортезирование, а хирургия — преимущественно при структурной нестабильности или неудаче реабилитации. Для выбора тактики всё чаще организуют совместные осмотры подолога и травматолога-ортопеда.

Мини-кейсы: типовые ситуации из практики
Любительский бегун после «подворота» на кроссовке
Жалобы: боль кзади от наружной лодыжки, чувство «перескока» при тыльном сгибании. Осмотр: локальная болезненность, тесты на нестабильность слегка положительны. Тактика: краткая функциональная фиксация, разгрузка, проприоцепция, укрепление малоберцовых мышц, коррекция обуви; при рецидивах — индивидуальные стельки и обучение технике бега.
Офисная работа, обувь на каблуке, повторные «подвороты»
Жалобы: вечерний отёк, нестабильность на неровной поверхности. Осмотр: вальгус заднего отдела, ограничение тыльного сгибания. Тактика: снижение высоты каблука, целевое растяжение икроножных, стабилизация голеностопа, функциональное тейпирование; оценка оси и подбор стелек.
Спорт высших нагрузок, многократные рецидивы
Жалобы: «провал» при резкой смене направления. Осмотр/МРТ: признаки капсульно-связочной недостаточности. Тактика: курс интенсивной нейромышечной тренировки, жёсткая фиксация на этапе игр; при сохраняющейся нестабильности — обсуждение хирургической стабилизации совместно с травматологом-ортопедом и планом поэтапной реабилитации.
Коморбидность: диабет и варикоз
Жалобы: отёк к вечеру, чувствительность кожи снижена. Тактика: щадящая фиксация с частым контролем кожи, дозированная компрессия, разгрузка, медленное наращивание активности, акцент на баланс и безопасную обувь; регулярные осмотры для профилактики осложнений.
FAQ: самые частые вопросы пациентов
Подвывих может пройти сам без лечения?
Иногда симптомы стихнут, но нестабильность нередко сохраняется. Без контроля нагрузки и тренировки баланса выше риск повторных «подворотов» и перегрузки сустава. Для подбора безопасной тактики уместна очная консультация подолога.
Когда делать снимки и какие?
Стартово — рентген в двух проекциях, при сомнениях полезны проекции под нагрузкой. УЗИ оценивает связки и сухожилия в динамике, МРТ уточняет скрытые повреждения и костный отёк.
Нужны ли стельки или ортез?
При нарушенной биомеханике и рецидивах индивидуальные стельки и ортезы помогают перераспределить нагрузку и повысить стабильность. Решение принимает специалист после осмотра.
Сколько носить эластичный бинт или бандаж?
Обычно — короткий период в острой фазе и при активности, затем переход к тренировке проприоцепции. Сроки зависят от симптомов и тестов стабильности.
Можно ли заниматься спортом во время восстановления?
Допустимы щадящие нагрузки без боли и «провалов» техники. Возврат к бегу/прыжкам — после восстановления объёма движений, силы и баланса по критериям врача.
Помогает ли тейпирование?
Функциональная фиксация снижает микросмещения и даёт уверенность в движении. Эффект выше при корректной технике — рассмотрите кинезиотейпирование у специалиста.
Какие домашние шаги безопасны до приёма?
Разгрузка, подъём стопы выше сердца, локальное охлаждение через ткань и аккуратная фиксация средней плотности. Самостоятельное «вправление» и интенсивный спорт исключить.

Как записаться в клинику «Подология» (Москва)?
Запись доступна удобным способом. Выберите формат: очная консультация подолога или, при необходимости предварительного разбора, онлайн‑консультация. Уточните желаемую дату и время, подготовьте краткую историю симптомов и имеющиеся снимки/заключения.
- Оставьте заявку на сайте клиники в карточке нужной услуги.
- Дождитесь подтверждения администратора и рекомендаций по подготовке к приёму.
- Возьмите с собой медицинские документы, обувь/ортезы, которые используете, и список вопросов к врачу.
Мягкий совет: забронируйте контрольный визит сразу после первичного, чтобы не терять темп реабилитации. Имеются противопоказания. Нужна консультация специалиста.
Главное при подвывихах стопы — восстановить стабильность и вернуться к привычной активности без лишних рисков. Важно отличать подвывих от полного вывиха, знать «красные флаги» и пройти очную диагностику с визуализацией, чтобы выбрать между консервативной стабилизацией и хирургией. До визита удобно подготовить краткий список симптомов и снимков, отметить, когда усиливается боль, и какие нагрузки провоцируют нестабильность. Рекомендован очный приём у подолога или травматолога‑ортопеда; общие ориентиры приведены здесь, но решения принимаются только на очной консультации.
Запишитесь на первичную оценку и обсуждение безопасной тактики: консультация подолога. Имеются противопоказания. Нужна консультация специалиста.