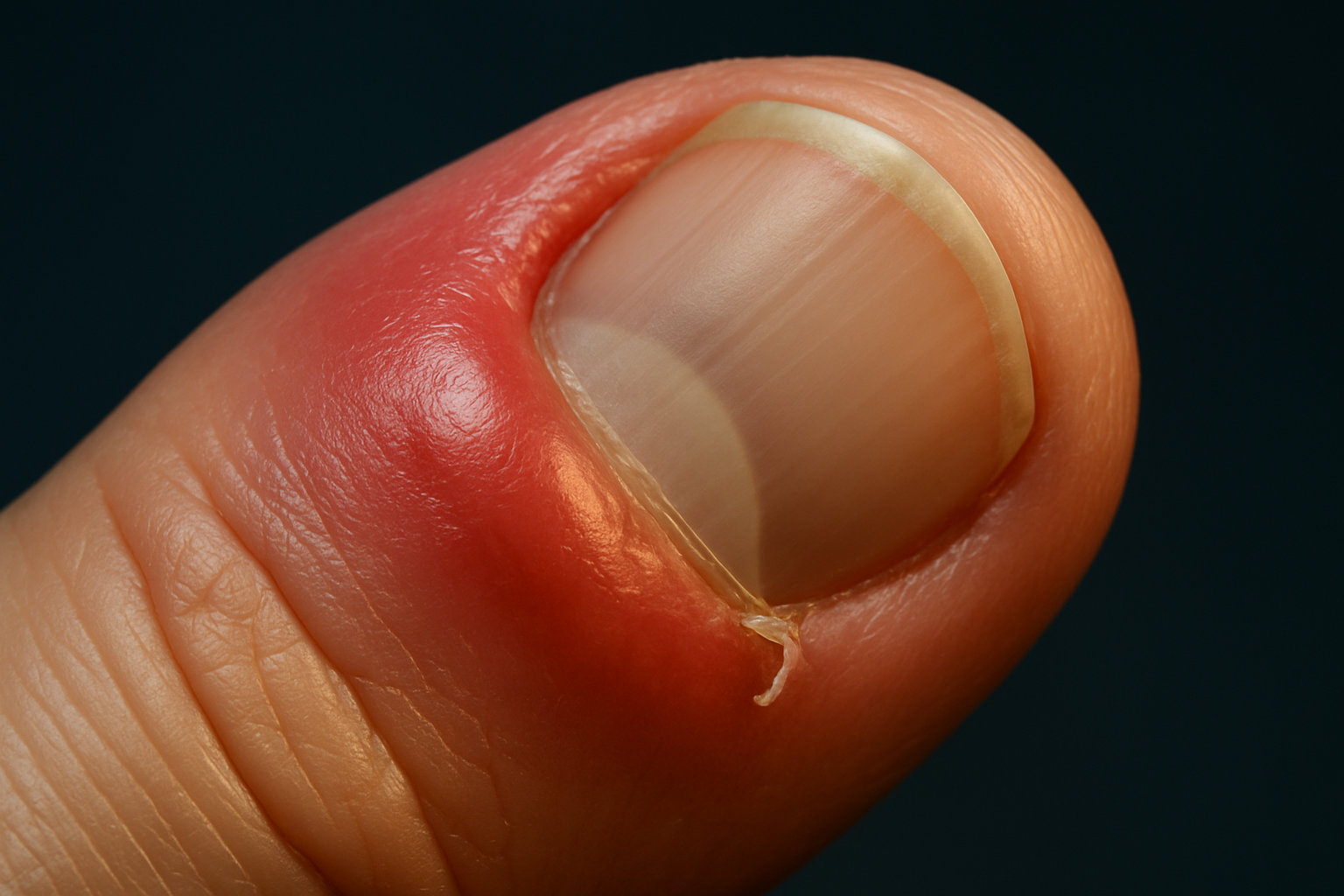
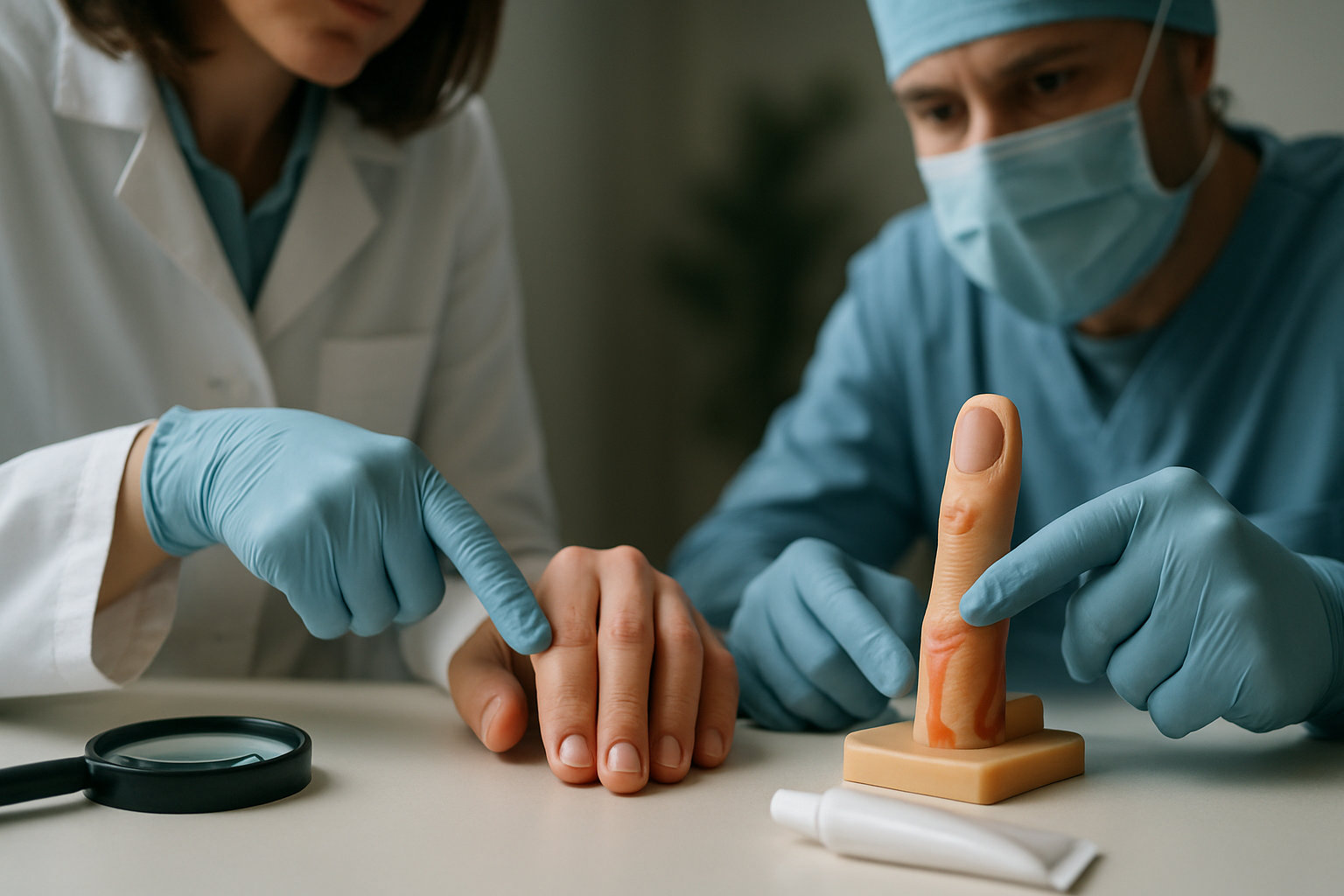
Что такое панариций и когда он возникает?
Панариций — это острое гнойно-воспалительное поражение тканей пальца вокруг ногтя или в подушечке пальца, возникающее чаще после микротравмы, заусенца, укола или занозы, когда в ткани попадают бактерии, обычно стафилококки и стрептококки. Обычно начало отмечается через короткое время после повреждения: появляется локальная боль, покраснение и нарастающий отёк в зоне ногтевого валика или пульпы пальца.
Панариций относят к поверхностным (паронихия) и глубоким формам (фелон/подкожный абсцесс, поражение сухожилий), что важно для выбора тактики: поверхностные варианты нередко ограничены складкой ногтя, глубокие могут быстро прогрессировать и требовать хирургического дренирования. Факторы риска включают частые микротравмы, нарушения ухода за кожей и ногтями, а также состояния, снижающие местную защиту тканей; при этих условиях инфекция распространяется быстрее.
В амбулаторной практике панариций составляет значимую долю обращений за неотложной помощью; раннее распознавание и разгрузка очага снижают риск абсцедирования и осложнений.
Термины и формы
- Паронихия
- Воспаление и/или абсцесс околоногтевого валика, обычно с покраснением, болезненностью и флюктуацией у края ногтя.
- Фелон
- Закрытое гнойное воспаление пульпы кончика пальца с распирающей болью и напряжённым отёком; без лечения возможно распространение на кость/сухожилия.
К каким специалистам обращаться при панариции?
При начальных формах, когда нет признаков глубокого процесса, первым звеном часто становится подолог для оценки ногтевого валика, гигиены и разгрузки ногтевой пластины; при необходимости выполняется направленная диагностика и профилактические меры. Если предполагается бактериальная инфекция кожи и мягких тканей, целесообразна оценка у дерматолога для подтверждения диагноза, исключения имитаторов (герпетический панариций, контактный дерматит) и выбора медикаментозной терапии.
При выраженной боли, напряжённом отёке пульпы пальца, флюктуации или подозрении на глубокий абсцесс/теносиновит показана консультация хирурга стопы/кисти для решения вопроса о дренировании и объёме вмешательства. В сложных или атипичных случаях (рецидивы, сопутствующие болезни) может потребоваться междисциплинарный подход с подключением смежных специалистов для снижения риска осложнений и рецидива.
Для первичной маршрутизации и планирования ухода за ногтями полезна запись на консультацию подолога, где оценят состояние околоногтевых тканей и подберут щадящие меры ухода с учётом повседневной нагрузки.
Глубокие инфекции пальца часто маскируются под «обычное воспаление»; настораживают нарастающая боль, флюктуация и ограничение движений — это повод для осмотра хирургом без отсрочки.

Какие первые симптомы должен заметить пациент?
Ранние признаки включают локальную болезненность у ногтевого валика или в подушечке пальца, покраснение, лёгкий отёк и ощущение пульсации, иногда — точку входа инфекции (заусенец, микропорез). По мере прогрессирования может появляться флюктуация (мягкое выпячивание с жидкостью), усиление боли при надавливании и затруднение мелких движений; эти симптомы особенно характерны для формирования абсцесса.
- Покраснение и нарастающий отёк околоногтевой складки — типично для паронихии и требует ранней оценки, чтобы предотвратить абсцедирование.
- Распирающая боль и напряжение пульпы кончика пальца — настораживают в пользу фелона и возможной необходимости дренирования.
- Видимый заусенец, заноза или микротрещина — частые ворота инфекции, важны для уточнения начала заболевания и ухода за очагом.
Что делать на старте симптомов
Ограничить травматизацию очага, обеспечить сухость и чистоту, избегать самостоятельного вскрытия и агрессивного прогрева; при усилении боли или появлении «мешочка» с жидкостью — как можно раньше показаться врачу для исключения абсцесса.

Какие признаки указывают на «красные флаги» и повод вызвать 103 или 112?
Красные флаги — это признаки быстрого усложнения инфекции пальца, когда ожидание опасно. Если боль становится распирающей, палец напряжённый, горячий, движения резко ограничены, это может указывать на глубокий абсцесс или поражение сухожилий. Появление лихорадки, озноба, нарастающей слабости и красной «дорожки» к кисти или стопе говорит о распространении воспаления. При таких симптомах не откладывайте обращение за экстренной помощью.
- Резкое усиление боли, напряжённый отёк пульпы или выраженная флюктуация — звоните 103/112.
- Повышение температуры, озноб, слабость, красные полосы по ходу сосудов — звоните 103/112.
- Ограничение движений пальца, невозможность разогнуть/согнуть, сильная болезненность при пассивных движениях — звоните 103/112.
- Признаки быстрого ухудшения у людей с сахарным диабетом, иммуносупрессией, после травмы/укуса — звоните 103/112.
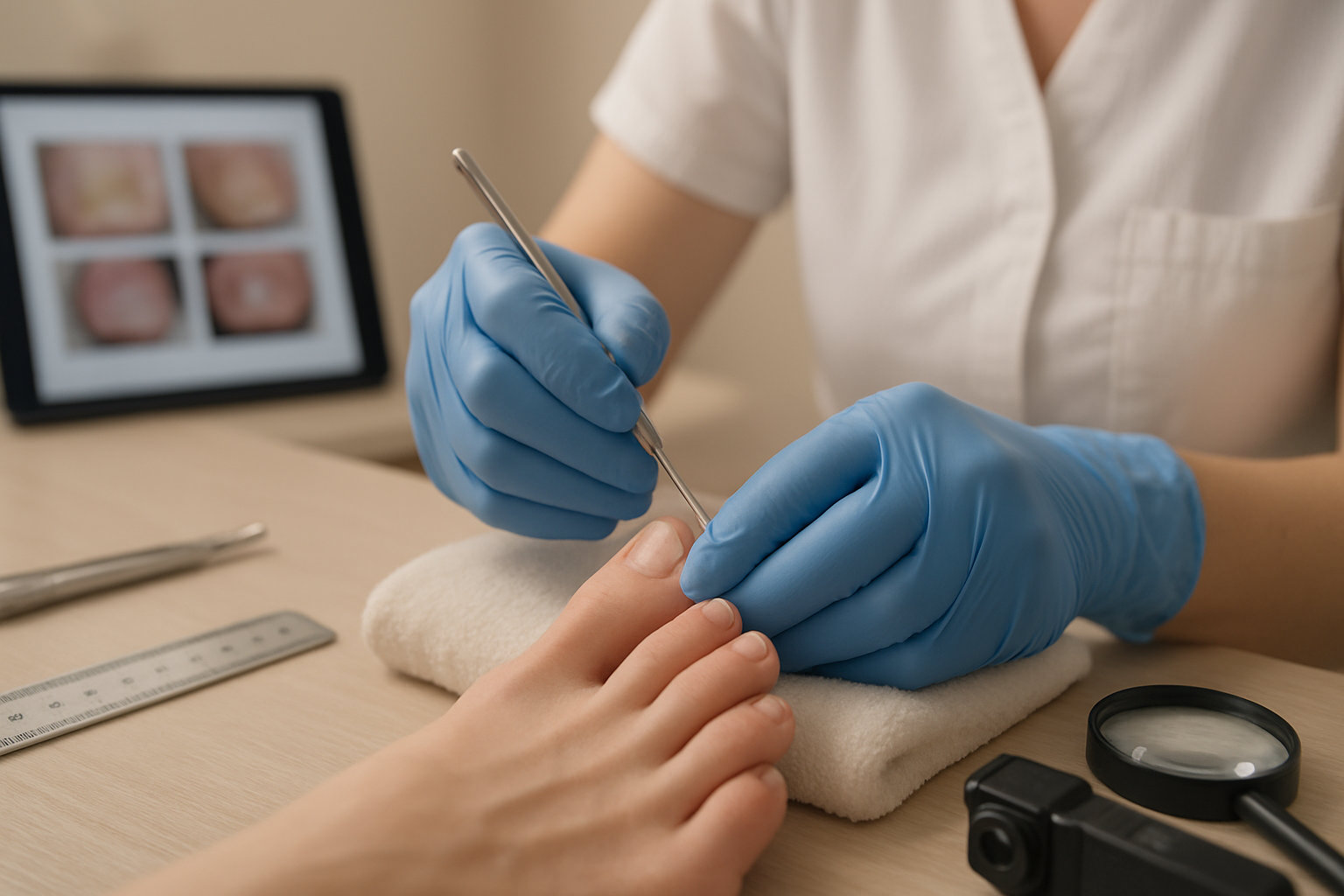
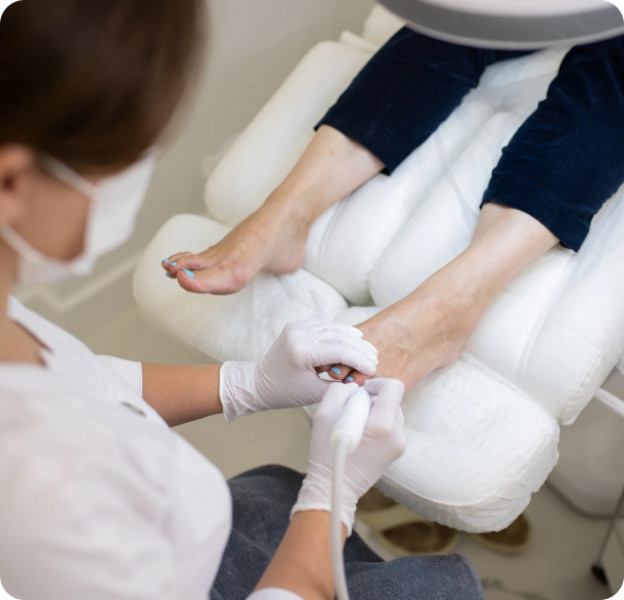
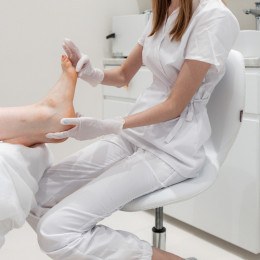
Как проходит диагностика у подолога?
Осмотр у подолога начинается с оценки жалоб и триггера: заусенец, микропорез, давление обуви. Специалист визуально исследует ногтевой валик, ногтевую пластину и подушечку пальца, отмечает гиперемию, отёк, локальную температуру, болезненность при пальпации, наличие флюктуации, предполагая глубину процесса. При подозрении на имитации (герпетический панариций, контактный дерматит, онихомикоз) выполняется дифференциальная маршрутизация.
Инструментально подолог может использовать щадящую пальпацию пуговчатым зондом для локализации болезненной точки, оценку периунгвальной борозды, а при необходимости — фотофиксацию динамики. Для уточнения причины назначается консультация профильного врача и лабораторные исследования по направлению. Для первичного маршрута доступна запись на консультацию подолога.
Когда нужен другой специалист
- Подозрение на абсцесс, теносиновит, поражение сустава — очная оценка хирургом.
- Подозрение на герпетический процесс или дерматит — очный осмотр дерматологом.
- Признаки грибкового поражения ногтя — направление на профильные тесты и дерматологический осмотр.
Что означает точность диагностических тестов?
Точность тестов описывается чувствительностью, СИ, и специфичностью, СИ: чем выше чувствительность, тем меньше пропусков болезни, чем выше специфичность, тем меньше ложных тревог. При панариции ключевую роль играет клинический осмотр; инструментальные тесты помогают при нетипичной картине или подозрении на осложнения. Рентгенография оценивает кость при длительном процессе; ранние изменения при остеомиелите могут быть незаметны, поэтому решение опирается на совокупность признаков.
Для исключения грибкового поражения ногтей, напоминающего бактериальную паронихию, используют микроскопию/культуру/ПЦР; эти методы повышают диагностическую определённость, когда внешняя картина неоднозначна. При настораживающих симптомах «золотым стандартом» остаётся очная оценка специалиста с решением о дренировании при сформированном абсцессе. При необходимости может быть назначена ПЦР на грибковую инфекцию как часть дифференциальной диагностики.
Как интерпретировать результаты
- Отрицательный тест при высокой клинической вероятности — повторная оценка и наблюдение в динамике.
- Положительный тест на фоновых изменениях — сопоставление с клиникой, чтобы избежать гипердиагностики.
- Сомнительный результат — верификация другим методом или очная консультация профильного врача.
Какие методы лечения назначает дерматолог?
Дерматолог выбирает тактику по форме и стадии процесса: при серозно-инфильтративной фазе без признаков абсцесса акцент на местной терапии и разгрузке зоны воспаления. Обычно применяются антисептический уход, влажно-высыхающие повязки, короткий курс наружных антибактериальных средств, а при подозрении на смешанную этиологию — противогрибковые средства (МНН указываются в назначениях врача). При формировании полости с гноем приоритет смещается к хирургическому дренированию; системные антибиотики рассматриваются при распространении, коморбидности или риске осложнений.
Важно исключить имитаторы: герпетический панариций требует иной тактики; хроническая паронихия с дрожжевой флорой — длительного ухода и противогрибковой коррекции. В случае типичных признаков онихомикоза, маскирующего воспаление валика, дерматолог направит на профильные исследования или предложит дерматоскопию ногтей как часть осмотра. Назначение системных препаратов, комбинированных схем и off-label подходов — только по назначению врача после очной оценки рисков и пользы.
Ключевой принцип ведения панариция: если сформировался абсцесс — приоритет дренированию; консервативная терапия эффективна на ранних стадиях при отсутствии полости с гноем.
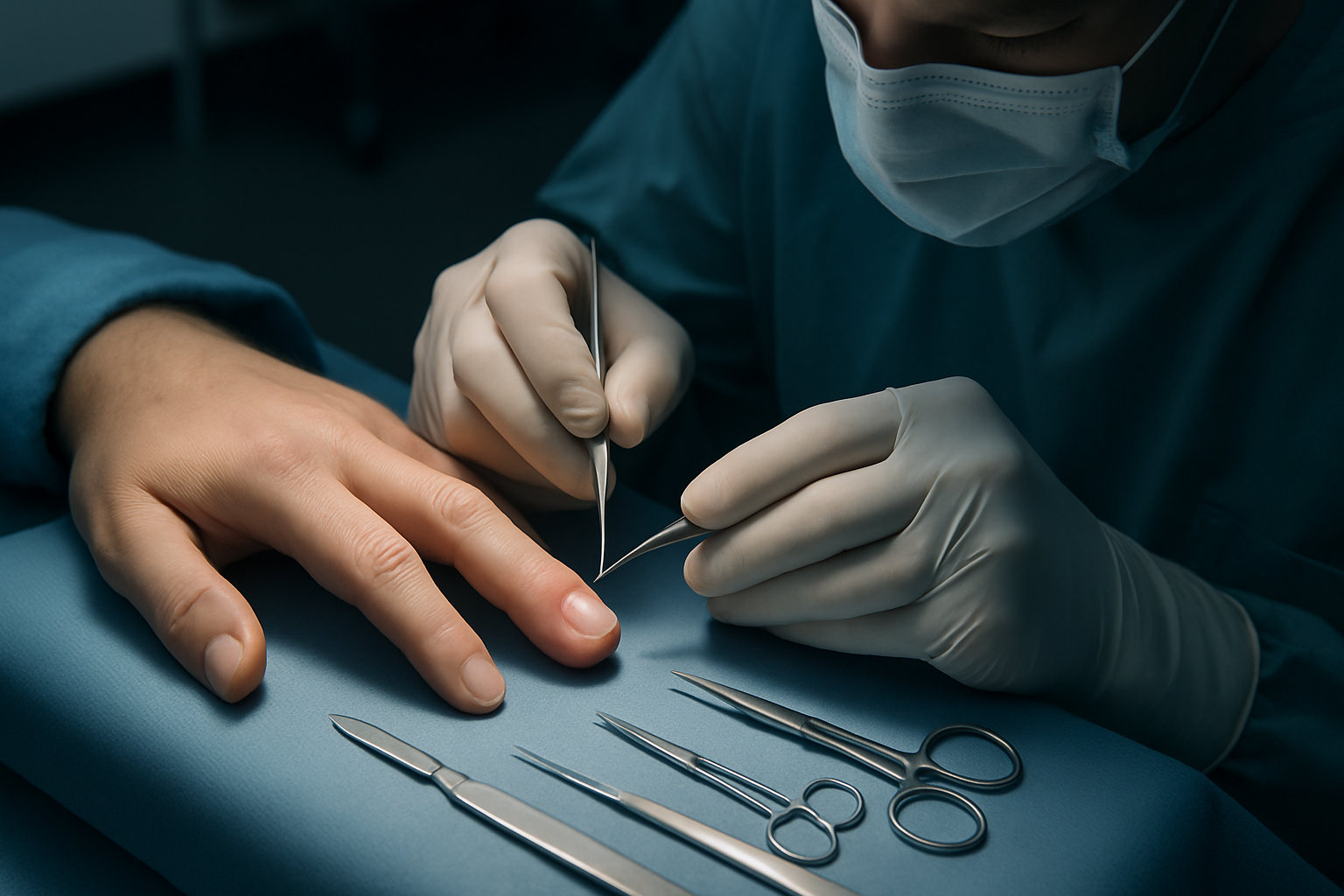
Когда хирург стопы рекомендует операцию?
Операция показана при наличии флюктуации, напряжённой пульпы пальца, выраженной боли и ограничении движений, что говорит о сформированном абсцессе. Также вмешательство рекомендуется при подозрении на сухожильный, суставной или костный процесс, при быстром прогрессировании симптомов, отсутствии ответа на консервативные меры и у пациентов группы риска (диабет, иммунодефицит). Цели операции — эвакуация гноя, санация очага, предотвращение распространения и сохранение функции.
Решение принимается после очного осмотра и пальпации; при длительном течении возможна рентгенография для исключения костного вовлечения. Срочность повышается при признаках интоксикации, лимфангите, подозрении на теносиновит или флегмону. После дренирования назначается перевязочный режим, локальная антисептическая обработка и наблюдение; системная терапия подбирается индивидуально в зависимости от клиники и факторов риска.
Признаки, усиливающие показания
- Флюктуация, напряжение тканей, выраженная болезненность при пассивных движениях.
- Распространение покраснения и отёка проксимальнее межфаланговых складок.
- Сохранение боли и отёка на фоне стартовой терапии в течение короткого периода.
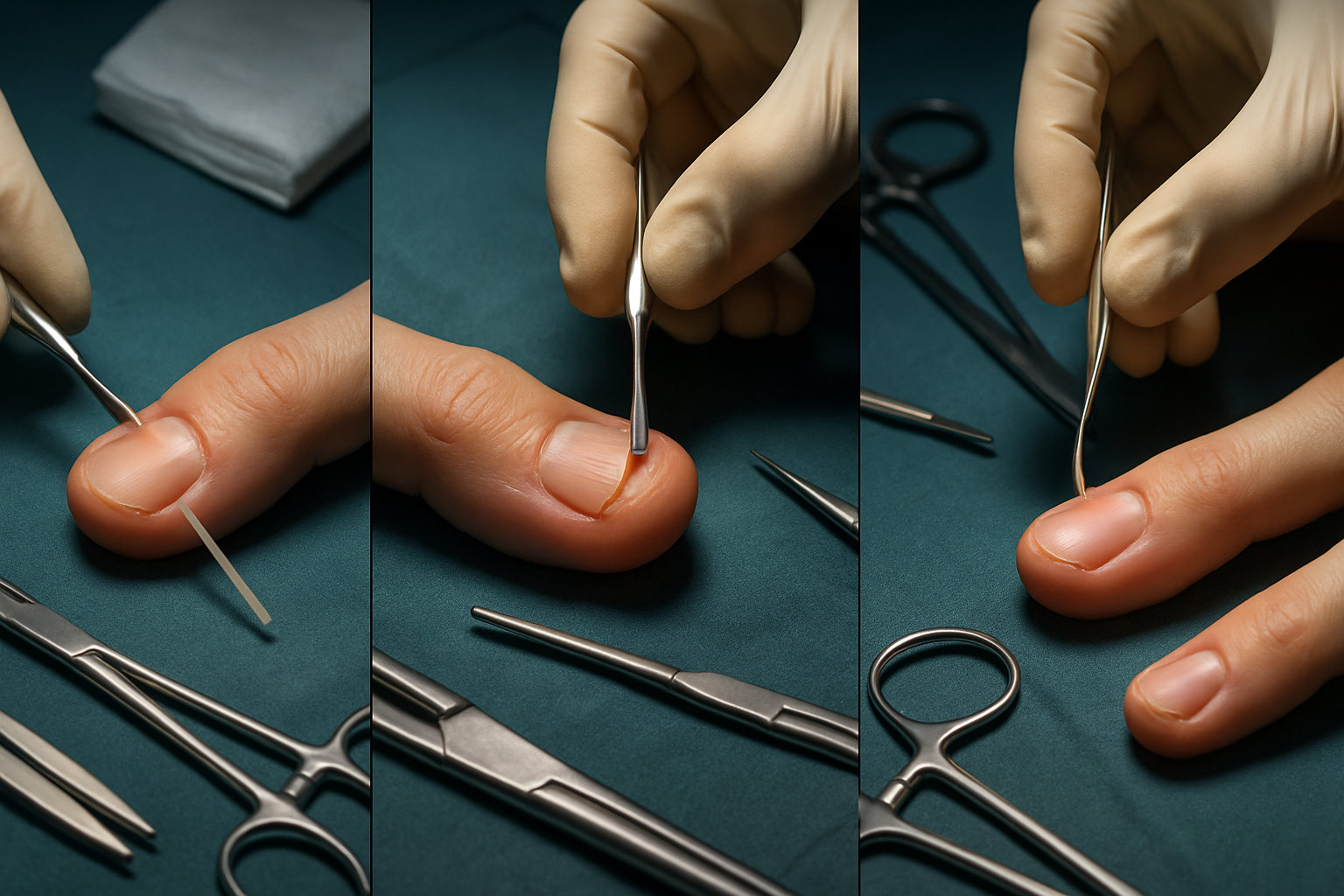
Какие операции выполняет хирург стопы?
Тип вмешательства зависит от формы и глубины поражения. При поверхностных вариантах выполняется минимально травматичное вскрытие и дренирование с сохранением тканей. Подногтевой процесс требует частичного снятия или рассечения ногтевой пластины для доступа к очагу; при значительной отслойке возможна временная частичная резекция. Подкожный фелон — продольные или боковые разрезы с ревизией ячеек пульпы, удалением некротизированных перегородок и установкой дренажа.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Вскрытие паронихии с дренированием | Высокая при локальном абсцессе | Рецидив, рубцевание валика | Амбулаторно, местная анестезия | Обычно 7–14 дней | Поверхностные формы без вовлечения сухожилий |
| Подногтевое дренирование/частичная резекция пластины | Высокая при очаге под ногтем | Временная деформация ногтя | Амбулаторно, инструменты для онухирургии | 2–6 недель для мягких тканей | Подногтевые панариции с отслойкой |
| Ревизия пульпы при фелоне | Высокая при своевременном доступе | Контрактуры, чувствительные нарушения | Малая операционная, дренаж | 2–4 недели и более | Подкожные глубокие абсцессы |
| Суставная/костная ревизия | Зависит от объёма поражения | Анкилоз, утрата ткани | Стационар, анестезия | Длительное, поэтапное | Суставные, костные формы |
Любая техника — компромисс между радикальной санацией и сохранением функций, объём выбирается индивидуально после очной оценки и, при необходимости, визуализации.
Как хирург выбирает метод операции?
Выбор метода определяется глубиной и локализацией очага, наличием флюктуации, вовлечением сухожилий, сустава или кости, а также сроками заболевания и общими факторами риска. На очном осмотре оценивают напряжение тканей, болезненность при пассивных движениях, распространённость покраснения, состояние ногтевой пластины. При затяжном течении дополнительно рассматривают визуализацию для исключения костного процесса. Цель — обеспечить адекватный отток, удалить некротизированные ткани и сохранить функцию пальца.
При поверхностном очаге предпочтительно минимально травматичное вскрытие, при подногтевом — доступ через ногтевую пластину с её частичным рассечением или временной резекцией. Подкожный фелон требует продольных/боковых разрезов с ревизией ячеек пульпы и установкой дренажа. При подозрении на теносиновит, артрит или остеит объём вмешательства расширяют, а тактика ведения становится более агрессивной с последующим наблюдением и перевязками.
Критерии выбора доступа
- Где максимальная флюктуация и напряжение — там формируют основной разрез.
- Избегают разрезов по «рабочей» поверхности и в зонах сгибательных складок.
- Дренирование предпочтительно оставлять до прекращения отделяемого.

Что можно сделать дома безопасно при панариции?
Домашние меры уместны только на ранних признаках без флюктуации и выраженной боли. Задача — снизить нагрузку и загрязнение очага до очной оценки. При прогрессировании симптомов самолечение прекращают и обращаются к врачу. Для оценки ногтевого валика и ухода за околоногтевой зоной может помочь очная или дистанционная маршрутизация к профильному специалисту.
Что можно: соблюдение чистоты и сухости очага, мягкая защита от давления обувью/инструментами, щадящая разгрузка пальца в быту. Для первичного разбора причин и привычек ухода можно записаться на консультацию подолога, чтобы скорректировать гигиену и нагрузку на ногтевой валик.
Что можно / чего не делать
Что можно: аккуратная гигиена, сухие чистые повязки при трении, временная разгрузка пальца.
Чего не делать: не вскрывать очаг самостоятельно, не прогревать агрессивно, не вырезать ноготь «клиньями», не накладывать интенсивные давящие повязки, не использовать случайные «домашние» смеси на открытой ране.

Чего делать не стоит дома при панариции?
Запрещённые действия повышают риск распространения инфекции, формирования абсцесса и ухудшения функции пальца. Самостоятельные инвазивные попытки часто маскируют истинную картину и отсрочивают необходимое дренирование. Даже при кажущемся улучшении возможно скрытое углубление процесса, поэтому важно избегать потенциально опасных манипуляций.
- Не вскрывать и не выдавливать очаг иглами, ножницами, пинцетами.
- Не делать горячих ванн, компрессов и прогреваний на фоне нарастающего отёка и боли.
- Не срезать ноготь глубоко, не пытаться «освободить» гной из-под ногтя самостоятельно.
- Не использовать жёсткие повязки, которые перекрывают отток и усиливают давление.
- Не откладывать очный осмотр при усилении боли, появлении флюктуации, повышении температуры.

Как снизить риск панариция в будущем?
Профилактика строится на защите кожи от микротравм и своевременной гигиене околоногтевой зоны. Важно работать в перчатках при уборке и ремонте, аккуратно обращаться с ножницами и кусачками, не срезать кутикулу «под ноль». Любые заусенцы лучше аккуратно спиливать, а мелкие порезы сразу промывать, высушивать и закрывать чистой повязкой. Для ног уместна удобная обувь без давления на ногтевой валик и ежедневная смена сухих носков.
Поддерживающий уход снижает риск рецидивов: регулярное увлажнение кожи, бережная обработка околоногтевых валиков, отказ от агрессивных ванночек и травмирующего маникюра. При частых эпизодах полезен плановый осмотр у профильного специалиста и разбор бытовых триггеров. Для корректировки ухода и техники обработки ногтей можно записаться на консультацию подолога.
Подсказки по уходу
- Инструменты держать чистыми и индивидуальными.
- Перед стрижкой ногтей размягчать кожу тёплой водой, не срезать острые углы глубоко.
- При работе с химическими средствами надевать защитные перчатки и сразу мыть руки.

Стоимость и время лечения: на что ориентироваться?
Ориентиры зависят от формы и стадии: ранние поверхностные процессы обычно ведутся амбулаторно и требуют краткого перевязочного периода. При сформированном абсцессе добавляется стоимость малой операции, перевязок и контрольных осмотров; сроки восстановления увеличиваются из‑за заживления мягких тканей. Дополнительные расходы возможны при необходимости лабораторных тестов и материалов для перевязок.
| Сценарий | Что входит | Время на визиты | Ориентир по длительности | Примечания |
|---|---|---|---|---|
| Ранняя поверхностная форма | Приём, локальная обработка, уход | 1–2 кратких визита | Несколько дней наблюдения | Без вмешательства, при стабильной динамике |
| Локальный абсцесс | Малая операция, перевязки | 1 процедура + 2–3 перевязки | 1–2 недели | Индивидуально по объёму дренирования |
| Глубокий фелон/подногтевой очаг | Доступ к очагу, дренаж, контроль | Операция + курс перевязок | 2–4 недели | Может потребоваться временная ограничение нагрузки |
Точные цены и набор услуг определяются при очной оценке; итог зависит от объёма вмешательства, частоты перевязок и дополнительных исследований.
Совет эксперта: на что обратить внимание?
Ключевой ориентир — динамика боли и отёка: если симптомы усиливаются, а под кожей появляется «мешочек» с жидкостью, приоритет — очный осмотр для решения вопроса о дренировании. В быту помогает «правило бережного режима»: сухость, чистота, отсутствие давления на ногтевой валик и отказ от самостоятельного вскрытия. После вмешательства важны регулярные перевязки и контроль нагрузки до полной эпителизации.
«Чем раньше убран источник давления и решён вопрос с очагом, тем выше шанс сохранить форму ногтя и функцию пальца; затягивание ведёт к большему объёму вмешательства и более долгому восстановлению».
Для профилактики повторов полезно разобрать технику домашнего маникюра и подобрать безопасные привычки ухода, при необходимости — вместе со специалистом. При неясной картине или частых эпизодах ориентир — короткий маршрут к профильному приёму без ожидания.
Взгляд с другой стороны: что говорят хирурги и дерматологи?
Дерматологи подчеркивают важность раннего распознавания паронихии, бережной местной терапии и исключения имитаторов (герпетический процесс, аллергический дерматит), чтобы не пропустить случаи, где хирургия не нужна. Хирурги фокусируются на том, что при сформированной полости с гноем приоритет — своевременное дренирование, иначе растёт риск распространения и функциональных потерь. Обе стороны сходятся: выбор тактики зависит от глубины поражения и динамики симптомов, а задержка лечения усложняет вмешательство. Для пациентов группы риска (диабет, иммунодефицит) низкий порог очного осмотра — безопаснее.
| Позиция | Акценты | Когда эскалировать | Риски промедления |
|---|---|---|---|
| Дерматолог | Раннее местное лечение, дифдиагностика, уход за валиком | Нет регресса, признаки абсцесса, атипичная картина | Пропуск абсцесса, хронизация, косметические дефекты |
| Хирург | Дренирование при флюктуации, сохранение функции | Флюктуация, ограничение движений, системные симптомы | Флегмона, теносиновит, длительная реабилитация |
Практический вывод: консервативные меры уместны на ранних стадиях без полости, при малейших признаках «мешочка» с жидкостью или уязвимости тканей — прямой путь к хирургической оценке.
Как менялись рекомендации за последние 15 лет?
Тренды сместились к ранней стратификации по глубине процесса и функции пальца: чем вероятнее абсцесс или вовлечение сухожилий, тем быстрее переход к дренированию. Усилилась роль дифференциальной диагностики с герпетическим панарицием и грибковыми поражениями, чтобы избежать лишней антибиотикотерапии. В амбулаторной практике шире применяются малоинвазивные доступы к подногтевым очагам, акцент на бережное отношение к ногтевой пластине.
Уточнились подходы к послеоперационному ведению: контролируемое дренирование до прекращения отделяемого, ранняя щадящая мобилизация для профилактики контрактур, индивидуальная частота перевязок. В профилактике акцент с «санкций» сместился на обучение уходу: защита от микротравм, корректный маникюр/педикюр, выбор обуви, гигиена инструментов. Для групп риска — более низкий порог очного осмотра и плановые чек‑апы.
Что важно сейчас
- Не откладывать дренирование при признаках полости, даже при умеренной боли.
- Снижать травматичность доступа к очагу, сохранять структуры ногтя.
- Стандартизировать перевязки и контроль нагрузки до эпителизации.

Мини-кейсы: типичные ситуации пациентов
Кейс 1: после домашнего маникюра покраснел валик, лёгкая пульсация, без «мешочка». Бережный режим, гигиена, разгрузка — симптомы регрессируют за несколько дней. При нарастании боли и появлении флюктуации тактика меняется на хирургическую оценку.
Кейс 2: обувь давит на ноготь большого пальца ноги, сформировался подногтевой «пузырёк», боль усиливается ночью. Подозрение на подногтевой очаг — показан доступ через пластину с дренированием; затем перевязки и контроль нагрузки, чтобы избежать деформации ногтя.
Кейс 3: у человека с диабетом быстро нарастают боль и отёк пульпы, стало трудно согнуть палец. Это сценарий высокого риска: приоритет — срочная очная оценка и дренирование при подтверждении абсцесса, ранний контроль инфекции и профилактика осложнений.
Кейс 4: «порезался занозой, всё прошло, а через неделю палец снова болит и припух». Подозрение на остаточный очаг или инородное тело; показана очная ревизия, при необходимости — разрез с удалением источника и последующим наблюдением до полного закрытия раны.
FAQ: самые частые вопросы пациентов
Панариций всегда требует операции?
Нет, на ранних стадиях без полости с гноем помогают бережный уход и местная терапия; при флюктуации приоритет у дренирования.
К кому идти сначала — к подологу, дерматологу или хирургу?
При лёгком воспалении без «мешочка» — подолог; при подозрении на инфекцию кожи — дерматолог; при выраженной боли, отёке и флюктуации — хирург.
Можно ли лечиться дома без осмотра?
Допустим только бережный режим на старте симптомов; при нарастании боли, отёке или появлении жидкости нужен очный осмотр.
Чем панариций отличается от грибка или герпетического процесса?
При панариции доминируют острая боль, отёк и гной; грибок течёт медленнее с изменением ногтя, герпетический процесс даёт болезненные пузырьки.
Когда срочно вызывать 103/112?
При резкой боли с напряжением тканей, высокой температуре, красных полосах от пальца или быстром ухудшении состояния.
Как снизить риск рецидива после лечения?
Избегать микротравм, держать зону сухой и чистой, корректно обрабатывать ногти и кутикулу, подобрать обувь без давления на валик.

Как записаться в клинику «Подология» (Москва)?
Маршрут простой: выбрать удобное время приёма и указать контактные данные для подтверждения визита. Для первичной оценки ухода и нагрузки на ногтевой валик подойдёт очная запись на консультацию подолога. При признаках активного воспаления или подозрении на осложнения запись к профильному врачу ускоряет решение по тактике.
- Опишите симптомы и срок появления, укажите сопутствующие заболевания.
- Выберите специалиста по задаче: подолог, дерматолог, хирург стопы.
- Подготовьтесь к визиту: снимите покрытие с ногтей, возьмите имеющиеся заключения.
Цель записи — организовать безопасную и своевременную помощь с учётом стадии процесса и факторов риска. Имеются противопоказания. Нужна консультация специалиста.
Панариций — это острое воспаление, которое развивается быстрее при микротравмах и давлении на ногтевой валик; ключ к хорошему прогнозу — раннее распознавание, бережный режим и своевременная очная оценка. До визита уместно поддерживать сухость и чистоту очага, а также подготовить краткую хронологию симптомов и список сопутствующих состояний — это поможет специалисту быстрее выбрать тактику. При мягком течении первично обращаются к подологу или дерматологу; при признаках «мешочка» с жидкостью, сильной боли или ограничении движений — к хирургу стопы. Онлайн-материалы дают общие ориентиры, но решения по диагностике и лечению принимаются на очной консультации с учётом конкретной ситуации.
Для первичной маршрутизации и разбора ухода доступна запись на консультацию подолога. Имеются противопоказания. Нужна консультация специалиста.