Что такое нестабильность голеностопного сустава?
Нестабильность голеностопного сустава — это состояние, при котором сустав «подворачивается» чаще обычного, появляется ощущение неуверенности, а нагрузка или неровная поверхность легко вызывают повторные подвороты. Оно чаще возникает после латерального растяжения связок, когда передняя таранно-малоберцовая и пяточно-малоберцовая связки теряют часть прочности и контроля, что повышает риск повторных травм.
Различают механическую и функциональную формы: при механической ослаблены структуры, при функциональной нарушены контроль движения и ощущение положения сустава, и эти механизмы нередко сочетаются. По наблюдениям спортивной медицины, до 20–40% перенёсших первый вывих наружной группы связок могут перейти в хроническую нестабильность, если восстановление было неполным.
«Хроническая нестабильность — это больше чем слабые связки: это совокупность биомеханических, сенсорно-перцептивных и моторных нарушений, влияющих на исход и риск рецидива».
Термины и как их понимать
- Латеральный вывих (LAS)
- Повреждение наружной группы связок голеностопа, часто первый шаг к хронической нестабильности.
- Функциональная нестабильность
- Ощущение «подкашивания» при нагрузке при возможной нормальной прочности связок, за счёт нарушений контроля движений.

Какие симптомы должны насторожить и когда идти к подологу?
Сигналы настороженности включают повторные «подвороты» на неровной поверхности, чувство неустойчивости, отёк к вечеру и дискомфорт при длительной ходьбе или беге. Иногда присоединяются щелчки по наружной поверхности и болезненность сухожилий малоберцовых мышц, что указывает на перегрузку динамических стабилизаторов.
К подологу обычно обращаются при частых подворотах, сомнениях в выборе обуви и стелек, необходимости профилактики рецидивов и коррекции ухода за стопой, с последующей маршрутизацией к ортопеду или врачу ЛФК при необходимости. Для подбора разгрузки и обучения самоконтролю шага полезны консультация и подбор стелек и ортезов как часть консервативного ведения, в сочетании с тренировкой баланса и укреплением.
У пациентов с хронической нестабильностью чаще встречаются сопутствующие повреждения хряща и малоберцовых сухожилий, что усиливает симптомы к концу дня.

Какие красные флаги требуют срочного обращения к хирургу?
Срочно при боли в лодыжке или стопе и любом из признаков: локальная костная болезненность по заднему краю медиальной или латеральной лодыжки, у основания V плюсневой кости или в области ладьевидной кости, либо невозможность полноценно опираться сразу после травмы — это критерии, требующие рентгена по правилам Оттавы. Такие критерии обладают высокой чувствительностью для исключения переломов и помогают не пропустить серьёзные повреждения у взрослых и детей, с адаптациями для педиатрии.
- Деформация сустава, нарастающий отёк и резкая нестабильность после травмы — повод для срочного осмотра и исключения перелома или разрыва синдесмоза.
- Боль при сжатии голени над лодыжкой и болезненность по всей длине малоберцовой кости заставляют думать о высоких повреждениях, включая перелом Мезонёва.
- Невозможность опоры, выраженная ночная боль или «щелчок» с утратой функции в момент травмы — показания к неотложной актуализации диагноза.
При наличии этих признаков вызывайте скорую помощь по телефонам 103 или 112 и исключайте перелом, повреждение синдесмоза и другие острые состояния по показаниям к визуализации.
Как проходит диагностика у подолога?
Диагностика у подолога начинается с короткого опроса и проверки походки: специалист уточняет частоту «подворотов», ощущение неустойчивости, обувные привычки и спорт-нагрузки. Затем следует осмотр кожи и ногтей, пальпация связок по наружной поверхности лодыжки, оценка отёка и болезненных точек, проверка объёма движений и баланса на одной ноге.
Далее выполняют функциональные пробы: «передний выдвижной ящик» для передней таранно-малоберцовой связки, «наклон таранной кости» для латерального комплекса, тесты на проприоцепцию, то есть контроль положения стопы. По итогам подолог даёт рекомендации по разгрузке, подбору обуви и направляет к ортопеду при подозрении на механическую нестабильность, хрящевые повреждения или разрыв синдесмоза. Для повседневной поддержки могут рекомендоваться стельки и ортезы как часть консервативного ведения.
Термины и пояснения
- Проприоцепция
- Способность ощущать положение и движение сустава, важна для устойчивости при ходьбе.
- Синдесмоз
- Связочный комплекс между костями голени; его повреждение даёт «высокую» лодыжечную травму и выраженную нестабильность.
Что означает точность диагностических тестов?
Точность тестов — это способность метода верно выявлять или исключать проблему. Чувствительность показывает долю реально больных, которых тест «замечает», специфичность — долю здоровых, которых тест правильно «отсекает». Высокая чувствительность полезна, чтобы не пропустить серьёзную травму, высокая специфичность — чтобы не «переперелечивать» ложноположительные случаи.
В практике лодыжки клинические пробы (например, передний «выдвижной» и наклон таранной кости) помогают заподозрить нестабильность, но их результат зависит от опыта специалиста и выраженности боли и отёка. Поэтому часто требуется подтверждение визуализацией: УЗИ для мягких тканей и динамики, рентген при подозрении на перелом, МРТ для связок и хряща. Итоги интерпретируют в комплексе, чтобы повысить диагностическую уверенность и снизить риск пропуска сопутствующих повреждений.
Практическое правило: тест с высокой чувствительностью хорош для «скрининга» после острой травмы, а более специфичные методы и визуализация уточняют диагноз и план ведения.
Какие методы обследования использует хирург стопы?
Хирург стопы начинает с клинической оценки: пальпация связок и синдесмоза, сравнение пассивной и активной подвижности, стресс-пробы в условиях контролируемой боли. Если подозревается механическая нестабильность, назначают инструментальные методы для стратификации риска и выбора тактики.
- Рентгенография в стандартных и стресс-проекциях для исключения переломов и оценки смещения суставных поверхностей.
- УЗИ мягких тканей, динамическое исследование сухожилий малоберцовых мышц и латеральных связок.
- МРТ для визуализации связочного комплекса, костного ушиба, повреждений хряща и скрытых разрывов.
- При спорных случаях — нагрузочные тесты, анализ походки и платформенная стабилометрия для оценки контроля баланса.
По совокупности клиники и визуализации врач определяет, достаточно ли консервативной программы или показана хирургическая коррекция. Для временной стабилизации и снижения болевого ответа у части пациентов полезно рассмотреть кинезиотейпирование как дополнение к тренировке баланса и укреплению.

Как проявляется хроническая нестабильность у спортсменов?
Хроническая нестабильность у спортсменов обычно проявляется повторными «подворачиваниями» на поворотах, при приземлениях и беге по неровной поверхности. Часты чувство неуверенности, «подкашивание» в поздние минуты тренировки, локальная болезненность по наружной лодыжке и отёк после нагрузок.
Функционально заметны замедленная реакция мышц-стабилизаторов, дефицит проприоцепции, снижение контроля приземления и утомляемость малоберцовых мышц. Это повышает риск повторной травмы и ограничивает участие в соревновательном режиме без программы укрепления и нейромышечной тренировки.
У части атлетов стойкие нарушения баланса и времени реакции после первого растяжения предсказывают развитие хронической нестабильности и рецидивы при возвращении в спорт.
Какие риски осложнений при игнорировании симптомов?
Игнорирование симптомов ведёт к порочному кругу: новые подвороты усиливают растяжение связок, нарастают боль и отёки, снижается стабильность походки. Увеличивается риск повреждений хряща таранной кости, хронического синовита, тендинопатии малоберцовых сухожилий и «высоких» травм синдесмоза.
Длительная нестабильность ассоциирована с изменением биомеханики шага, формированием костных отёков и ускоренным износом суставных поверхностей, что повышает вероятность раннего остеоартрита и необходимости хирургической коррекции. Повторные эпизоды могут уменьшать спортивную работоспособность и время на площадке в сезоне.
- Хондральные повреждения купола таранной кости и импинджмент — источник боли и ограничения амплитуды.
- Теносиновит/подвывих малоберцовых сухожилий — хроническая латеральная боль и щелчки по наружной лодыжке.
- Нестабильность синдесмоза — длительная потеря опоры и риск рецидива при возобновлении спорта.

Какие лекарства назначает врач и какие есть ограничения?
Медикаментозная поддержка при хронической нестабильности — вспомогательная мера к разгрузке, ортезированию и тренировке баланса. Чаще используются анальгетики и противовоспалительные средства короткими курсами, местные формы для контроля боли и отёка, по показаниям — инъекционные методы в выбранные структуры, только после исключения острых повреждений.
Назначения делает врач после очной оценки; учитываются сопутствующие болезни, спорт-календарь и переносимость. Ограничения включают риск побочных эффектов со стороны ЖКТ и сердечно‑сосудистой системы, лекарственные взаимодействия и антидопинговые правила; любые инъекционные и регенеративные подходы применяются по строгим показаниям и «только по назначению врача» (off‑label — с информированным согласием).
Для уменьшения нагрузки и болевого ответа в быту уместно рассмотреть дополнение к базовой реабилитации: подбор стелек и ортезов для стабилизации и контроль провокационных движений, параллельно с прогрессией упражнений на баланс и силу.
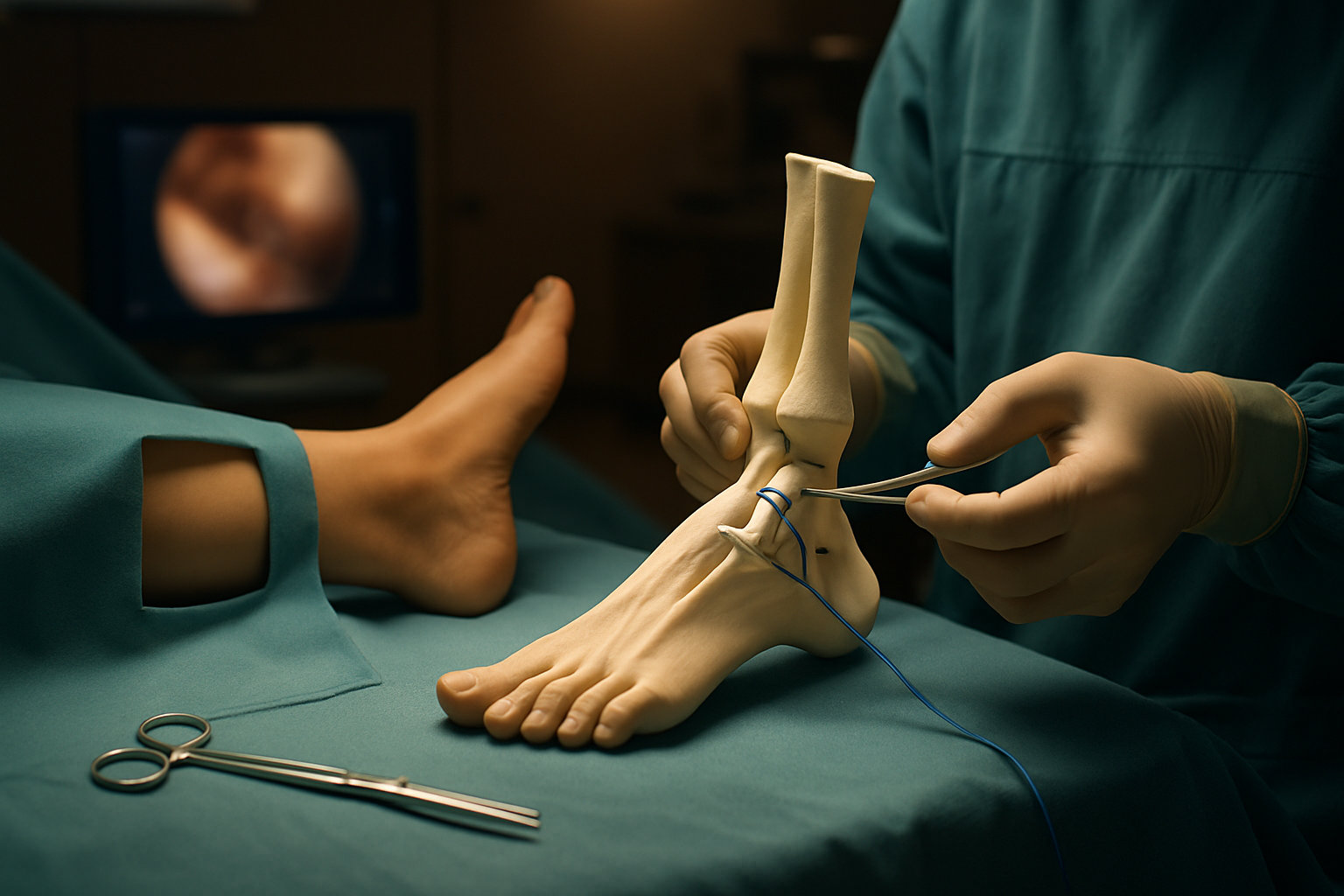
Какие операции выполняет хирург стопы при нестабильности?
Хирургическая стабилизация применяется при доказанной механической нестабильности и неэффективности реабилитации. Базовый вариант — анатомическая реконструкция латерального комплекса (методика Бростром/Бростром‑Гулд) с укреплением капсулы и фиксацией кости якорными швами; при недостаточном качестве тканей используют аугментацию лентой или трансплантатом сухожилия.
При сочетанных повреждениях выполняют артроскопическую санацию: обработку хондральных дефектов, устранение импинджмента, ревизию малоберцовых сухожилий. При нестабильности синдесмоза показана фиксация кнопочными системами или винтами. Редко, при выраженном артрозе и многоплоскостной нестабильности, обсуждают артродез или эндопротезирование как этап восстановления функции.
Термины и пояснения
- Бростром-Гулд
- Анатомическое укорочение и рефиксация латеральных связок с дупликацией капсулы.
- Аугментация
- Усиление реконструкции синтетической лентой или сухожильным трансплантатом для повышения прочности на ранних этапах.

Как выбирать между операцией и физиотерапией?
Выбор тактики зависит от типа нестабильности, уровня активности и ответа на реабилитацию. При функциональной нестабильности приоритет у нейромышечной тренировки, проприоцептивных упражнений и разгрузки; при механической разболтанности, частых рецидивах и сопутствующих повреждениях хряща или синдесмоза рассматривают реконструкцию.
Оценка включает клинические тесты, визуализацию и пробный курс реабилитации с контролем рецидивов. Если нестабильность сохраняется и ограничивает спорт/работу, хирург объясняет ожидаемую эффективность и риски обоих путей, совместно планируя лечение. Для поддержания стабильности и переносимости нагрузки может помочь кинезиотейпирование как дополнение к тренировке.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Физиотерапия и ортезирование | Улучшение контроля и уменьшение рецидивов при функциональной форме | Недостаточный эффект при выраженной разболтанности | Регулярные занятия, домашние упражнения | Постепенно, от недель до месяцев | Начальные и смешанные случаи, низко‑средняя механическая нестабильность |
| Анатомическая реконструкция (Бростром‑тип) | Высокая стабилизация при латеральной нестабильности | Инфекция, ригидность, рецидив, нейропатическая боль | Операционная, импланты, реабилитация | Этапно: иммобилизация, затем ЛФК | Выраженная механическая нестабильность, неудача консервативного лечения |
Компромисс: часто разумно пройти структурированный курс реабилитации и оценить динамику; при сохранении нестабильности и ограничении активности — планировать реконструкцию с последующей ЛФК.

Что можно сделать дома безопасно при нестабильности?
Домашние меры помогают снизить нагрузку и риск рецидивов, но не заменяют осмотр. Используйте поддерживающую обувь с фиксацией пятки, избегайте неровных поверхностей в период обострения, применяйте кратковременную фиксацию эластичным бинтом или ортезом по согласованию с врачом.
Для повседневной стабилизации и комфорта стоит рассмотреть подбор стелек и ортезов с нейтральной поддержкой свода, а также мягкое кинезиотейпирование как дополнение к упражнениям на баланс и силу.
Что можно / чего не делать
- Что можно: временно снизить нагрузку, использовать поддерживающую обувь, делать простые упражнения на баланс без боли.
- Чего не делать: бег по неровной местности при нестабильности, прыжковые тренировки при отёке и боли, «тугое» самодельное тейпирование, самостоятельные резкие манипуляции суставом.

Чего делать не стоит дома при нестабильности?
Безопасность дома важнее быстрых решений: импровизированные техники и агрессивные нагрузки часто ухудшают состояние. Избегайте «тугого» самобинтования и резких манипуляций суставом, это может усилить отёк и раздражение тканей. Не возвращайтесь к бегу по неровной поверхности, прыжкам и сменам направления до стихания боли и стабилизации шага.
- Не грейте остро болезненный сустав в первые дни обострения, тепло усиливает отёк.
- Не выполняйте силовые упражнения «через боль», боль — сигнал перегрузки.
- Не используйте чужие ортезы и стельки без подгонки — неправильная фиксация меняет биомеханику.
- Не откладывайте очную оценку при повторных «подворотах» или росте нестабильности.
Коротко: безопасная альтернатива
Выбирайте ровные поверхности, поддерживающую обувь и кратковременную мягкую фиксацию до консультации. Для базовой стабилизации можно рассмотреть стельки и ортезы в составе общей программы.

Стоимость и время: на что ориентироваться в Москве?
Ориентиры по маршруту зависят от задач: первичный осмотр, подбор разгрузки, реабилитация, при необходимости — хирургическое лечение. Обычно старт включает консультацию профильного специалиста, базовую визуализацию и подбор консервативных мер; сроки реабилитации зависят от исходной нестабильности и активности.
| Этап | Что входит | Ориентир по времени | Ориентир по стоимости | Комментарий |
|---|---|---|---|---|
| Первичный приём | Сбор жалоб, осмотр, план ведения | 30–50 минут | Ориентир по прайсу клиники | Старт маршрута и выбор тактики |
| Подбор разгрузки | Обувные рекомендации, индивидуальная фиксация | 15–40 минут | Ориентир по прайсу клиники | Часто совместно с приёмом |
| Ортезирование | Стельки/ортез, примерка | 1–14 дней (изготовление) | Ориентир по прайсу клиники | Возможна поэтапная подгонка |
| Кинезиотейпирование | Тейп на период нагрузок | 15–30 минут | Ориентир по прайсу клиники | В дополнение к ЛФК |
| Реабилитация | Баланс, сила, техника шага | 4–12 недель | Ориентир по прайсу клиники | График по нагрузке и цели |
Важно: точные цены и сроки зависят от объёма диагностики, выбранных услуг и индивидуальной программы; уточняются в регистратуре и у врача. При выборе разгрузки уместно начать с стелек и ортезов, при спортивных нагрузках — рассмотреть кинезиотейпирование.

Совет эксперта по профилактике рецидивов
Профилактика рецидивов строится на трёх опорах: контроль нагрузки, нейромышечная тренировка и корректная поддержка стопы. Делайте прогрессию постепенно: от статического баланса к динамическим задачам и спортивным шаблонам движений; каждую новую ступень добавляйте, когда предыдущая не вызывает боли и «подкашивания».
- Следите за техникой приземления и поворотов, укрепляйте малоберцовые мышцы и мышцы стопы.
- Используйте поддерживающую обувь в период повышенных нагрузок; при склонности к «подворотам» — дозированное тейпирование для соревнований.
- Планируйте восстановительные дни и мониторьте признаки перегрузки: нарастающий вечерний отёк, утомляемость, снижение контроля шага.
Инструменты поддержки
Для регулярной проверки состояния и адаптации ухода полезен профилактический осмотр стоп. Для спортивных задач — выбор кроссовок для бега с устойчивой колодкой.

Как менялись рекомендации за последние 10-15 лет?
Подход к нестабильности сместился от «иммобилизация и ожидание» к ранней активной реабилитации с акцентом на нейромышечный контроль и проприоцепцию. Всё чаще применяют функциональные ортезы вместо длительного гипса, а возвращение к спорту увязывают с тестами баланса и контроля приземления, а не только с календарными сроками.
В хирургии от неанатомичных пластик перешли к методикам анатомической реконструкции латерального комплекса с щадящей артроскопией сопутствующих повреждений. Расширилось использование аугментаций лентой/трансплантатом при слабом качестве тканей, а индикаторы к операции стали опираться на сочетание объективных тестов и рецидивов несмотря на полноценную реабилитацию.
Что это меняет для пациента
- Больше внимания функциональным критериям готовности, меньше «жёстких» сроков.
- Ранняя индивидуализация ортезирования и обувных рекомендаций.
- Командный подход: подолог, ортопед, реабилитолог.

Мини-кейсы: типовые ситуации у разных пациентов
Любитель бега, 32 года: 3 «подворота» за сезон на парковых тропах, отёк к вечеру, страх поворотов. Осмотр: дефицит баланса на одной ноге, болезненность латерально. План: временная разгрузка, обучение приземлению, подбор стелек и ортезов, тест возврата к бегу по функциональным критериям.
Баскетболист, 18 лет: острый инверсионный эпизод, невозможность опоры. Красные флаги исключены, выявлена функциональная нестабильность. План: ступенчатая нейромышечная программа, дозированное кинезиотейпирование на игры, контроль рецидивов.
Офисная работа, 45 лет: хроническая нестабильность с болезненностью по наружной лодыжке, боль при длительной ходьбе. Подбор поддерживающей обуви, коррекция шага, работа над силой малоберцовых мышц; при неэффективности — обсуждение хирургической стабилизации с ортопедом.
Пожилой пациент, 62 года
Нестабильность после давней травмы, страх падения. Акцент на безопасность: трость по показаниям, упражнения на баланс в опоре, обувь с фиксацией пятки, поэтапное расширение активности.

FAQ: самые частые вопросы пациентов
- Это пройдёт само? Симптомы часто уменьшаются с реабилитацией, но риск рецидива сохраняется, поэтому важен план укрепления и контроля движений.
- Нужен ли гипс? Обычно — нет; чаще используют функциональные ортезы и раннюю активизацию, если не выявлены переломы.
- Когда можно вернуться к спорту? Когда сохраняются баланс, контроль приземления и бег без боли; сроки индивидуальны.
- Помогут ли стельки? Да, как часть комплексного подхода к стабилизации и распределению нагрузки; важно подобрать корректно.
- Всегда ли нужна операция? Нет; показания — подтверждённая механическая нестабильность и рецидивы несмотря на полноценную реабилитацию.
- Можно ли тейпировать голеностоп ежедневно? На период нагрузок — уместно; важна техника и совместимость кожи с тейпом.
- К кому идти сначала? Начать удобно с консультации подолога; при подозрении на повреждения — ортопед или травматолог-ортопед.
Взгляд с другой стороны: мнение дерматолога о коже и нагрузках
Кожа стоп — активный участник стабилизации: мозоли и натёртости меняют распределение давления и шаг. Сухость, трещины и гипергидроз (повышенная потливость) повышают риск скольжения в обуви, что провоцирует «подвороты» и воспаление околосуставных тканей. Правильный уход снижает микротравмы и помогает лучше переносить тренировки и длительную ходьбу.
При частых подворотах дерматолог оценивает состояние рогового слоя, наличие трещин, грибковой инфекции и мацерации. Рекомендации включают увлажняющие средства для восстановления барьера, бережную обработку натоптышей и подбор носков, отводящих влагу. Для визуальной оценки кожи и ногтей может использоваться дерматоскопия ногтей и кожи стоп, что помогает заметить ранние изменения и скорректировать уход.
Когда к дерматологу, а когда к подологу
- К дерматологу: трещины, рецидивирующий грибок, гипергидроз, мацерация кожи.
- К подологу: коррекция нагрузки, обуви, профилактика натоптышей и болевых точек.
- Совместно: хронические натёртости, деформация ногтей, сочетание нестабильности и проблем кожи.

Как записаться в клинику «Подология» (Москва)?
Запись проста: выберите профиль специалиста и удобное время, укажите контактные данные для подтверждения. Перед визитом подготовьте список симптомов, фото обуви, в которой чаще случаются «подвороты», и перенесённые обследования — это поможет быстрее составить план.
- Онлайн-заявка: раздел консультаций — консультация подолога, при необходимости — консультация ортопеда.
- Телемедицина: для первичного обсуждения подойдёт онлайн-консультация врача, решения по лечению принимаются очно.
- Подготовка к приёму: возьмите удобную обувь для оценки, список лекарств и аллергий.
Что можно пройти на старте
Для подбора разгрузки доступны стельки и ортезы; как дополнение к нагрузкам — кинезиотейпирование. При кожных вопросах — дерматоскопия ногтей и кожи стоп.
Важно: расписание и доступность услуг уточняются при подтверждении записи. Имеются противопоказания. Нужна консультация специалиста.
Нестабильность голеностопного сустава управляется лучше, когда диагноз и тактика согласованы командой: подолог — для разгрузки и ухода, ортопед/травматолог — для оценки связок и выбора терапии, реабилитолог — для восстановления. До визита полезно вести короткий дневник эпизодов «подворотов» и подготовить результаты прошлых обследований, а также отметить обувь и нагрузки, при которых возникают симптомы. При выраженной боли, деформации или невозможности опоры показан очный осмотр, а возвращение к спорту и выбор между реабилитацией и операцией обсуждаются индивидуально. Материал — общие ориентиры; итоговое решение принимает врач очно с учётом клинических данных и целей лечения.
Для стартовой маршрутизации удобно оформить консультацию подолога и обсудить безопасные шаги по разгрузке и стабилизации. Имеются противопоказания. Нужна консультация специалиста.