Что такое молоткообразные пальцы стопы?
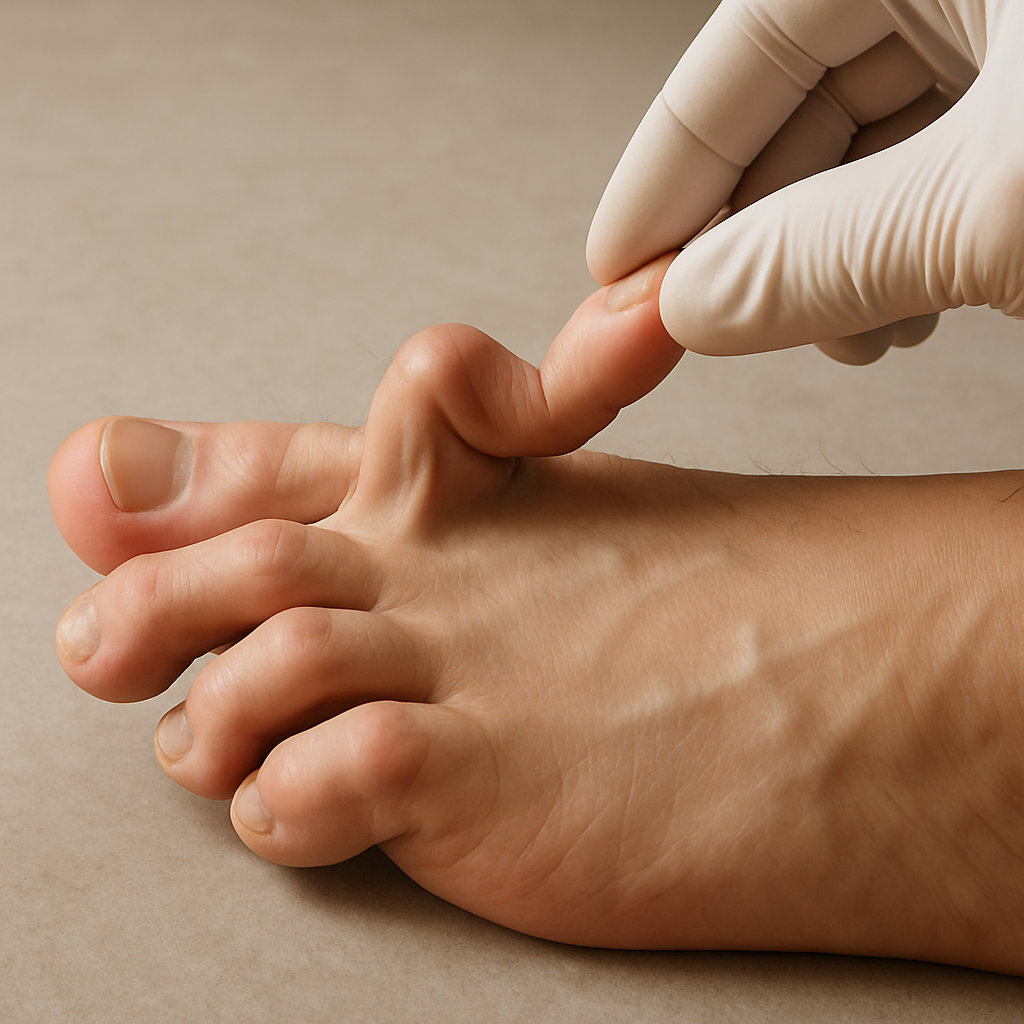
Молоткообразный палец — это деформация, при которой средний сустав пальца (PIP) сгибается, а палец выглядит «согнутым как молоток», чаще затрагивая 2–4 пальцы, реже мизинец, из‑за дисбаланса мышц и сухожилий, давления обуви и сопутствующих деформаций переднего отдела стопы, например вальгуса первого пальца.
На ранних стадиях деформация бывает гибкой и частично выпрямляется при пассивных движениях, однако со временем может закрепляться и становиться ригидной, что повышает риск натоптышей, мозолей и болезненности при ходьбе и подборе обуви.
- Гибкая деформация
- Исправляется при пассивном разгибании и изменении положения стопы, обычно лучше поддаётся консервативной терапии.
- Ригидная деформация
- Не выпрямляется пассивно, чаще связана с длительным течением, требует обсуждения хирургических методов при неэффективности консервативных мер.
Американская академия ортопедических хирургов описывает молоткообразный палец как деформацию PIP‑сустава, изначально гибкую, но потенциально переходящую в фиксированную при отсутствии коррекции факторов риска.
Какие первые симптомы заметит пациент?
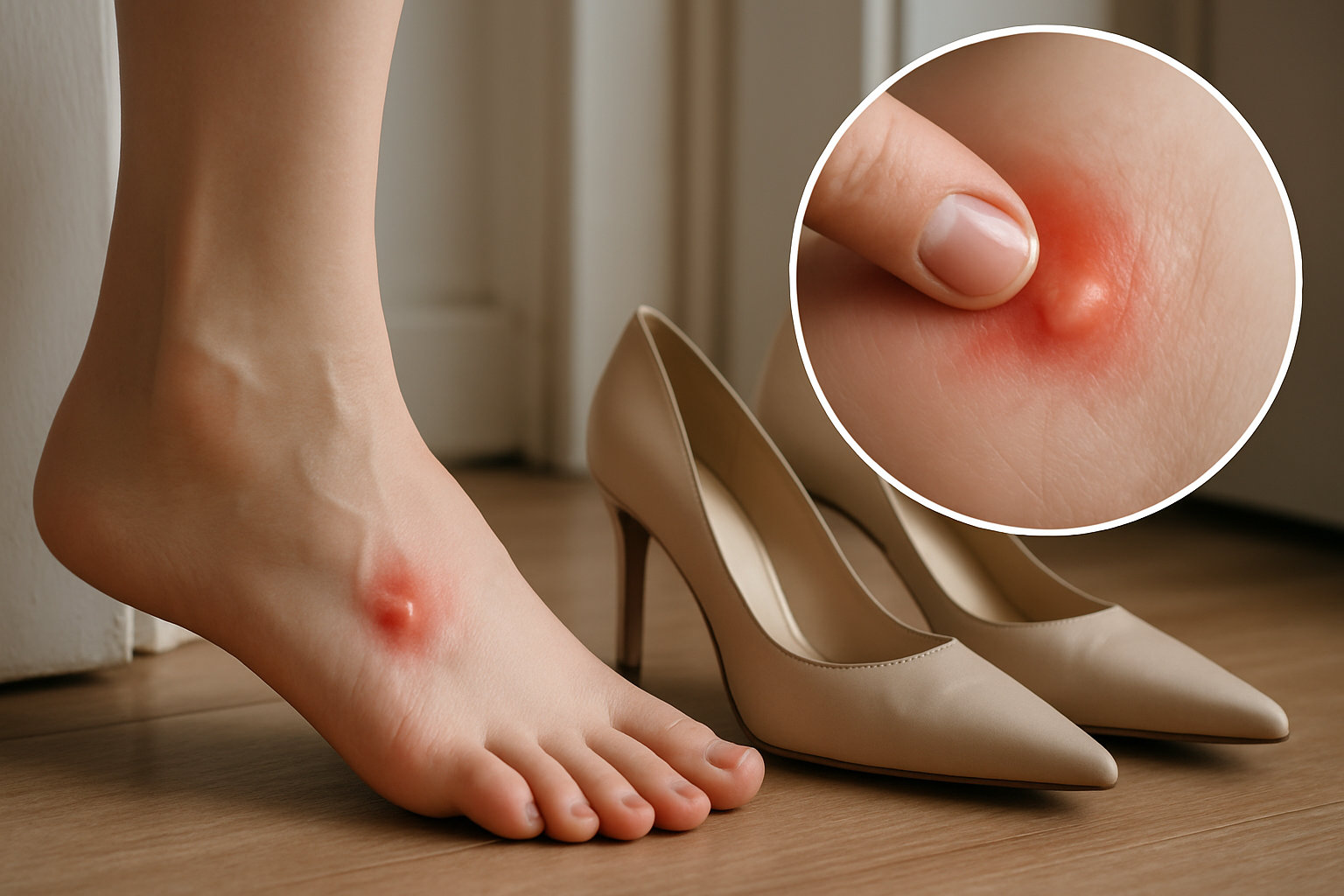
Ранние признаки включают натёртость и боль в зоне выступающего среднего сустава, ухудшение комфорта в тесной или узкой обуви, ощущение «сгибания» пальца и трудности при длительной ходьбе или беге.
Нередко появляются мозоли и натоптыши на тыле сустава или на кончике пальца, иногда болезненность на подушечке стопы из‑за перегрузки плюснефалангового сустава, а также покраснение и локальная отёчность после нагрузки.
- Чувство стягивания и скованности пальца по утрам или после обуви на каблуке/с узким носком.
- Трудности подобрать обувь без давления на тыл пальца или кончик пальца.
- Усиление боли при ходьбе на дальние расстояния, облегчение босиком или в широкой обуви.
Почему возникают мозоли и натоптыши?
Избыточное трение тыла PIP‑сустава об обувь и перераспределение нагрузки приводят к утолщению кожи и формированию болезненных участков, что само по себе усиливает дискомфорт и замыкает «порочный круг» боли.
Когда идти к подологу, а когда к хирургу стопы?
К подологу целесообразно обращаться при первых признаках дискомфорта, мозолях/натоптышах, подозрении на гибкую деформацию, подборе обуви, стелек и разгрузочных ортезов; специалист оценит гибкость, триггеры боли и предложит консервативные меры, включая уход за кожей и коррекцию факторов нагрузки.
К хирургу стопы направляют при выраженной ригидности, устойчивой боли, неэффективности консервативной терапии, прогрессировании деформации или сопутствующих сложных проблем (например, выраженный вальгус, нестабильность плюснефалангового сустава), а также при рецидивирующих язвах из‑за давления.
| Ситуация | К кому идти | Основание |
|---|---|---|
| Гибкая деформация, мозоли, боль в обуви | Подолог | Консервативная коррекция, уход и разгрузка эффективны на ранних стадиях |
| Ригидный палец, постоянная боль | Хирург стопы | Рассмотрение оперативных методик при неуспехе консервативных мер |
| Сложные деформации, прогрессирование | Хирург стопы | Сочетанные проблемы требуют хирургической коррекции по показаниям |
При выборе специалиста учитывается, что подологи ведут широкий спектр неоперативных заболеваний стопы, а хирурги стопы/ортопеды подключаются при необходимости реконструкции или при неэффективности консервативного лечения; возможна маршрутизация от подолога к хирургу по результатам осмотра.
Первичная оценка у подолога помогает классифицировать деформацию и выявить факторы риска; направление к хирургу обосновано при ригидности, прогрессировании и боли, несмотря на адекватную консервативную терапию.

Какие осложнения возможны без лечения?
Без коррекции молоткообразная деформация часто прогрессирует: гибкая форма со временем становится ригидной, усиливается боль и ограничивается подвижность пальца. Из‑за постоянного трения возникают мозоли и натоптыши на тыле сустава и на кончике пальца, возможны болезненные трещины и воспаление кожных покровов.
Перераспределение нагрузки приводит к перегрузке плюснефалангового сустава, формированию подушечных натоптышей и риску подвивиха/вывиха, что ухудшает походку и снижает выносливость. При длительном течении возрастает риск бурсита, артроза мелких суставов стопы и перекрёстной деформации соседних пальцев; у людей с диабетом и нейропатией возможны язвы давления и инфицирование.
- Когда срочно: внезапная резкая боль, нарастающий отёк, изменение цвета пальца (синева/бледность), онемение или невозможность опоры — звоните 103/112.
Прогрессирование деформации — типичный сценарий при отсутствии разгрузки и коррекции биомеханики: чем дольше сохраняется трение и давление, тем выше риск фиксированной формы, хронической боли и кожных осложнений.
Как проходит диагностика у подолога?
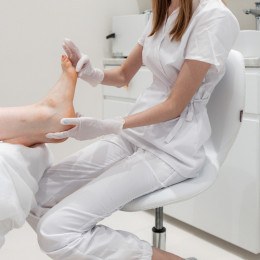
Осмотр начинается с беседы: когда появились симптомы, какая обувь используется, как нагрузка влияет на боль, были ли травмы и сопутствующие деформации. Далее выполняется визуальная оценка положения пальцев и сводов стопы, проверка гибкости деформации, пальпация болезненных зон, оценка мозолей/натоптышей и состояния кожи.
- Функциональные тесты: пассивное выпрямление пальца, оценка подвижности PIP/MP‑суставов, проба на перегрузку плюснефалангового сустава.
- Биомеханическая оценка: анализ походки, подбор обувных рекомендаций, стелек и межпальцевых разгрузок.
- Инструментально по показаниям: рентген стоп с нагрузкой для степени деформации и артроза; при кожных изменениях — осмотр и дифференциация мозолей и поражений, при необходимости дерматоскопия ногтей.
Маршрутизация: при гибкой форме стартует консервативная коррекция у подолога; при выраженной ригидности, подозрении на вывих или стойкой боли — направление к ортопеду/хирургу стопы. При признаках инфекции или язв — приоритетная очная оценка и лечение.
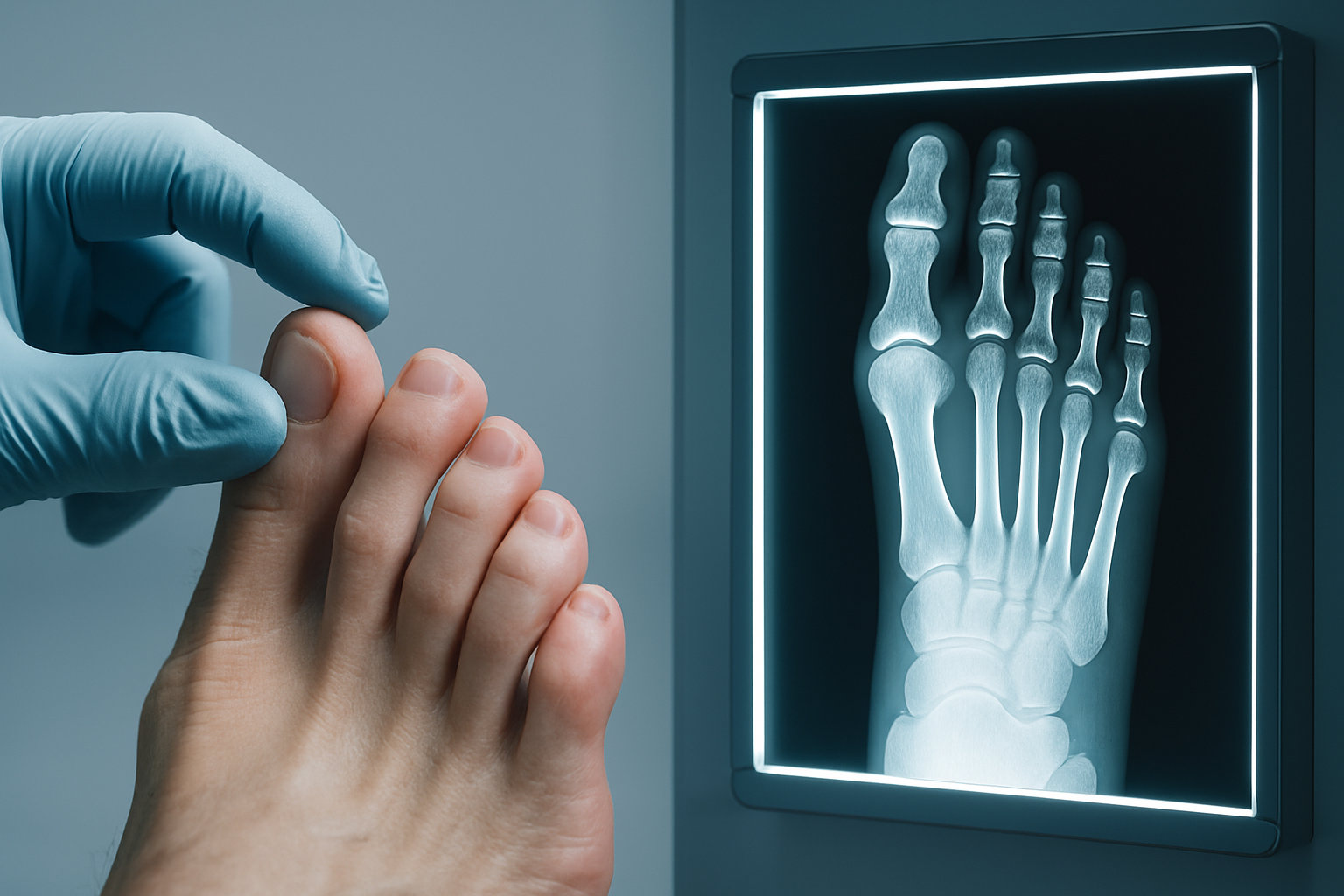
Чем помогает снимок с нагрузкой?
Рентген в положении стоя позволяет объективно оценить ось и взаиморасположение фаланг и плюсневых костей, выявить артроз и подвывихи. Это уточняет степень деформации и помогает выбрать тактику.
Что означает точность и чувствительность диагностических тестов?
Чувствительность показывает, как часто тест выявляет проблему, когда она есть; специфичность — как часто тест отрицателен, когда проблемы нет. Для молоткообразного пальца ключевым «тестом» является клинический осмотр: типичная форма пальца и признак гибкости/ригидности обычно достаточны для постановки диагноза.
Рентгенография стоп с нагрузкой повышает диагностическую уверенность при оценке подвывихов и артроза: высокая специфичность для костных изменений, умеренная чувствительность для мягкотканных причин боли. Инструментальные методы не заменяют клинические пробы, а дополняют их, помогая планировать лечение и исключать конкурирующие диагнозы (например, стресс‑переломы или выраженный вальгус).
- Положительная прогностическая ценность
- Вероятность, что заболевание действительно есть при положительном результате — зависит от распространённости состояния и контекста осмотра.
- Отрицательная прогностическая ценность
- Вероятность отсутствия заболевания при отрицательном результате — выше при низкой предварительной вероятности патологии.
На практике сочетание характерной клиники и рентгена с нагрузкой обеспечивает достаточную точность для выбора тактики; дополнительные исследования применяют адресно — когда есть атипичная боль, подозрение на подвывих или сопутствующую патологию.

Какие факторы повышают риск развития?
Риск молоткообразной деформации возрастает при сочетании внешних и внутренних причин: узкая или жёсткая обувь, высокий каблук, длительная стоячая работа, а также особенности анатомии стопы, такие как длинный второй палец и поперечное плоскостопие. Значение имеют перенесённые травмы пальцев, ревматические заболевания, эндокринные и неврологические нарушения, которые меняют тонус мышц и баланс сухожилий.
- Hallux valgus и другие деформации переднего отдела перегружают соседние пальцы и ускоряют прогрессирование.
- Возраст и женский пол ассоциированы с более частым развитием из‑за изменения мягких тканей и выбора обуви.
- Избыточный вес увеличивает давление на передний отдел стопы и усиливает трение в зоне PIP‑сустава.
Ключ к профилактике — снижение давления на передний отдел и поддержка свода: удобная колодка, достаточная ширина носка, отказ от высоких каблуков в повседневном режиме.

Что можно сделать дома безопасно при дискомфорте?
Базовые меры помогают уменьшить трение и перераспределить нагрузку до очного осмотра. Выбирайте обувь с широким носком и мягким верхом, снижающую давление на тыл сустава, а также невысокий устойчивый каблук или нулевой перепад. Мягкие межпальцевые разгрузки и аккуратная обработка огрубевшей кожи после душа уменьшают натёртость и дискомфорт.
- Сменить обувь на просторную, с амортизирующей стелькой и достаточной высотой носка.
- Использовать мягкие гелевые разделители или защитные колпачки для уменьшения трения.
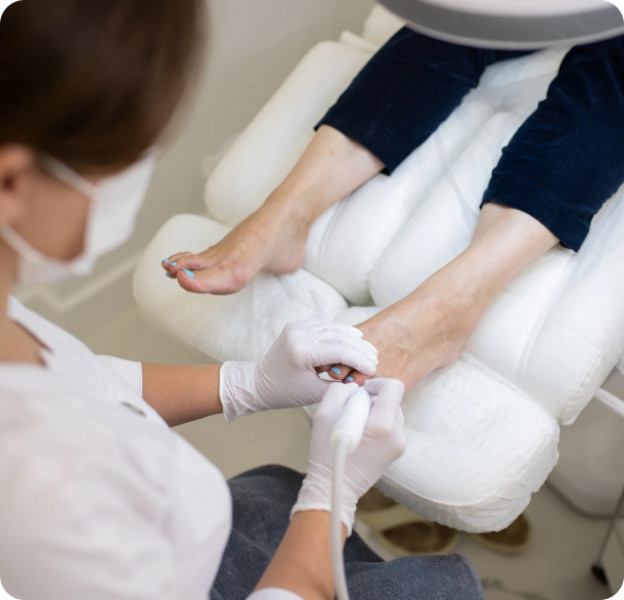
- Поддерживать кожу увлажнением; при выраженных мозолях — рассмотреть аппаратный медицинский педикюр.
Когда меры дома недостаточны?
Если боль сохраняется, палец не выпрямляется пассивно или появляются признаки воспаления кожи, требуется очная оценка и подбор разгрузочных решений, стелек и дальнейшей тактики.

Чего делать не стоит без консультации врача?
Самолечение при деформациях пальцев может усугубить боль и кожу вокруг сустава. Важно избегать агрессивных методик и средств, способных вызвать ожог или травму, особенно при сниженной чувствительности стоп.
- Не срезать и не выжигать мозоли кислотными средствами и «домашними» аппаратами.
- Не фиксировать палец тугими повязками или жёсткими шинами на длительное время.
- Не носить узкую обувь и высокие каблуки «ради красоты», усиливающие перегрузку.
- Не выполнять силовую «растяжку» пальца через боль и резкое выпрямление.
- Не применять обезболивающие или наружные средства при аллергии в анамнезе без оценки специалиста.
Безопаснее скорректировать обувь и трение, а индивидуальные ортезы, стельки и план терапии подбирать на очной консультации, с учётом биомеханики и кожи стопы.
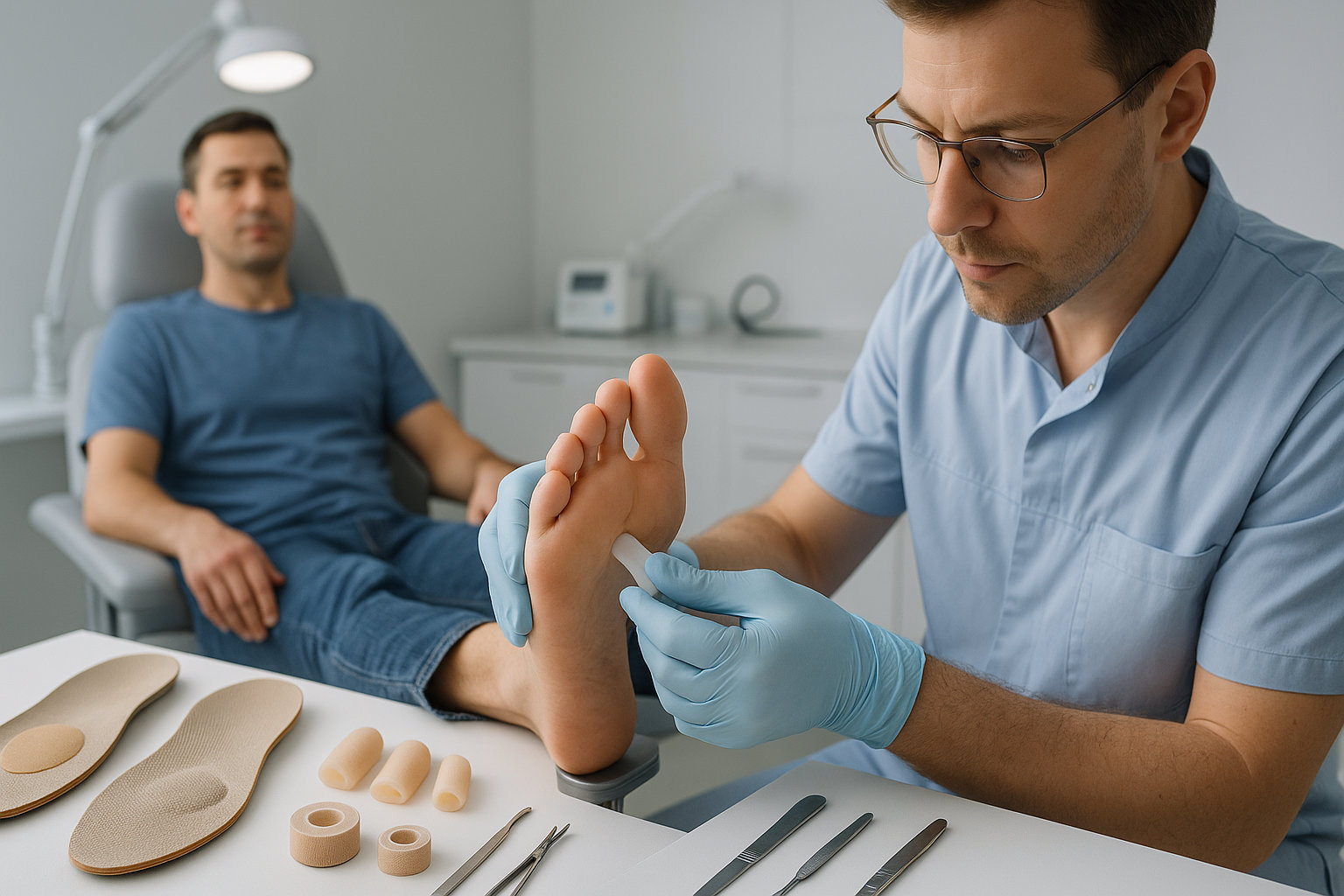
Какие методы лечения применяет подолог?
Консервативная тактика нацелена на уменьшение боли, трения и перегрузки переднего отдела стопы, особенно при гибкой деформации. Подолог подбирает обувь с широким носком и достаточной высотой над пальцами, рекомендует межпальцевые разделители, защитные колпачки и корректоры, а также стельки и метатарзальные подушки для перераспределения давления. По показаниям выполняется деликатная обработка мозолей и натоптышей, обучение уходу за кожей и профилактике.
При нарушении биомеханики используются мягкие ортезы для выпрямления направления тяги сухожилий и снижение трения тыла PIP‑сустава. В ряде случаев помогает эластичное тейпирование для временной коррекции положения пальца и контроля отёка. При сопутствующем поперечном плоскостопии обсуждаются стельки и ортозы, при выраженных кожных изменениях — щадящая аппаратная обработка с антисептическим уходом и рекомендациями по домашней терапии.
Когда подключают другие специалисты?
При сохраняющейся боли, ригидности пальца или признаках подвывиха плюснефалангового сустава подолог направит к ортопеду/хирургу стопы для рассмотрения оперативной коррекции, а при подозрении на кожную инфекцию — к дерматологу.
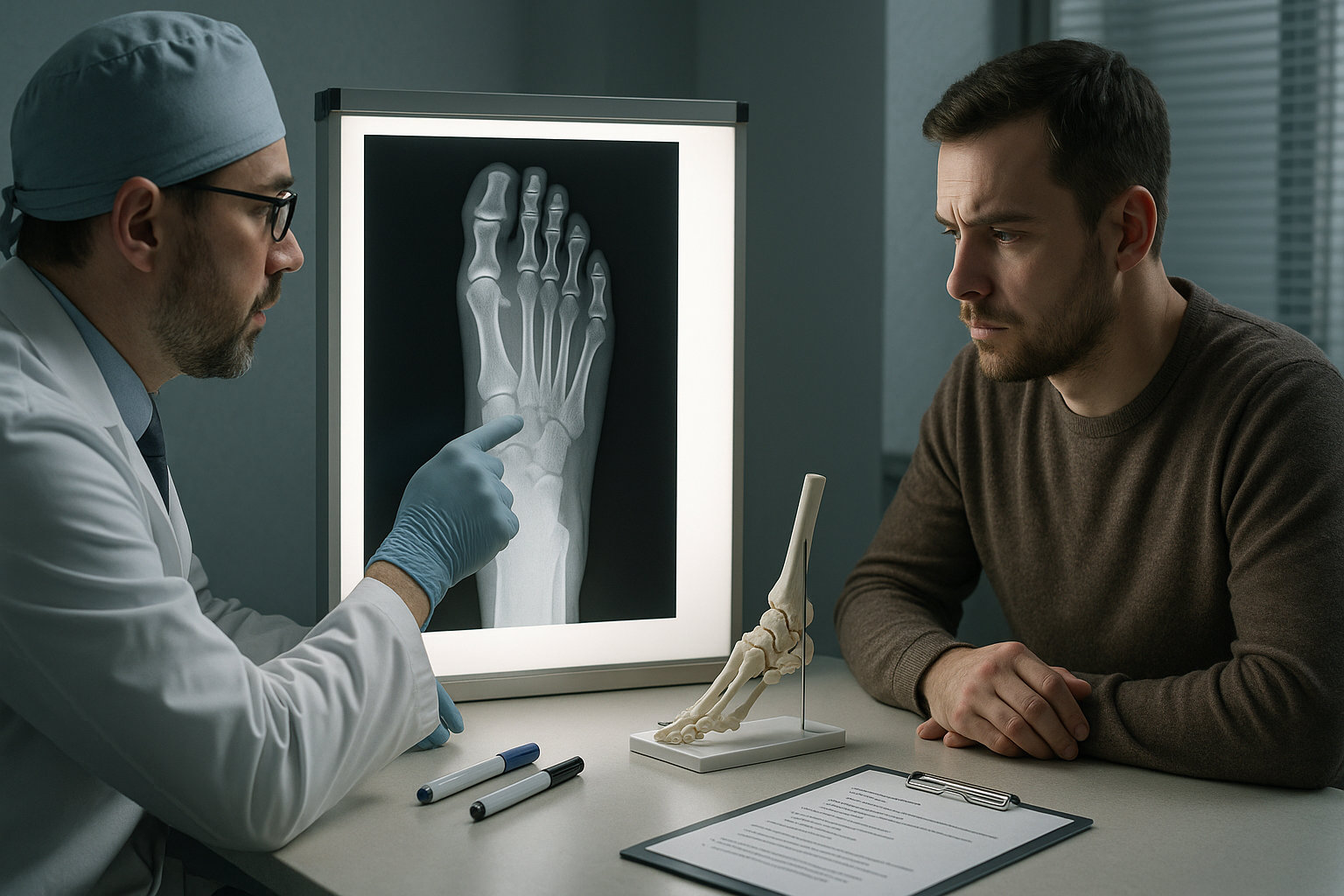
Когда хирург стопы рекомендует операцию?
Показания к хирургии рассматриваются при ригидной деформации, устойчивой боли и ограничении функции, когда корректоры, стельки, обувные изменения и уход не дают результата. Дополнительные причины — подвывих/нестабильность плюснефалангового сустава, рецидивирующие болезненные мозоли/язвы давления, выраженное сочетание с вальгусной деформацией первого пальца или другими нарушениями переднего отдела.
- Функциональные ограничения: боль при ходьбе, невозможность подобрать обувь, снижение активности.
- Стойкая ригидность пальца, отсутствие эффекта от консервативной коррекции.
- Кожные осложнения: повторяющиеся болезненные натоптыши, трещины, язвы давления.
Противопоказаниями служат активная инфекция, декомпенсированные сосудистые нарушения, высокий анестезиологический риск. Решение принимается очно, с учётом снимков с нагрузкой и общего профиля здоровья, целей пациента и ожидаемой реабилитации.
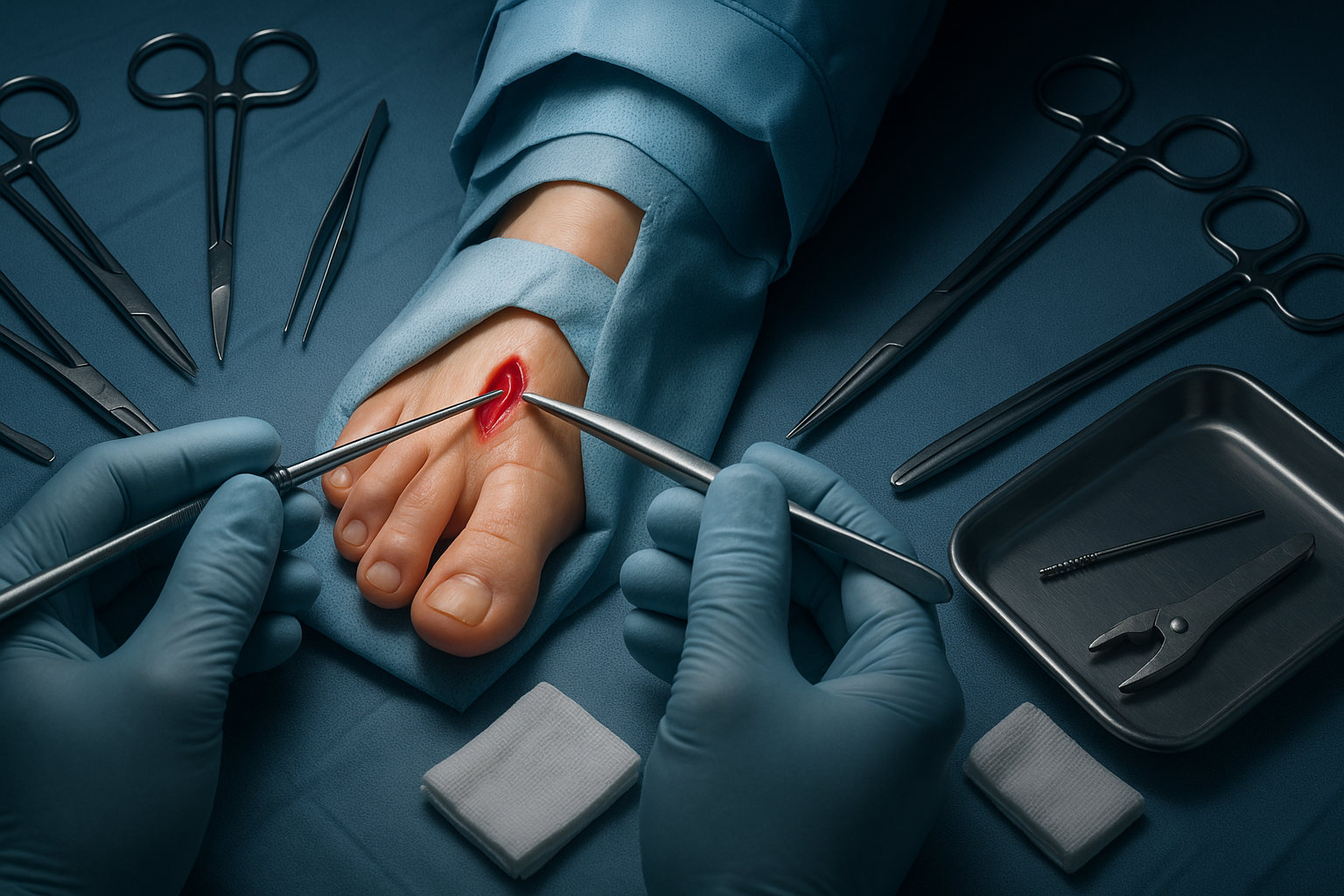
Какие операции выполняет хирург стопы?
Выбор методики зависит от гибкости деформации, состояния суставов и сопутствующих нарушений. Часто применяют мягкотканные вмешательства (тенотомия, удлинение сухожилия, капсулотомия) при сохраняющейся гибкости, а при фиксированных формах — костно-суставные техники (резекционная артропластика, артродез PIP, остеотомии фаланг/плюсневых костей) с восстановлением баланса мягких тканей. Все решения принимаются персонально на очной консультации.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Тенотомия/мягкотканная коррекция | Хороша при гибкой деформации | Рецидив деформации, остаточная боль | Амбулаторный блок/дневной стационар | Обычно быстрее, щадяще | Ранние стадии, без выраженного артроза |
| Артродез PIP | Устойчивая коррекция ригидности | Несращение, смежная перегрузка | Фиксация имплантом/спицей по показаниям | Средние сроки, с ограничением нагрузки | Фиксированная деформация, боль при ходьбе |
| Остеотомии фаланг/плюсны | Точная осевая коррекция | Смещение, необходимость повторной фиксации | Операционная, рентгенконтроль | Зависит от объёма и фиксации | Комбинированные и запущенные формы |
Каждая техника — компромисс между стабильностью коррекции, рисками вмешательства и сроками восстановления; выбор делается после очной оценки снимков, биомеханики и ожиданий пациента.
Что важно перед операцией?
Обсуждают объём коррекции, возможную фиксацию, ограничения нагрузки, требования к обуви в реабилитации и контроль кожных зон давления, чтобы снизить риск рецидива и осложнений.
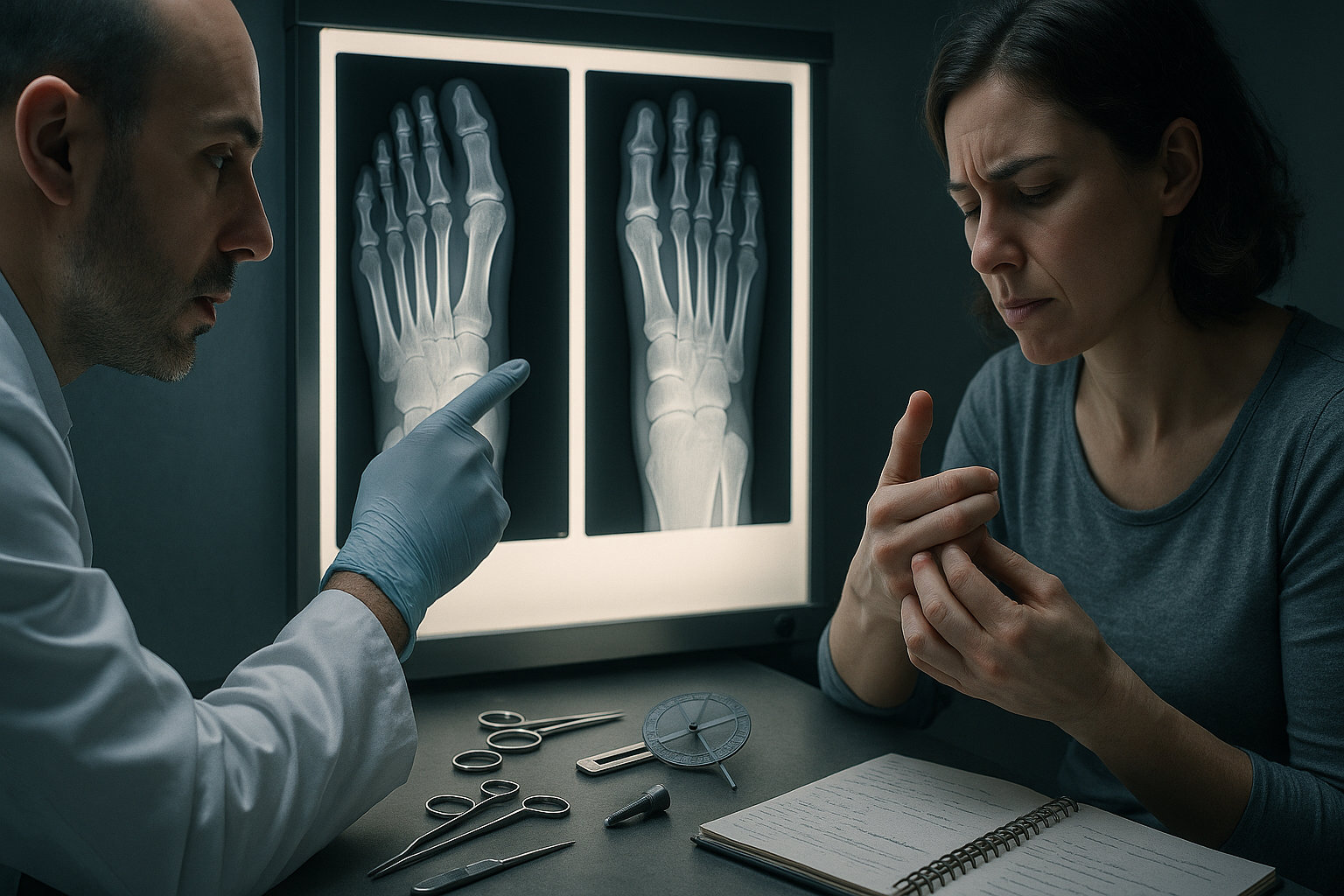
Как хирург выбирает метод операции?
Решение о методике основывается на типе деформации (гибкая, ригидная), уровне вовлечения суставов, выраженности боли и функциональных ограничений. Учитываются рентген-снимки с нагрузкой, наличие подвывиха плюснефалангового сустава, состояние мягких тканей и кожи, сопутствующие деформации (например, вальгус первого пальца), а также образ жизни и цели пациента.
При сохраняющейся гибкости предпочтение отдают мягкотканной коррекции (тенотомия, удлинение сухожилий, капсулотомия) с минимальной фиксацией, тогда как при фиксированной ригидности и артрозе показаны костно-суставные техники (артродез PIP, резекционная артропластика, остеотомии). Важна оценка рисков: потребность во внешней фиксации, сроки восстановления, вероятность рецидива и перегрузки соседних лучей.
Какие данные важны перед выбором?
Хирург уточняет степень гибкости на осмотре, анализирует рентген в положении стоя, оценивает мозоли и зоны давления, сопутствующие заболевания и факторы риска осложнений, чтобы подобрать безопасный объём вмешательства и план реабилитации.

Стоимость и время: на что ориентироваться в Москве?
Итоговая стоимость и длительность зависят от типа вмешательства, необходимости фиксации, стационара и реабилитации. В среднем пациенту требуется очная консультация с рентгеном с нагрузкой, далее — амбулаторная или стационарная коррекция и последующие перевязки; ориентир по срокам восстановления после костной коррекции — несколько недель до возвращения к обычной обуви при соблюдении рекомендаций.
| Этап | Что включает | Время | Комментарий |
|---|---|---|---|
| Первичная очная оценка | Осмотр, рентген с нагрузкой | 1 визит | Определение тактики лечения и объёма вмешательства |
| Консервативная подготовка | Обувные рекомендации, разгрузка | 1–2 недели | Снижение воспаления, планирование операции при показаниях |
| Операция | Мягкотканная или костная коррекция | День операции | Амбулаторно или краткий стационар по показаниям |
| Раннее восстановление | Перевязки, ограничение нагрузки | 2–6 недель | Сроки зависят от объёма вмешательства и фиксации |
| Возврат к активности | Переход в обычную обувь | поэтапно | Индивидуально, с контролем специалиста |
Если на этапе осмотра выявляются значимые кожные изменения (натоптыши, болезненные мозоли), до вмешательства может быть полезен аккуратный уход, например аппаратный медицинский педикюр, для уменьшения трения и риска раздражения кожных покровов.

Совет эксперта: как снизить риск рецидива?
Профилактика рецидива опирается на контроль нагрузок и трения: правильно подобранная обувь с широкой передней частью, достаточной высотой над пальцами и устойчивым невысоким каблуком, плюс адресная разгрузка стельками и межпальцевыми разделителями. Важно поддерживать кожу увлажнённой, своевременно устранять натоптыши щадящими методами и следовать плану реабилитации.
- Сохранять рекомендованный формат обуви и не возвращаться к узким моделям и высоким каблукам в повседневности.
- Использовать индивидуально подобранные стельки/ортозы для стабилизации переднего отдела и снижения перегрузки.
- Контролировать массу тела, постепенно наращивать активность, избегая скачков нагрузки на передний отдел стопы.
Регулярный контроль у специалиста и своевременная коррекция мелких проблем (натёртостей, точек давления) снижают риск повторной боли и деформации; при любых сомнениях стоит обсудить план ухода на очной консультации. Имеются противопоказания. Нужна консультация специалиста.
Как менялись рекомендации за последние 10-15 лет?
Фокус лечения сместился от «выпрямить палец любой ценой» к контролю нагрузки и качества жизни: при гибких формах дольше применяют консервативные меры, индивидуальные разгрузки и изменения обуви. Распространились малоинвазивные техники для коррекции малых пальцев, что сократило травматичность и ускорило восстановление при сопоставимой устойчивости коррекции.
В диагностике стандартом остаётся клинический осмотр и рентген с нагрузкой, но больше внимания уделяется оценке биомеханики походки и сочетанных деформаций переднего отдела. Активнее практикуется мультидисциплинарный подход: подолог ведёт консервативный этап, хирург подключается при ригидности и неэффективности разгрузки; послеоперационная профилактика рецидива встроена в план реабилитации.
Что изменилось для пациента?
Больше опций без операции на ранних стадиях, меньше разрезов и короче сроки реабилитации при необходимости хирургии, а также индивидуальные рекомендации по обуви и разгрузке для снижения повторных жалоб.

Мини-кейсы: типовые ситуации пациентов
Кейс 1: офисная работа, узкие туфли, боль и мозоль на тыле PIP‑сустава второго пальца. Осмотр показывает гибкую деформацию — помогает смена обуви, межпальцевые разделители и щадящая обработка натоптыша; контроль через 4–6 недель, решение об ортезах по динамике.
Кейс 2: бегун-любитель, боль под плюснефаланговым суставом, мозоль на подушечке стопы, палец частично ригиден. Рекомендованы стельки с метатарзальной поддержкой, подбор кроссовок по ширине носка, снижение объёма нагрузок и поэтапное возвращение к бегу; при стойкой боли — консультация хирурга.
Кейс 3: пожилой человек с hallux valgus и стойкой ригидностью второго пальца, повторные болезненные мозоли. После неэффективной разгрузки — обсуждение костно-суставной коррекции с последующей адаптацией обуви и индивидуальных стелек.
Кейс 4: диабет и нейропатия
Деформация с риском язв давления на кончике пальца. Приоритет — защита кожи, немедленная разгрузка, контроль заживления; решение о хирургии — после стабилизации состояния и оценки сосудистого статуса.
FAQ: самые частые вопросы пациентов
Это обязательно прогрессирует? Часто да, особенно при сохранении давления и узкой обуви, но ранняя разгрузка замедляет ухудшение.
Можно ли вылечить без операции? При гибкой форме обычно удаётся контролировать боль и трение консервативно; при ригидности нередко требуется хирургия.
Какая обувь лучше? Широкий носок, достаточная высота над пальцами, умеренная амортизация и устойчивый невысокий каблук.
Помогут ли стельки и разделители? Часто уменьшают боль и точки давления, особенно при перегрузке переднего отдела и поперечном плоскостопии.
Сколько длится восстановление после операции? Обычно несколько недель до перехода к обычной обуви, точные сроки зависят от методики и объёма фиксации.
Что делать с мозолями и натоптышами? Щадящая обработка и защита от трения; для безопасного ухода подойдёт аппаратный медицинский педикюр.
Взгляд с другой стороны: мнение дерматолога
Для дерматолога молоткообразная деформация — не только про кость и сустав, но и про кожу: постоянное трение приводит к гиперкератозу, болезненным мозолям и трещинам, а нарушенный кожный барьер повышает риск вторичной инфекции. Важно отличать натоптыш от бородавки и мозоль от мозолистого невуса, чтобы выбрать безопасную тактику ухода.
При подозрении на грибковую инфекцию ногтей или кожи стоп дерматолог рекомендует лабораторное подтверждение и бережный уход до получения результатов. Для уточнения природы очагов на коже и ногтях полезна адресная диагностика, например дерматоскопия ногтей, после которой выбирается щадящее лечение без агрессивных кератолитиков в зонах давления.
Когда нужен совместный осмотр?
При сочетании деформации пальцев, болезненных мозолей и подозрении на микоз: дерматолог бережно ведёт кожу и ногти, подолог/ортопед разгружает точки давления — такой подход снижает риск рецидива и ускоряет восстановление.

Как записаться в клинику «Подология» (Москва)?
Алгоритм записи прост: выбрать профиль первичного приёма (подолог, дерматолог, ортопед), указать удобную дату и подтвердить контакт для напоминания. Рекомендуется подготовить список симптомов, фото обуви, которая вызывает дискомфорт, и результаты предыдущих обследований, если они есть.
- Определить специалиста по ведущим жалобам: кожа и ногти — дерматолог/подолог; выраженная ригидность и боль при ходьбе — ортопед.
- Выбрать дату визита и взять сменную комфортную обувь для тестирования разгрузочных решений на приёме.
- Согласовать дальнейшие шаги: уход за кожей, подбор стелек/ортезов, план наблюдения и контрольный визит.
Для пациентов с плотными натоптышами и болезненными мозолями уместно начать с щадящего ухода и гигиены стоп, при необходимости — записаться на аппаратный медицинский педикюр как подготовительный этап перед коррекцией нагрузки. Имеются противопоказания. Нужна консультация специалиста.
Молоткообразные пальцы чаще всего начинаются с дискомфорта и натёртостей, а при сохранении давления прогрессируют до ригидности и стойкой боли. Важно вовремя пройти очную оценку: при гибких формах подолог помогает разгрузкой и уходом, при ригидных — подключается хирург стопы; дерматолог нужен при проблемах кожи и ногтей. До визита безопасно подготовить удобную широкую обувь и список триггеров боли, а также отметить ситуации, когда палец выпрямляется/нет. Материал даёт общие ориентиры, окончательные решения принимает врач на очной консультации.
Для уменьшения трения и подготовки к осмотру может помочь деликатный уход за кожей, в том числе аппаратный медицинский педикюр. Имеются противопоказания. Нужна консультация специалиста.