Что такое микоз стоп и когда обращаться к дерматологу?
Микоз стоп — это грибковая инфекция кожи стоп, чаще затрагивающая промежутки между пальцами, свод и боковые поверхности, проявляясь зудом, шелушением и мацерацией кожи в межпальцевых промежутках. Обычно выделяют три формы: межпальцевую, «мокасиновую» (сухая диффузная шелушащаяся подошва) и везикулёзную с пузырьками и жжением на подошве.
К дерматологу стоит обратиться при стойком зуде, трещинах и белёсой мацерации между 4–5 пальцами, при рецидивах после самолечения или если процесс охватывает подошвы и края стоп, что помогает отличить грибок от экземы и контактного дерматита. Важна верификация: клиническая оценка без лаборатории часто ошибается, поэтому врач подтверждает диагноз микроскопией КОН-препарата и при необходимости посевом.
Клиническая диагностика тинеа пэ диис имеет высокую специфичность, но невысокую чувствительность (интерпальцевая: специфичность ≈0,95, чувствительность ≈0,37), поэтому лабораторное подтверждение снижает риск ошибки.
Как подтверждают диагноз у дерматолога
КОН-микроскопия даёт результат за часы и более чувствительна: чувствительность ≈73,3% (95% ДИ 66,3–79,5), специфичность ≈42,5% (95% ДИ 36,6–48,6), тогда как посев более специфичен ≈77,7%, но менее чувствителен ≈41,7%; тесты дополняют друг друга. При спорных случаях применяют дерматоскопию или конфокальную микроскопию, где видны ветвящиеся гифы в роговом слое.
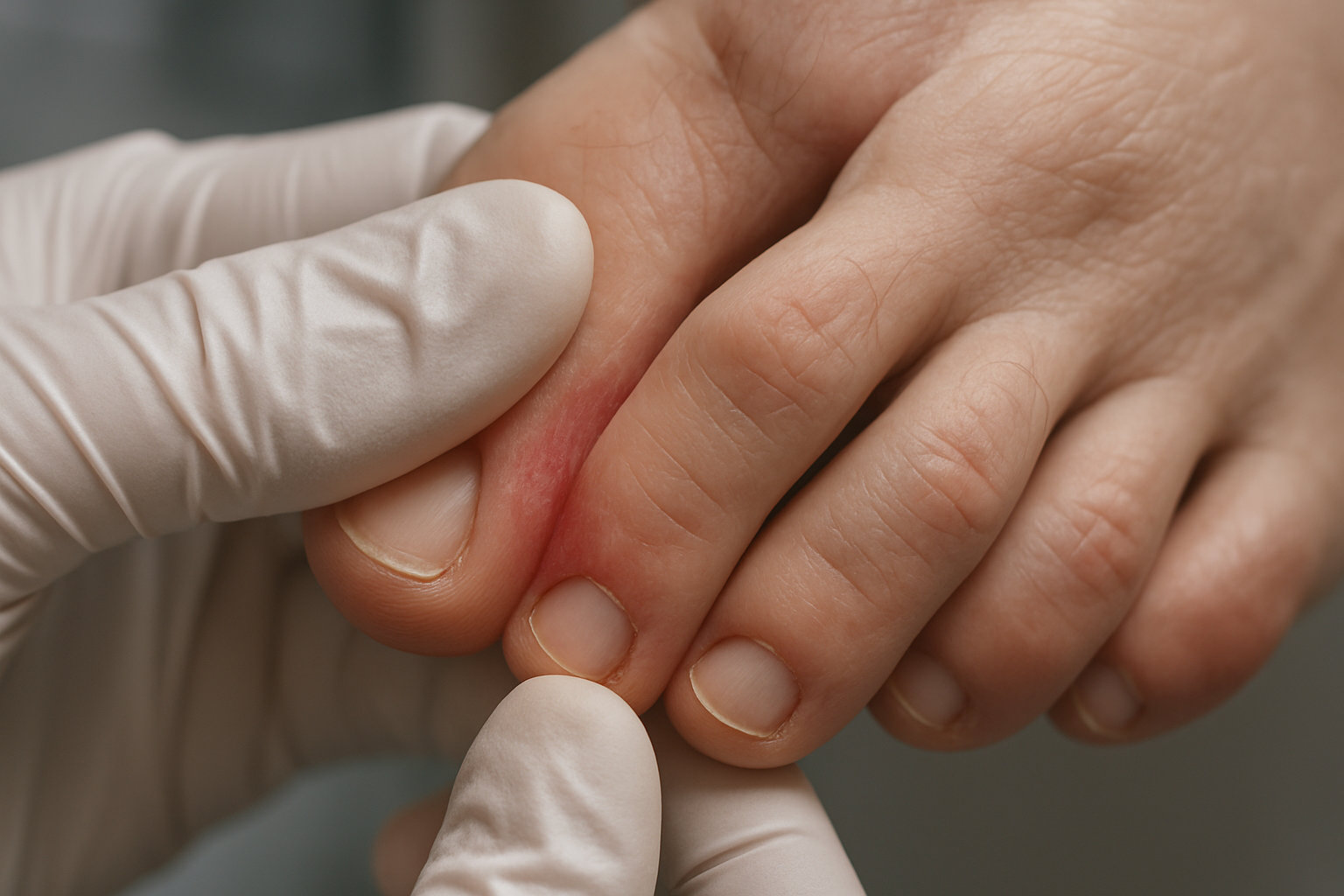
Какие ранние признаки может заметить подолог?
Подолог часто первым видит «маскирующиеся» проявления: белёсую мацерацию и шелушение в межпальцевых промежутках, особенно между 4–5 пальцами, лёгкий зуд и жжение при ходьбе, а также стартовые трещинки по периферии очага. Для «мокасиновой» формы ранний сигнал — сухая «муковидная» пыль на своде и краях подошвы без яркого воспаления, что отличает её от простой сухости кожи.
Настораживают и вторичные признаки: неприятный запах, размягчение эпидермиса, болезненность при надавливании на трещину — возможен «дерматофитоз-комплекс» с бактериальным компонентом. При таких находках подолог рекомендует лабораторное подтверждение и, при распространённости процесса, консультацию дерматолога; уместны фотодокументация и прицельный соскоб для микроскопии.
Для точечной верификации на приёме может применяться простая КОН-микроскопия чешуек активного края очага с быстрым ответом, а при негативном первом тесте обоснован повтор, что повышает выявляемость при высокой клинической вероятности. При необходимости врач направит на посев для определения вида дерматофита и исключения мимикрирующих дерматозов.
Если нужно уточнить распространённость и вовлечение ногтей, дерматолог дополняет осмотр дерматоскопией, что помогает визуализировать паттерны шелушения и ориентировать забор материала для лаборатории; запись на профильный визит возможна после первичной оценки у подолога. Для лабораторного подтверждения в клинической практике применим анализ на грибок ногтей при подозрении на сочетанное поражение.

Что означает зуд и трещины между пальцами?
Зуд и трещины в межпальцевых промежутках — типичные признаки межпальцевой формы, где дерматофиты разрушают кератин, вызывая мацерацию, белёсое шелушение и болезненные «перефирические» надрывы кожи. Чаще очаг локализуется между 4–5 пальцами, где теснота и влажность создают благоприятную среду для роста грибка.
Такие симптомы важно отличать от неинфекционных дерматитов: при микозе чаще выражена мацерация и «подрытая» кромка эпидермиса; подтверждение достигается КОН-микроскопией чешуек или содержимого пузырька на границе очага. КОН-тест выявляет септированные гифы относительно быстро, а посев уточняет вид и помогает при неудачах терапии; сочетание методов повышает диагностическую точность.
Если к зуду и трещинам присоединяются резкая болезненность, неприятный запах, зелёноватое размягчение кожи или гнойные корки, это может указывать на бактериальное осложнение и требует очного осмотра врача для коррекции тактики. Чтобы сократить риск усугубления, не стоит самостоятельно применять сильные стероиды на мацерированную кожу без подтверждения диагноза, так как это может маскировать грибковую инфекцию («tinea incognito»).
Комбинация клиники с лабораторией принципиальна: только клиническая оценка тинеа пэ диис демонстрирует низкую чувствительность, тогда как повторное КОН-исследование и, при показаниях, посев повышают вероятность верной верификации.

Какие пациенты чаще попадают в группу риска?
Группа риска — люди, у кого кожа стоп часто остаётся влажной, есть микротравмы и снижены местные защитные механизмы. Чаще это посетители бассейнов и бань, военнослужащие и спортсмены из‑за тесной закрытой обуви, а также те, кто делит обувь или полотенца в быту. Внутренние факторы включают диабет, ожирение, венозную недостаточность, иммунодефицит, длительный приём стероидов и антибиотиков — у них барьер кожи и иммунный ответ ослаблены.
- Экзогенные факторы: тесная синтетическая обувь, гипергидроз, микротрещины, частые педикюры с нарушением гигиены, хождение босиком в влажных местах.
- Эндогенные факторы: сахарный диабет, хронические дерматозы, сосудистые нарушения, ВИЧ, гормональные изменения подросткового периода.
- Бытовые факторы: совместное использование обуви и ковриков, редкая смена носков, неполное высушивание стоп после душа.
Почему влажность важна
Дерматофиты лучше растут во влажной, тёплой среде: мацерация рогового слоя облегчает проникновение спор, а трение в узкой обуви поддерживает воспаление. Своевременное высушивание межпальцевых промежутков снижает риск.
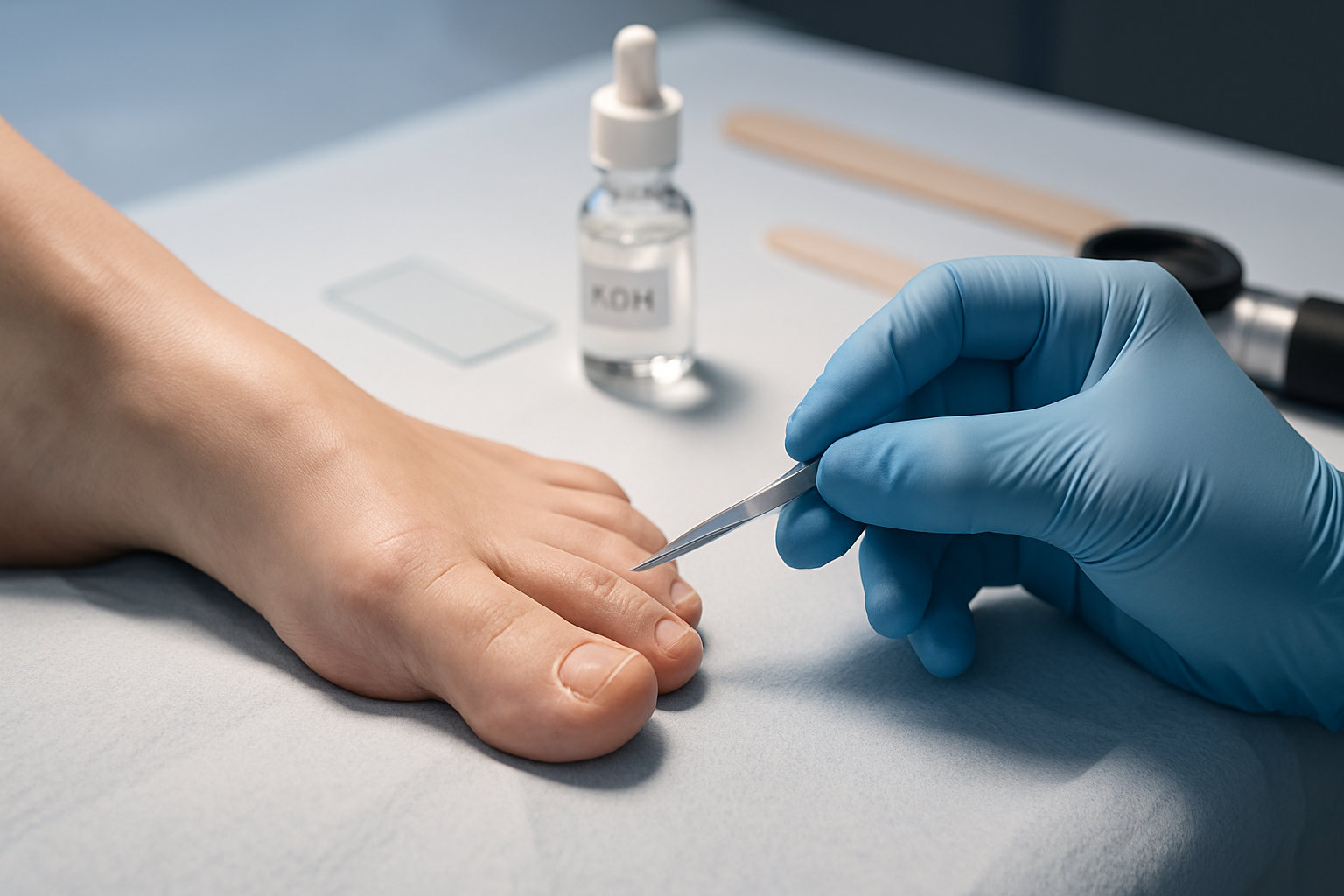
Как проходит диагностика у подолога?
Диагностика начинается с осмотра и сбора анамнеза: когда появились зуд и шелушение, были ли бассейн, новые кроссовки, семейные случаи. Подолог оценивает межпальцевые промежутки, свод и края подошвы, при необходимости фотографирует и отмечает границы очага для сравнения на повторном визите. Далее берётся соскоб чешуек с активного края для микроскопии в щёлочи, при спорной картине — направление на посев.
- Осмотр и дерматоскопическая оценка паттернов шелушения, мацерации, трещин.
- Забор материала: сухие чешуйки, содержимое пузырька, при онихоподозрении — фрагмент ногтя.
- Быстрое подтверждение: микроскопия КОН-препарата на септированные гифы.
- При отрицательном первом тесте и высокой вероятности — повтор КОН, направление на культуральное исследование.
Если вовлечены ногти или очаги диффузные, подолог маршрутизирует к дерматологу для расширенной верификации и терапии. Для лабораторного подтверждения при подозрении на сочетанное поражение может быть назначен анализ на грибок ногтей.

Что означает точность диагностических тестов?
Точность тестов — это способность метода правильно выявлять заболевание (чувствительность) и правильно исключать его у здоровых (специфичность). КОН‑микроскопия обычно даёт быстрый ответ и высокую чувствительность, но может давать ложноположительные результаты из‑за артефактов рогового слоя; культуральный посев медленнее, зато специфичнее и позволяет определить вид дерматофита.
| Метод | Чувствительность | Специфичность | Плюсы | Минусы | Клиническая роль |
|---|---|---|---|---|---|
| КОН-микроскопия | выше, быстрый результат | ниже, возможны артефакты | Доступность, ответ в день обращения | Не идентифицирует вид, зависит от качества соскоба | Первичное подтверждение вероятного микоза |
| Культуральный посев | ниже, особенно при малом биоматериале | выше, видовая идентификация | Позволяет уточнить возбудителя | Длительно, требования к транспортировке | Подтверждение и планирование терапии при спорных случаях |
Компромисс такой: быстрый скрининг даёт КОН‑тест, а при отрицательном результате и высокой клинической вероятности уместно повторение и/или посев; сочетание методов повышает диагностическую надёжность.
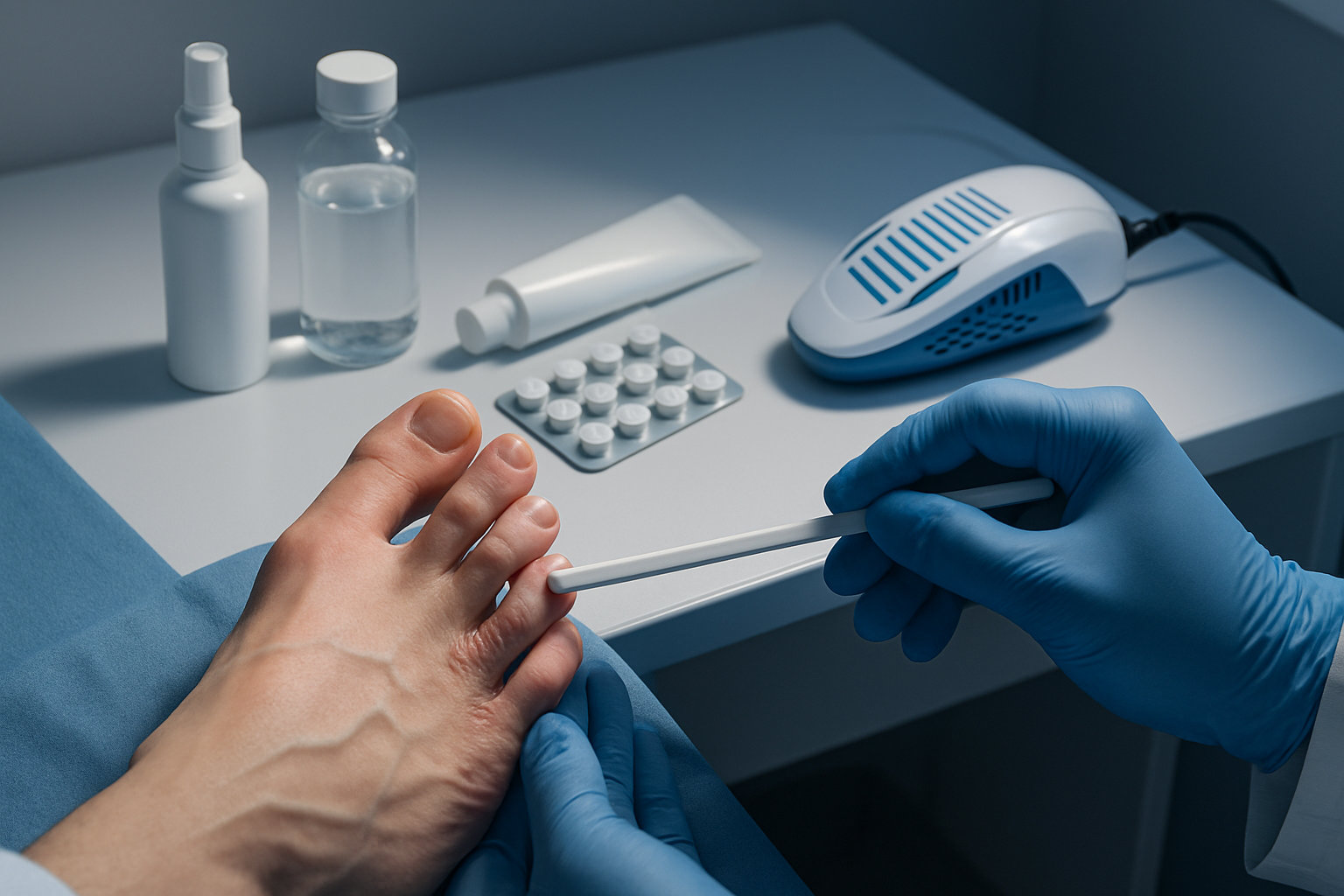
Какие методы лечения применяет дерматолог?
Лечение микоза стоп подбирается по форме и распространённости: при ограниченных очагах применяют наружные антимикотики, при диффузных поражениях или рецидивах — системные препараты с учётом сопутствующих состояний. В острых мокнущих очагах сначала уменьшают воспаление и мацерацию, затем переходят на курсовое противогрибковое лечение и контроль факторов риска, включая гипергидроз и травматизацию обувью. При вовлечении ногтей стратегия обсуждается отдельно, так как сроки терапии и контроль отличаются от кожных форм.
- Наружные средства: аллиламины и азолы в форме кремов, растворов, спреев; курс продолжают после клинического улучшения для снижения риска рецидива.
- Системные антимикотики: назначаются при распространённости, неэффективности местной терапии, иммуносупрессии; контроль лекарственных взаимодействий обязателен.
- Дополнительно: уход за кожным барьером, коррекция потливости, обработка обуви; комбинированные средства со стероидами — кратко и только по показаниям, чтобы избежать «tinea incognito».
При подозрении на сочетанное поражение ногтей дерматолог направляет на лабораторное подтверждение; для практики доступен анализ на грибок ногтей. Названия международных непатентованных наименований (МНН) подбираются индивидуально, off-label подходы — только по назначению врача.

Когда может потребоваться хирург стопы?
Хирургическая помощь требуется редко и, как правило, при осложнениях: глубоких болезненных трещинах с некрозом краёв, абсцедировании, флегмоне, а также при вторичных гнойно-воспалительных процессах на фоне диабета и сосудистых нарушений. Иногда показана частичная обработка раневых поверхностей, дренирование гнойных очагов, коррекция деформаций, поддерживающих хроническую мацерацию межпальцевых промежутков. План вмешательства согласуется после стабилизации инфекционного процесса и оценки кровотока.
- Показания: выраженная боль и отёк с флюктуацией, быстрое распространение покраснения по стопе, некротические края трещин, неэффективность консервативной терапии.
- Противопоказания относительные: некорректируемая ишемия, декомпенсация сопутствующих состояний — требуется предварительная стабилизация.
- Маршрутизация: первично — дерматолог/подолог; при признаках гнойного процесса — профильный хирург стопы.
Экстренные ситуации с лихорадкой, усиливающейся болью, нарастающим отёком или признаками интоксикации требуют неотложной оценки; при угрозе распространённой инфекции действуют по алгоритмам неотложной помощи.
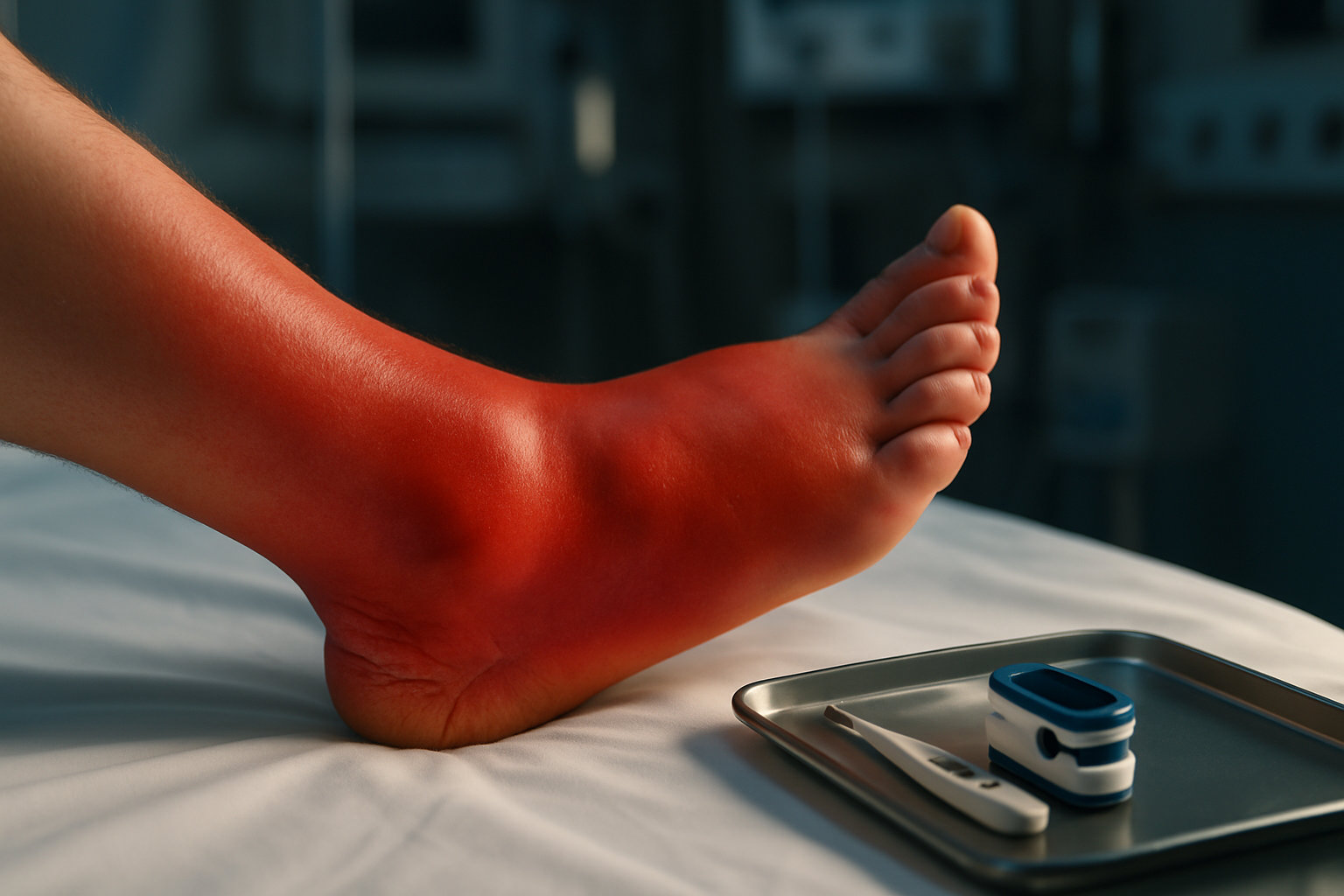
Какие осложнения возможны при отсутствии лечения?
Без лечения микоз может хронизироваться, переходить в «мокасиновую» форму с диффузным утолщением рогового слоя и болезненными трещинами, а также поражать ногти, что увеличивает длительность и сложность терапии. Часто возникают бактериальные осложнения: импетигонизация, целлюлит, рожистое воспаление, особенно при диабете и венозной недостаточности. Постоянная мацерация поддерживает зуд и болевой синдром, снижает качество жизни и спортивную активность.
- Кожные последствия: гиперкератоз, болезненные трещины, экзематизация, «tinea incognito» при некорректном использовании стероидов.
- Инфекционные риски: вторичная бактериальная инфекция, целлюлит, лимфангит; у пациентов группы риска — более тяжёлое течение.
- Распространение: вовлечение ногтей с формированием онихомикоза, рецидивирующее течение при сохранении факторов риска.
Когда срочно
Немедленно за медицинской помощью, если нарастают отёк и боль, появляется гной или быстрое покраснение по стопе/голени, поднимается температура, отмечается слабость или озноб; при выраженной экстренности — 103/112.

Что можно сделать дома безопасно при микозе стоп?
Домашний уход помогает снизить дискомфорт и риск распространения, но не заменяет диагностику и лечение врачом. Важны сухость межпальцевых промежутков, аккуратная гигиена и раздельные принадлежности. После водных процедур стопы промакивают и просушивают феном на прохладном режиме, носки меняют ежедневно, обувь хорошо проветривают. Для снижения влажности используют хлопковые носки, при потливости — антиперспиранты для стоп по согласованию с врачом.
- Что можно: тщательно высушивать кожу между пальцами после душа; носить индивидуальные сланцы в бассейне, сауне, душевых; отдельно стирать носки и полотенца горячей водой, проглаживать утюгом.
- Гигиена обуви: проветривание, сменные стельки, периодическая дезобработка по инструкции к средству.
- Поддержка кожи: мягкие кератолитики для огрубевшей кожи по рекомендации специалиста, чтобы снизить трение и риск трещин.
При подозрении на вовлечение ногтей разумно пройти лабораторное подтверждение; уместна запись на анализ на грибок ногтей перед началом терапии.

Чего делать не стоит в домашних условиях?
Ошибки ухода часто маскируют картину и повышают риск осложнений. Нецелевые сильные стероидные кремы на мацерированную кожу могут привести к «tinea incognito», а агрессивные ванночки с кислотами — к ожогам и трещинам. Общие пилки и полотенца увеличивают риск реинфекции в семье, а тесная синтетическая обувь поддерживает влажность и трение. Самовольный приём системных препаратов без осмотра опасен взаимодействиями и побочными эффектами.
- Не использовать: концентрированный уксус, йод, керосин, нашатырь, «компрессы» под плёнку.
- Не делиться: полотенцами, носками, тапочками, инструментами для педикюра.
- Не скрывать симптомы: тональные и «подсушивающие» косметические средства вместо лечения.
- Не травмировать: срезание трещин и «снятие» рогового слоя до крови, распаривание до мацерации.
- Не начинать системные антимикотики без очной консультации и оценки противопоказаний.
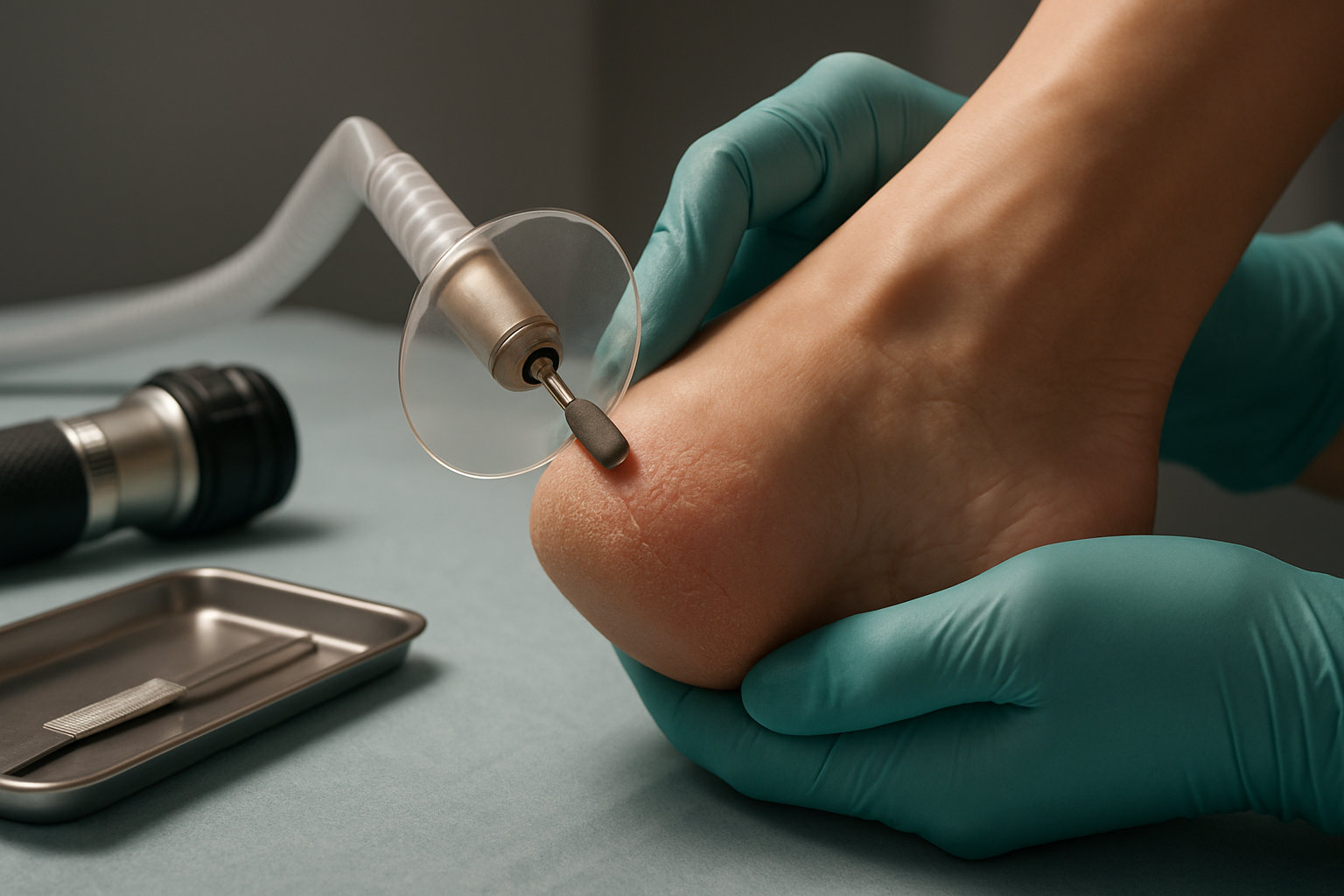
Какие процедуры выполняет подолог в клинике?
Подологические процедуры направлены на уменьшение симптомов, снижение бактериальной нагрузки и коррекцию факторов риска. Проводится аппаратная обработка гиперкератоза, щадящее раскрытие и шлифовка болезненных трещин, прицельный забор материала для лаборатории, а также обучение уходу. По показаниям обсуждается дезобработка обуви, контроль потливости и подбор обуви, чтобы сократить трение меж пальцами.
- В кабинете: аккуратная обработка межпальцевых мацераций, удаление избыточного рогового слоя без травмы, санитарная обработка инструментов.
- Диагностика: прицельный соскоб чешуек/пузырька, направление на микроскопию и посев; фотофиксация динамики.
- Профилактика рецидивов: план домашнего ухода, рекомендации по носкам, стелькам, режиму смены обуви.
Если подозревается сочетанное поражение ногтей, подолог координирует обследование и направляет на профильные услуги; при необходимости предлагается аппаратный медицинский педикюр как вспомогательная мера ухода.
Как отличаются местные и системные препараты?
Местная терапия действует на поверхности кожи, подходит при ограниченных очагах без вовлечения ногтей и обычно переносится лучше. Системная терапия влияет на грибок изнутри, назначается при распространённых формах, частых рецидивах, вовлечении ногтей или иммуносупрессии; требует оценки взаимодействий и противопоказаний. Выбор зависит от формы микоза, сопутствующих состояний и приверженности к лечению; возможны комбинированные схемы по решению врача.
| Критерий | Местные препараты | Системные препараты |
|---|---|---|
| Зона действия | Кожа и межпальцевые промежутки | Кожа и ногтевые аппараты через кровоток |
| Когда применяют | Ограниченные очаги, без онихомикоза | Распространённые формы, рецидивы, поражение ногтей |
| Плюсы | Локальное действие, меньше системных рисков | Выше шанс эрадикации при глубоком/широком процессе |
| Минусы | Зависимость от техники нанесения, длительность | Потенциальные взаимодействия, мониторинг безопасности |
| Примеры классов | Аллиламины, азолы, гидроксипиридоны | Триазолы, аллиламины системного действия |
| Кому подходит | Пациентам без факторов тяжести | Пациентам с факторами риска/неэффективностью местной терапии |
Компромисс: при лёгких формах стартуют с местной терапии, а при обширном процессе, вовлечении ногтей или неудаче лечения — добавляют системный подход по решению врача.
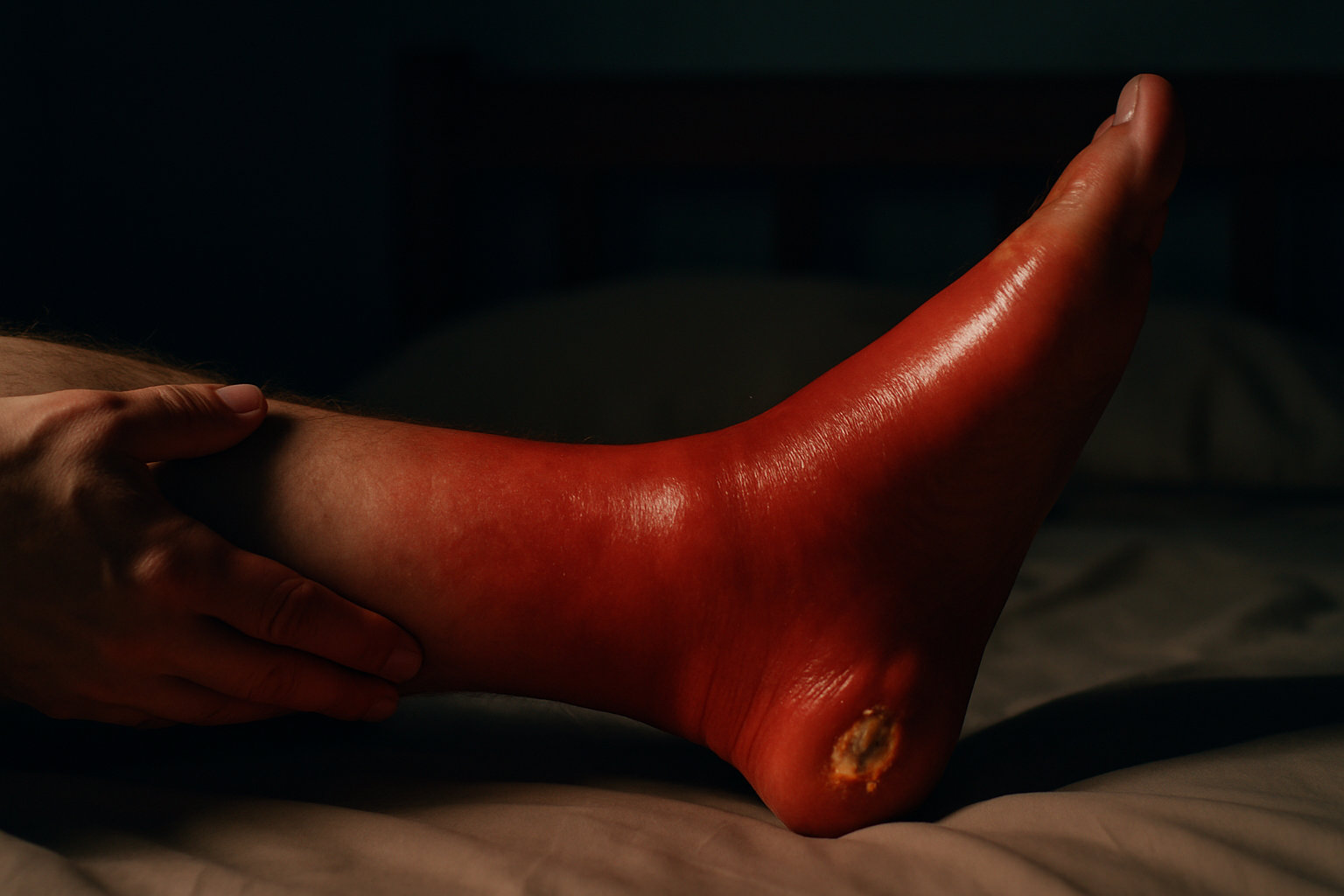
Какие красные флаги требуют срочного вызова 103 или 112?
Красные флаги указывают на возможные гнойно-воспалительные осложнения или системную реакцию. Незамедлительно звоните 103 или 112 при признаках стремительного ухудшения, выраженной боли и отёка, лихорадки или распространения покраснения вверх по стопе/голени. Это особенно критично у людей с диабетом, нарушением кровотока или иммунодефицитом.
- Быстро растущее покраснение, тёплая, болезненная кожа, чувство распирания.
- Появление гноя, флюктуации, зловонного отделяемого.
- Лихорадка, озноб, слабость, головокружение.
- Усиление боли при нагрузке, невозможность наступить на стопу.
- Признаки ишемии или некроза краёв трещин, особенно при диабете.
Стоимость/время/ресурсы: на что ориентироваться?
Ориентиры помогают спланировать визит и путь лечения, но точные суммы зависят от клиники, объёма диагностики и назначений. Обычно требуется очная оценка, возможен соскоб/микроскопия, при необходимости — культуральное исследование; при подозрении на вовлечение ногтей планируют более длительный курс и контроль. На этапе ухода часто рекомендуется обработка обуви и корректировка привычек, что снижает риск рецидива.
| Этап | Что входит | Время | Ресурсы/заметки |
|---|---|---|---|
| Первичный приём | Осмотр, дерматоскопическая оценка, план | ~20–40 мин | Сбор анамнеза, фотофиксация при показаниях |
| Лаборатория | Соскоб, микроскопия; при необходимости — посев | Микроскопия: в день; посев: до нескольких недель | Материал с активного края очага |
| Местная терапия | Нанесение препаратов по схеме врача | От недель до нескольких недель | Контроль техники нанесения, приверженность |
| Системная терапия | По показаниям, с мониторингом безопасности | Курсовое лечение по плану врача | Оценка взаимодействий и противопоказаний |
| Уход и профилактика | Сушка меж пальцев, дезобработка обуви | На постоянной основе | Снижение риска рецидива |
Если требуется лабораторное подтверждение, уместно рассмотреть анализ на грибок ногтей; итоговый план формируется на очном приёме. Имеются противопоказания. Нужна консультация специалиста.
Совет эксперта: как повысить эффективность лечения?
Приверженность — ключ к успеху: наносить средства на чистую и сухую кожу ежедневно, продолжать курс ещё некоторое время после исчезновения симптомов, чтобы снизить риск рецидива. Важно обрабатывать активный край очага, соблюдать время экспозиции и не пропускать дни; раз в 1–2 недели оценивайте динамику с фотофиксацией, чтобы вовремя скорректировать план.
- Снижение влаги: тщательно высушивайте межпальцевые промежутки, меняйте носки 1–2 раза в день при потливости.
- Гигиена среды: чередуйте пары обуви, проводите плановую дезобработку стелек и внутренней поверхности.
- Контроль факторов: уменьшайте трение в узкой обуви, своевременно обрабатывайте гиперкератоз, берегите кожу от микротравм.
Практический приём: повторная оценка через 2–4 недели позволяет понять, достаточно ли местной терапии или пора обсуждать добавление системного подхода; не меняйте препараты без очной консультации.
Взгляд с другой стороны: мнение врачей разных специализаций
Дерматолог делает акцент на верификации диагноза и выборе антимикотика с учётом сопутствующих состояний, чтобы сбалансировать эффективность и безопасность. Подолог фокусируется на уходе за кожным барьером: снимает избыточный роговой слой, учит домашнему уходу и помогает уменьшить трение и влажность.
- Хирург стопы: подключается при гнойно-воспалительных осложнениях, глубоких трещинах, абсцессах или угрозе флегмоны; цель — быстрое дренирование и профилактика распространения инфекции.
- Эндокринолог/ангиолог: важны при диабете и сосудистых нарушениях; помогают улучшить заживление трещин и снизить риск целлюлита, корректируя фоновые факторы.
- Роль пациента: соблюдение гигиены обуви и регулярность нанесения — тот самый «общий знаменатель» успешной междисциплинарной тактики.
Когда нужна маршрутизация
При распространённых очагах, частых рецидивах и вовлечении ногтей — к дерматологу; при выраженных трещинах и боли — к подологу; при признаках гнойного процесса — к хирургу стопы. Телемедицина полезна для ориентировочной оценки, персональные решения принимаются очно.

Как менялись рекомендации по лечению за последние 15 лет?
Тренды последних лет — ранняя лабораторная верификация, акцент на наружную терапию при ограниченных формах и более точечное назначение системных средств при факторах тяжести. Широкое внедрение ухода за кожным барьером, дезобработки обуви и контроля потливости стало стандартом профилактики рецидивов, а повторное тестирование при сомнениях — привычной практикой.
- Диагностика: от «клиника-ориентированного» подхода к обязательному подтверждению и повторному тесту при высокой вероятности и первично отрицательном результате.
- Терапия: от универсальных схем к стратификации — местно при локальных очагах, комбинированно при диффузных и рецидивирующих формах.
- Безопасность: системные препараты назначают адресно, с учётом взаимодействий и фона; выросла роль просвещения по бытовой гигиене и уходу за обувью.
Практический итог
Современная тактика — «подтверди → стратифицируй → лечи → предупреждай рецидив»: верификация, выбор пути (местный/системный/комбинированный), контроль техники применения и обязательная профилактика в быту.

Мини-кейсы: типичные истории пациентов
Кейс 1: офисный сотрудник с длительным зудом и «сухостью» свода стопы. Осмотр выявил муковидное шелушение по краю «мокасина», меж пальцами — белёсая мацерация. После подтверждения диагноза начата наружная терапия, обучение уходу, дезобработка обуви. Через 4 недели — уменьшение зуда, сглаживание шелушения; курс продлён для профилактики рецидива.
Кейс 2: бегун-любитель, часто тренируется в одних кроссовках. Жалобы на трещины между 4–5 пальцами, жжение после пробежек. Коррекция обувного режима, сушка межпальцевых промежутков, адресная наружная терапия, обработка стелек. Через 3 недели — заживление трещин, рекомендация чередовать пары обуви и носки.
Кейс 3: пациент с диабетом 2 типа, болезненность и неприятный запах, размягчение кожи. Подозрение на смешанную инфекцию, очный осмотр и лабораторная верификация, начата поэтапная тактика с контролем кожного барьера. Даны чёткие правила домашнего ухода и мониторинг трещин; подчеркнута необходимость раннего обращения при ухудшении.
Разбор типичных ошибок
Частые промахи: использование агрессивных ванночек, общих полотенец, «маскировка» мацерации косметикой, преждевременная отмена терапии при первом улучшении. Исправление этих ошибок снижает риск рецидива и осложнений.

FAQ: самые частые вопросы пациентов
- Это точно грибок или может быть просто сухость кожи?
- Без осмотра и лабораторного подтверждения отличить сложно. Для точности применяют соскоб и микроскопию; решение о лечении принимает врач на очном приёме.
- Можно ли вылечиться только кремом, без таблеток?
- При ограниченных очагах наружная терапия обычно достаточна. Системные средства рассматривают при распространённости, рецидивах или вовлечении ногтей.
- Сколько времени занимает лечение микоза стоп?
- Срок зависит от площади и глубины поражения, приверженности и факторов риска. В среднем требуется курс с продолжением после клинического улучшения для снижения риска возврата.
- Нужно ли лечить обувь и домашние коврики?
- Да, дезобработка и проветривание обуви, регулярная стирка и сушка текстиля уменьшают риск повторного заражения и передачи в семье.
- Опасно ли пользоваться стероидными кремами при зуде?
- Сильные стероиды на мацерированную кожу без подтверждения диагноза могут «смазать» картину и ухудшить течение. Подбор средств делает врач.
- Когда нужно срочно обращаться за помощью?
- Если растёт покраснение и отёк, появляется гной, усиливается боль или поднимается температура — требуется неотложная оценка; при экстренности звоните 103/112.
- Нужны ли анализы перед началом лечения?
- Лабораторное подтверждение повышает точность диагноза и помогает выбрать тактику. Запись на анализ на грибок ногтей уместна при подозрении на вовлечение ногтей.
Микоз стоп хорошо поддаётся контролю при раннем обращении и подтверждении диагноза: важны гигиена, сухость меж пальцев, обработка обуви и последовательное выполнение плана лечения. До визита полезно вести короткие заметки о симптомах и триггерах (влажность, обувь), а также подготовить список препаратов и хронических состояний для обсуждения. При стойком зуде, трещинах или рецидивах очно обращаются к дерматологу и/или подологу; при признаках гнойного воспаления — к хирургу стопы. Телемедицина даёт общие ориентиры, но персональные решения принимает врач на очной консультации.
При необходимости лабораторного подтверждения можно заранее записаться на анализ на грибок ногтей. Имеются противопоказания. Нужна консультация специалиста.