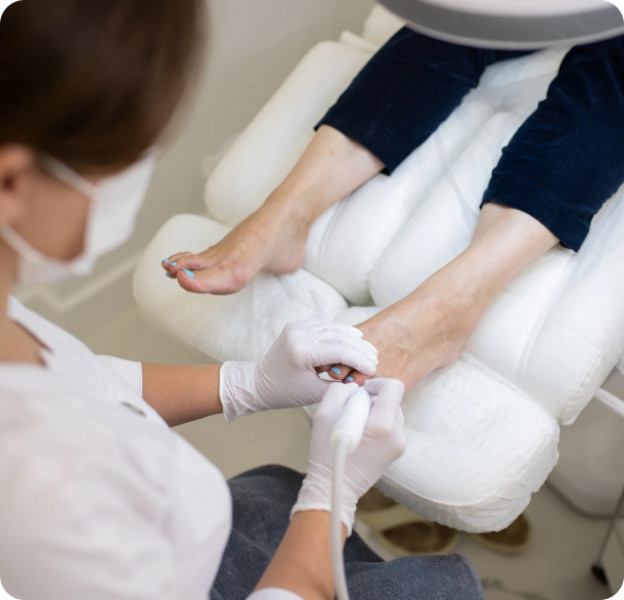
Что такое эпидермофития стоп и кто ею чаще болеет?
Эпидермофития стоп — это поверхностная грибковая инфекция кожи стоп, иногда вовлекает ногти; чаще проявляется между пальцами, по типу «мокасин» на подошве или пузырьками на своде стопы. Инфекция любит тепло и влажность, поэтому риски выше при тесной закрытой обуви, потливости, посещении бассейнов, а также у взрослых, спортсменов и людей с диабетом.
Ключевые факторы: длительная влажность в межпальцевых промежутках, окклюзионная обувь, микротравмы кожи, повторные контакты с влажными поверхностями и общими душевыми. Мужчины и люди, носящие невентилируемую обувь, сталкиваются с этим заболеванием чаще; диабет и гипергидроз дополнительно повышают вероятность.
Три клинические формы признаны в руководствах: межпальцевая, гиперкератотическая («мокасин») и везикулёзная; зуд — самый частый симптом, трещины и мацерация нередко приводят к боли и присоединению бактерий.
Термины и контекст
- Окклюзионная обувь
- Плотная, маловентилируемая обувь, создающая тёплую влажную среду для грибов.
- Мокасин-тип
- Диффузные чешуйчатые бляшки на подошвах и боковых поверхностях стоп, течение хроническое, зуд бывает не всегда.
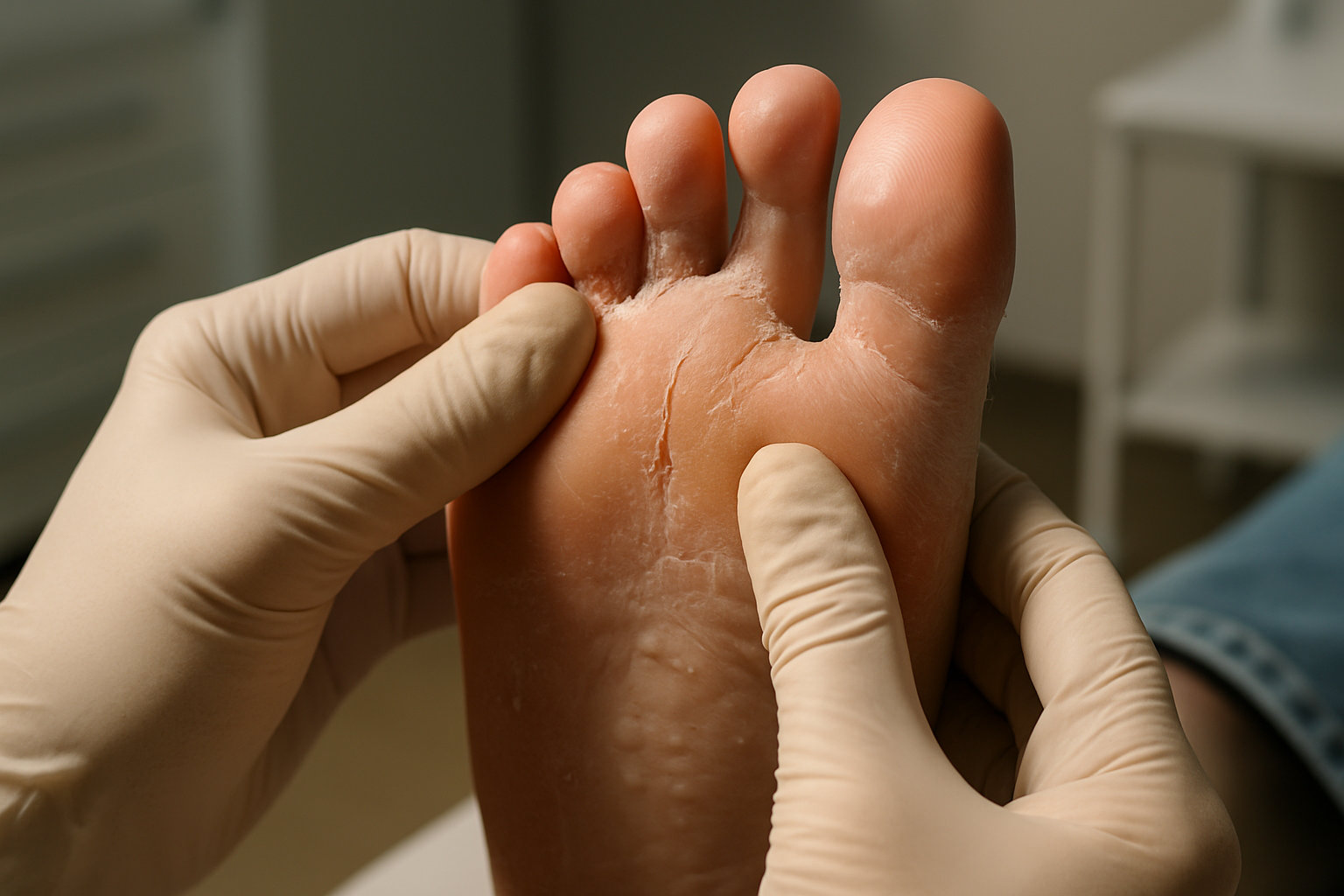
Какие первые признаки грибковой инфекции замечает подолог?
Ранние признаки включают зуд, шелушение и мацерацию в межпальцевых промежутках, чаще между 4‑м и 5‑м пальцами; кожа может белеть и становиться «мокрой», появляются болезненные трещины по периферии очага. На подошве подолог видит «муковидное» шелушение по краю стопы, сухие бляшки по типу «мокасина» или мелкие пузырьки на своде стопы при везикулёзной форме.
Нередко отмечаются слабый запах, эрозии и корки при присоединении бактерий, что называют дерматофитоз-комплексом. При осмотре подолог обращает внимание на микротрещины, болезненность при давлении, и возможное вовлечение ногтей: помутнение, крошение края, подногтевой гиперкератоз как ранние маркеры онихомикоза.
Межпальцевая форма — наиболее типичная презентация, а зуд остаётся ведущим симптомом на старте заболевания.
Для уточнения диагноза на приёме может обсуждаться микроскопия с KOH и соскоб для посева; микроскопия чувствительнее, а культура специфичнее, методы дополняют друг друга. При подозрении на вовлечение ногтей уместна дерматоскопия ногтей для визуальной оценки атипичных признаков.

Что делать, если появилась трещина или зуд между пальцами?
Первые шаги дома направлены на сухость и защиту кожи: аккуратно промыть и тщательно высушить межпальцевые промежутки, менять носки ежедневно, по возможности выбрать менее плотную, дышащую обувь. При сохраняющихся симптомах запланировать визит к специалисту и выполнить анализ на грибок ногтей, если есть признаки вовлечения ногтей.
Что можно:
- Содержать стопы сухими, использовать отдельное полотенце, менять носки при намокании.
- Проветривать обувь, по возможности чередовать пары, применять обработки для обуви при рецидивах.
- Записаться на осмотр к подологу или дерматологу для подтверждения диагноза и подбора терапии.
Чего не делать:
- Не срезать самостоятельно кожу и не вскрывать пузырьки — повышается риск инфекции.
- Не использовать агрессивные химические растворы и концентрированные антисептики на повреждённой коже.
- Не ходить босиком в душевых и бассейнах, чтобы не усугублять и не распространять инфекцию.
- Не откладывать визит при боли, гное, быстро растущем отёке — это может быть осложнение.
Если зуд или трещины не проходят, врач может рекомендовать лабораторное подтверждение: микроскопию KOH (чувствительность ≈73%, 95% ДИ 66,3–79,5; УДД: наблюдательные данные) и/или посев (специфичность ≈77,7%; УДД: наблюдательные данные) — методы применяются совместно. При присоединении бактериального компонента требуется очная оценка осложнений и коррекция тактики.
Красные флаги: когда не ждать и обращаться к врачу сразу?
Срочность важна, если признаки локальной грибковой инфекции быстро меняются или присоединяются системные симптомы. Это может указывать на бактериальные осложнения, целлюлит, вовлечение лимфатической системы, риск для людей с диабетом, иммунодефицитом. Ниже — ситуации, когда нужна немедленная очная помощь и вызов экстренных служб при ухудшении состояния.
- Быстро растущий отёк стопы, усиливающаяся боль, покраснение с горячей кожей, лихорадка — подозрение на целлюлит, лимфангит — звоните 103/112.
- Гной, резкая болезненность, зловонное отделяемое, полосы по ходу сосудов — риск распространения инфекции — 103/112.
- Язвенные дефекты, потемнение кожи, снижение чувствительности у людей с диабетом — высокая угроза осложнений — 103/112 при ухудшении.
- Признаки аллергической реакции с нарастающей отёчностью губ или языка, затруднённым дыханием — 103/112.
При сочетании зуда и трещин с нарастающим отёком и болью вероятность бактериального осложнения возрастает; промедление увеличивает риск госпитализации.
Как проходит диагностика у подолога?
Кабинетный осмотр начинается с уточнения жалоб и факторов риска: влажная обувь, бассейны, микротравмы, сопутствующие заболевания, предыдущее лечение. Далее проводится визуальная оценка межпальцевых складок, свода и подошв, проверка «мокасин»-паттерна, поиск трещин, мацерации, пузырьков, признаков вторичной бактериальной инфекции.
Подолог оценивает ногти: помутнение, крошение, подногтевой гиперкератоз, латеральные очаги как маркеры вовлечения ногтевой пластины, прицельно осматривает границы очага и состояние кожи вокруг. Для уточнения часто берётся соскоб чешуек для микроскопии KOH на месте или направляется материал в лабораторию; при сомнениях — маршрутизация к дерматологу для расширенной верификации.
Инструментально могут применяться дерматоскопические признаки поражения кожи и ногтей, что помогает отличать микоз от псориаза, экземы, бактериальных эрозий; при клинических красных флагах — направление на очный осмотр дерматологом в краткие сроки. При подозрении на смешанную инфекцию приоритет — исключить целлюлит до начала местной терапии.
Если есть признаки ногтевого процесса, уместно лабораторное подтверждение; дополнительным шагом может быть анализ на грибок ногтей для определения возбудителя перед выбором тактики у профильного врача.

Что означает точность диагностических тестов у дерматолога?
Точность тестов описывают через чувствительность, специфичность, предиктивные значения, которые зависят от распространённости микоза в популяции и качества забора материала. Микроскопия KOH выявляет элементы гриба быстро у постели пациента: чувствительность около 60–80%, специфичность умеренная; культура растёт дольше, но повышает специфичность и даёт видовую идентификацию.
| Метод | Чувствительность | Специфичность | Ресурсы | Время | Кому подходит | Источник |
|---|---|---|---|---|---|---|
| KOH-микроскопия | ≈60–80% [n] | умеренная [n] | кабинет, минимальное оснащение | минуты | быстрый скрининг при типичных очагах | |
| Культура | ниже KOH [n] | выше KOH [n] | лаборатория, питательные среды | недели | неясные случаи, неэффективность терапии | |
| ПЦР | высокая [n] | высокая [n] | молекулярная лаборатория | часы–дни | быстрая верификация, спорные случаи |
На практике методы комбинируют: KOH даёт быстрый ответ, культура подтверждает вид гриба и устойчивые формы, ПЦР ускоряет подтверждение при атипии; итог оценивают в совокупности с клиникой, чтобы снизить риск ложноотрицательных и ложноположительных результатов. При вовлечении ногтей и хроническом течении лабораторная верификация повышает точность выбора терапии и прогнозирования рецидивов.
Как подолог подбирает схему лечения для кожи и ногтей?
Тактика зависит от формы поражения кожи, вовлечения ногтей и факторов риска: потливость, тесная обувь, диабет, работа в «влажных» условиях. Сначала устраняют провоцирующие условия: сушат межпальцевые промежутки, рекомендуют смену носков, проветривание обуви, обработку пар обуви и стелек, коррекцию ухода за кожей.
При сквамозной и межпальцевой форме подолог проводит деликатную обработку очагов, убирает гиперкератоз, трещинные «края», снижает мацерацию; при пузырьках исключает травмирование и вторичную инфекцию. Если видит признаки онихомикоза — утолщение, крошение, подногтевой гиперкератоз — обсуждает лабораторное подтверждение и совместную тактику с дерматологом; аппаратные методики используют для уменьшения толщины поражённого ногтя и улучшения проникновения средств.
Базовые принципы — локальная противогрибковая терапия при кожной форме, адресная гигиена, контроль влажности; при тяжёлом течении или ногтевом процессе — маршрутизация к дерматологу для решения о системном лечении. Дополнительно может быть предложен аппаратный медицинский педикюр для безопасного уменьшения гиперкератоза и подготовки очага к терапии.

Какие препараты может назначить дерматолог при эпидермофитии стоп?
Выбор лекарств зависит от глубины и распространённости процесса, вовлечения ногтей и сопутствующих состояний. Для кожи часто используют местные антимикотики из классов алиламинов и азолов: тербинафин, нафтифин, клотримазол, кетоконазол, а также комбинированные формы при выраженном воспалении — по клиническим показаниям. Комбинации с кератолитиками применяют при гиперкератозе для улучшения проникновения действующих веществ — по назначению врача.
При подозрении на онихомикоз или рецидивирующее течение обсуждают системные препараты: тербинафин, итраконазол, реже флуконазол; решение принимают после очной оценки, с учётом противопоказаний и лекарственных взаимодействий. В сложных случаях добавляют лабораторную верификацию возбудителя и рассматривают аппаратные методы подготовки ногтей, а также контрольные визиты для оценки клинического ответа. Для ногтевого процесса может быть рекомендовано лечение грибка ногтей с сочетанием местных и системных подходов, поэтапно и под наблюдением.
Системная терапия обычно рассматривается при поражении ногтей, обширности очагов или неэффективности местного лечения; конкретные препараты назначаются врачом после осмотра и анализа факторов риска.
Когда хирург стопы предлагает удаление пораженного ногтя?
Хирургические опции рассматривают при выраженном разрушении ногтевой пластины, боли, вторичном воспалении ложа, присоединении бактериальной инфекции, а также при неэффективности консервативной терапии и рецидивах. Часто это локальная процедура с последующей обработкой ложа ногтя противогрибковыми средствами и защитой от травмы до отрастания.
Удаление может быть частичным при ограниченном поражении или тотальным при тотальном онихомикозе с выраженной деформацией и болезненностью; выбор определяют объём очага, боль, риск осложнений, профессиональная нагрузка. После вмешательства важно поддерживать сухость, корректировать обувь, учитывать сопутствующие факторы, чтобы снизить риск рецидива; обсуждается восстановительная подология и протезирование ногтя при потребности в косметической коррекции. При необходимости для подготовки и ухода используют услуги по восстановлению ногтевой пластины, по согласованию со специалистом.

Что можно сделать дома безопасно при эпидермофитии?
Домашние меры помогают снизить влажность и трение, что ограничивает рост грибов и облегчает симптомы до очного осмотра. Ежедневно мойте стопы тёплой водой с мягким мылом, тщательно высушивайте пространство между пальцами, меняйте носки при намокании. Обувь по возможности чередуйте, проветривайте, используйте стельки из материалов, отводящих влагу; при частых рецидивах уместна периодическая обработка внутренних поверхностей обуви.
Что можно дома:
- Содержать межпальцевые промежутки сухими, применять отдельное полотенце для стоп.
- Чередовать пары обуви, просушивать и проветривать их в течение суток между ноской.
- Стирать носки при высоких температурах, при рецидивах дезинфицировать обувь по согласованной схеме.
Чего не делать дома:
- Не вскрывать пузырьки и не срезать мацерированную кожу — это повышает риск бактериальной инфекции.
- Не применять агрессивные растворы на повреждённой коже, включая концентрированные кислоты и щёлочи.
- Не ходить босиком в душевых и бассейнах, чтобы не распространять инфекцию и не заражать повторно.
- Не откладывать очный осмотр при боли, гное, быстро растущем отёке или лихорадке — возможны осложнения.
Если есть подозрение на вовлечение ногтей, полезно запланировать лабораторное подтверждение и очную консультацию; домашние меры не заменяют диагностику и назначение терапии. Для оценки ногтевых изменений и уточнения возбудителя может быть полезен анализ на грибок ногтей как часть подготовки к визиту.

Чего делать не стоит дома при грибковой инфекции стоп?
Избегайте действий, которые травмируют кожу, удерживают влагу или маскируют картину для врача. Самостоятельное вскрытие пузырьков, срезание размокшей кожи и грубый пилинг создают входные ворота для бактерий и усиливают воспаление. Избыточная окклюзия повязками и нанесение жирных средств в межпальцевые промежутки поддерживают мацерацию и замедляют заживление.
- Не использовать концентрированные антисептики или «прижигающие» растворы на трещинах и эрозиях — риск химического ожога.
- Не делиться полотенцами, педикюрными инструментами, обувью — высока передача грибов контактным путём.
- Не прерывать начатую терапию самостоятельно при первых улучшениях — это повышает риск рецидива.
При появлении боли, гнойного отделяемого, лихорадки, быстрого распространения покраснения требуется очная оценка для исключения целлюлита и других осложнений; затягивание с визитом повышает риск госпитализации. Для гигиены обуви и снижения реинфекции можно рассмотреть сервис по обработке обуви от грибка как часть профилактики.

Какие осложнения возможны без лечения?
Без терапии грибок кожи часто хронизируется, распространяется на подошву по типу «мокасина» и на ногти, вызывая утолщение, крошение, подногтевой гиперкератоз и деформацию обувного контакта. Мацерация и трещины становятся входом для бактерий, повышая риск целлюлита, лимфангита и болезненности при ходьбе; у людей с диабетом и нарушением кровотока осложнения протекают тяжелее.
- Переход на кисти (tinea manuum) при автоконтаминации и формирование «двусторонних» очагов.
- Рецидивы на фоне непросушенной обуви, гипергидроза, травм кожи и несоблюдения гигиены.
- Распространение на ногти с длительным лечением и снижением качества жизни, дискомфортом при нагрузке.
- Бактериальные осложнения, требующие очной оценки и, при ухудшении, экстренной помощи.
Раннее подтверждение диагноза и целенаправленная терапия снижают риск хронического течения и осложнений; при подозрении на ногтевой процесс полезен лабораторный этап перед выбором тактики. Для случаев с ногтевым вовлечением уместно обсудить лечение грибка ногтей как комплексную стратегию контроля заболевания.

Как снизить риск рецидива у людей из группы риска?
Профилактика рецидивов строится на контроле влажности, снижении трения и регулярной обработке обуви, что уменьшает возможность повторного заражения. Людям с диабетом, гипергидрозом, в тесной закрытой обуви и посетителям бассейнов важны ежедневная гигиена, тщательное высушивание межпальцевых промежутков и чередование пар обуви с полным просушиванием.
- Ежедневно мыть и полностью высушивать стопы, особенно между пальцами; использовать отдельное полотенце.
- Носить носки, отводящие влагу, менять при намокании; выбирать вентиляцию обуви, чередовать пары.
- Периодически дезинфицировать внутренние поверхности обуви; не ходить босиком в душевых и бассейнах.
При частых рецидивах полезны контрольные осмотры и обсуждение ухода за кожей и ногтями; при изменениях ногтей уместен этап подтверждения возбудителя перед тактикой лечения. Для снижения повторного заражения можно использовать сервис по обработке обуви от грибка как часть комплексной профилактики.

Стоимость/время/ресурсы: на что ориентироваться?
Оценивать путь удобнее по этапам: первичная оценка, лабораторное подтверждение при необходимости, уход и профилактика; длительность зависит от формы и вовлечения ногтей. Ниже — ориентиры по времени и ресурсам, собранные в краткой таблице; конкретные цифры услуг стоит уточнять на podologiya.clinic в разделе соответствующих сервисов.
| Этап | Что включает | Время | Ресурсы | Ориентир |
|---|---|---|---|---|
| Первичный осмотр | Клинико-подологическая оценка очагов, ногтей | 20–40 минут | Кабинет подолога/дерматолога | Запись по расписанию |
| Лабораторное подтверждение | Соскоб, микроскопия/культура/ПЦР при показаниях | Минуты–недели | Лаборатория | анализ на грибок ногтей |
| Аппаратная обработка | Снятие гиперкератоза, уменьшение толщины ногтя | 30–60 минут | Подологический кабинет | аппаратный педикюр |
| Гигиена обуви | Дезинфекция, просушка, чередование пар | Регулярно | Домашний уход/сервис | обработка обуви |
Выбор конкретных исследований и процедур определяет врач после осмотра; временные рамки зависят от клинической формы и необходимости подтверждения возбудителя. Уточнить доступные слоты и состав услуг можно на podologiya.clinic в соответствующих разделах сервиса.

Совет эксперта: что чаще всего мешает лечению?
Три препятствия встречаются чаще других: преждевременная отмена терапии при первых улучшениях, пропуск обработки обуви и носков, а также сохранение «влажных» триггеров — тесная обувь, длительное ношение без просушки. Важно помнить, что микоз любит тепло и влагу; без изменения привычек даже эффективные схемы дают кратковременный эффект.
- Завершать курс по плану врача, а не «по симптомам», чтобы снизить риск рецидива и хронизации.
- Регулярно дезинфицировать обувь, стирать носки при высоких температурах, не делиться полотенцами и инструментами.
- Следить за состоянием кожи и ногтей, при изменениях планировать очную оценку и лабораторное подтверждение при необходимости.
Даже небольшая трещина в условиях высокой влажности становится «входными воротами» для бактерий; контроль влажности и гигиена обуви — половина успеха в профилактике рецидивов.
Взгляд с другой стороны: чем отличаются подходы подолога и дерматолога?
Подходы дополняют друг друга: подолог фокусируется на уходе за кожей и ногтями стоп, снижении нагрузки и влажности, а дерматолог — на подтверждении диагноза и выборе лекарственной терапии. В кабинете подолога приоритет — безопасная обработка очагов: удаление избыточного рогового слоя, бережная работа с трещинами, подготовка ногтей к лечению, рекомендации по обуви и уходу.
| Критерий | Подолог | Дерматолог |
|---|---|---|
| Цель визита | Уход, разгрузка, профилактика рецидивов | Диагноз, тактика медикаментозного лечения |
| Инструменты | Аппаратная обработка, повязки, протокол гигиены | Клинический осмотр, лабораторное подтверждение |
| Когда ключевой | Гиперкератоз, трещины, подготовка ногтя | Обширные очаги, ногтевое вовлечение, рецидивы |
| Маршрутизация | Направляет к дерматологу при атипии/ухудшении | Назначает терапию, при осложнениях — к хирургу |
Компромисс: лучший результат достигается при связке «подолог + дерматолог», где уход снижает нагрузку на очаги, а терапия адресует причину.
При длительных изменениях ногтей уместна визуальная оценка и лабораторное подтверждение, после чего план составляется совместно. Для подготовки ногтей и уменьшения толщины пластины может помочь аппаратный медицинский педикюр как часть комбинированного подхода.

Как менялись рекомендации по лечению эпидермофитии за 10-15 лет?
Тенденции сместились к доказательному подтверждению диагноза, персонифицированному выбору средств и комбинированным стратегиям при ногтевом вовлечении. Системные антимикотики рассматриваются по показаниям, а роль местных препаратов остаётся ведущей при кожной форме; возрастает внимание к контролю влажности и обработке обуви для профилактики рецидивов.
- Укрепление роли лабораторного этапа перед системной терапией, особенно при онихомикозе.
- Комбинация ухода и терапии: аппаратная подготовка ногтя, затем лекарственные средства.
- Фокус на приверженности: объяснение длительности курса и гигиены как части лечения.
Появились ускоренные методы подтверждения возбудителя и более чёткие правила маршрутизации при осложнениях. Для уточнения диагноза при ногтевом вовлечении практичен этап анализа на грибок ногтей, чтобы выбрать безопасную тактику вместе со специалистом.

Мини-кейсы: типовые ситуации из практики «Подологии»
Кейс 1: спортсмен с зудом и мацерацией между 4–5 пальцами, рецидивы после бассейна. Проведена мягкая обработка очага, обучение «сухим промежуткам», чередование обуви, далее — подтверждение диагноза и подбор местной терапии. Результат — купирование симптомов и снижение частоты обострений.
Кейс 2: офисная работа и тесная обувь, «мокасин»-тип с сухим шелушением и начальным вовлечением ногтя. Выполнена аппаратная редукция гиперкератоза, подготовка ногтя, обсуждение лабораторного этапа и тактики у дерматолога. Результат — улучшение комфорта ходьбы и снижение толщины пластины.
Кейс 3: диабет и трещины в межпальцевых промежутках. Акцент на щадящую обработку, защиту кожи и контроль влажности; при признаках вторичной инфекции — ускоренная маршрутизация к профильному врачу. Результат — профилактика осложнений и стабилизация кожи.
Что помогло в каждом кейсе
- Сухие межпальцевые промежутки и проветривание обуви.
- Аппаратная подготовка очагов перед терапией.
- Лабораторное подтверждение и совместный план со специалистом.
FAQ: самые частые вопросы пациентов
Краткие ответы помогают сориентироваться до визита и понять следующий шаг. Ниже — частые вопросы про диагноз, анализы, лечение и профилактику; индивидуальные решения принимает врач на очном осмотре. Сомнения по длительным изменениям ногтей лучше обсудить со специалистом после визуальной оценки и подтверждения возбудителя.
- Как понять, что это грибок, а не сухость кожи?
- Для микоза типичны зуд, мацерация между пальцами, «муковидное» шелушение по краю стопы; при сомнениях полезен соскоб и микроскопия или ПЦР по назначению врача.
- Нужны ли анализы до начала лечения?
- При кожной форме анализы иногда не требуются; при ногтевом процессе, рецидивах или атипии уместно лабораторное подтверждение перед выбором тактики.
- Сколько длится лечение кожи и ногтей?
- Кожная форма обычно отвечает быстрее; вовлечение ногтей требует более длительного курса и контрольных визитов для оценки динамики.
- Можно ли лечиться только дома?
- Домашные меры важны, но не заменяют осмотр; при сохранении симптомов, боли или изменениях ногтей нужен очный приём и уточнение диагноза.
- Как снизить риск рецидива после курса?
- Контроль влажности, чередование и просушка обуви, стирка носков на высоких температурах и периодическая обработка обуви снижают повторные эпизоды.
- К кому идти первым — к подологу или дерматологу?
- При типичных признаках старт возможен у подолога; при обширности очагов, ногтевом вовлечении и рецидивах — к дерматологу для назначения терапии.
Если есть подозрение на вовлечение ногтей, можно заранее выполнить анализ на грибок ногтей, чтобы ускорить выбор тактики на очной консультации.

Как записаться в клинику «Подология» (Москва)?
Простой маршрут: выбрать удобное время, подготовить список симптомов и ранее использованных средств, взять сменные носки. Запись возможна онлайн через форму обращения на сайте клиники, по телефону регистратуры или через мессенджер/чат, если доступен; администратор уточнит время, услуги и подготовку.
- Выберите специалиста: подолог при кожной форме и уходе; дерматолог при рецидивах, обширности или вовлечении ногтей.
- Сфотографируйте очаги при хорошем освещении, если удобно, и возьмите предыдущие результаты анализов на приём.
- При планировании процедур ухода можно рассмотреть аппаратный медицинский педикюр как часть подготовки к терапии.
Что сказать администратору при записи
- Сколько времени есть зуд/шелушение, есть ли трещины или боль при ходьбе.
- Есть ли изменения ногтей: утолщение, крошение, изменение цвета.
- Какие средства уже применялись и как долго.
При появлении сильной боли, гноя, быстро растущего покраснения или лихорадки требуется очная оценка в ближайшее время; при ухудшении состояния вызываются экстренные службы 103 или 112.
Главное при эпидермофитии стоп — подтвердить диагноз, убрать влажность и травматизацию кожи, а лечение согласовать со специалистом очно. До визита уместно вести короткие заметки о симптомах и подготовить перечень уже использованных средств — это ускорит выбор тактики. При типичных кожных проявлениях можно обращаться к подологу, при рецидивах, ногтевом вовлечении и атипии — к дерматологу; при боли, гное, быстро растущем отёке или лихорадке требуется неотложная очная оценка. Материал даёт общие ориентиры, персональные решения принимает врач на очной консультации.
При подозрении на вовлечение ногтей можно заранее выполнить анализ на грибок ногтей, чтобы обсудить безопасный план на приёме. Имеются противопоказания. Нужна консультация специалиста.