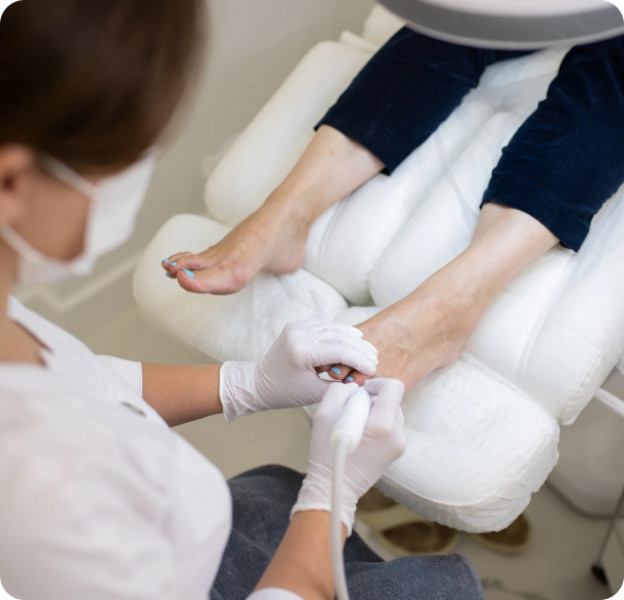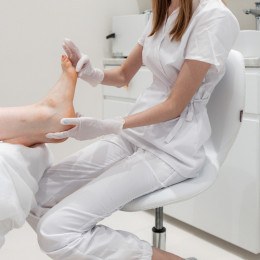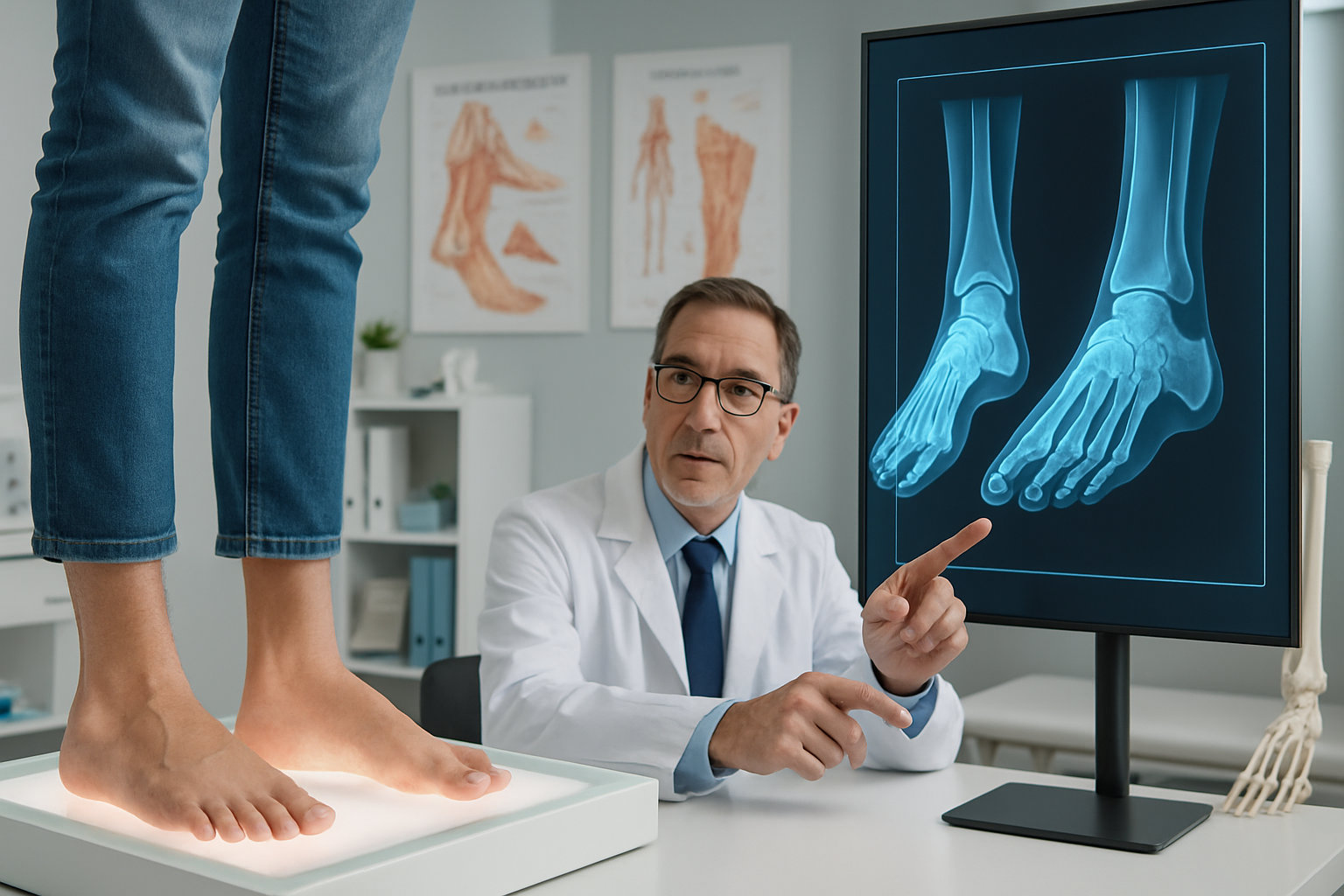
Что такое дисплазия суставов стопы у взрослых и детей?
Дисплазия — это врождённая или ранняя возрастная неполноценность тканей сустава, из‑за которой поверхность костей и связки формируются иначе, чем обычно, что повышает риск перегрузок, нестабильности и боли при ходьбе. У детей чаще проявляется нарушением оси и походки, у взрослых — хронической болью, утомляемостью стоп и прогрессирующими деформациями, особенно при нагрузке и неудобной обуви.
Ранняя коррекция снижает риск артроза и воспаления мягких тканей, а подходы отличаются по возрасту: у детей в приоритете наблюдение и ортезирование, у взрослых — биомеханическая коррекция шага и адресная разгрузка, при выраженной нестабильности обсуждаются хирургические методы вместе со специалистом по стопе после очного осмотра.
Почему важно не откладывать оценку походки
Неправильное распределение нагрузки при дисплазии усиливает микротравмы хряща и связок, что ускоряет появление боли и ограничений при активности; ранняя маршрутизация к профильному специалисту помогает адаптировать обувь и стельки, а также снизить риск хронических изменений.
«Мягкие формы дисплазии могут долго не замечаться и проявляться только при активностях с высокой нагрузкой; выявление и коррекция биомеханики снижают риск последующего артроза».

Какие первые признаки должны насторожить и к какому врачу идти?
Тревожные ранние признаки: повторяющаяся боль в переднем отделе стопы или пятке после обычной ходьбы, чувство «расползания» или нестабильности в суставах, хруст при движении, быстрая утомляемость и мозоли в нетипичных местах; у детей — косолапость походки, неравномерный износ обуви, нежелание бегать.
Первичный специалист — подолог для оценки кожи, ногтей, мозолей и биомеханики шага; при подозрении на глубокие суставные изменения направляет к травматологу‑ортопеду или хирургу стопы; при кожных и ногтевых сопутствующих проблемах — к дерматологу. Такой маршрут ускоряет диагностику и выбор безопасной тактики.
Для углублённой визуальной оценки состояния кожи и точки перегрузки полезна дерматоскопия ногтей и кожи стоп, а подбор индивидуальной разгрузки выполняют через стельки и ортозы; у детей обсуждают индивидуальные стельки.
Подологи — «go‑to» специалисты для первичной оценки боли в стопе и коррекции перегрузок; при признаках структурной нестабильности важно вовремя подключить ортопеда/хирурга стопы.

Что делать при внезапной боли или отеке стопы?
Если боль или отёк возникли резко, прекратите нагрузку, зафиксируйте стопу в удобном положении, приподнимите конечность выше уровня сердца и приложите холод через ткань на 10–15 минут, избегая прямого льда на кожу; снимите тесную обувь и украшения, контролируйте усиление симптомов в ближайшие часы.
- Когда срочно: внезапный односторонний выраженный отёк с покраснением/жаром, невозможность опоры, деформация или сильная боль после травмы, одышка или боль в груди на фоне отёка — звоните 103 или 112.
- Если симптомы сохраняются несколько дней или усиливаются, необходим очный осмотр у подолога или травматолога‑ортопеда для исключения перелома, инфекции или тромбоза вен нижних конечностей.
После купирования остроты планируйте визит для анализа факторов перегрузки и подбора разгрузки: начните с консультации подолога с последующей маршрутизацией к ортопеду при необходимости; важна оценка обуви, походки и точек давления при ходьбе.
Чего не делать при резком отёке
Не пытайтесь «разносить» обувь через боль, не массируйте выраженно отёчную и горячую область, не прокалывайте пузыри/мозоли и не принимайте обезболивающие по чужим рекомендациям без очной оценки — это может скрыть важные симптомы и отсрочить диагностику.

Красные флаги: когда вызывать 103 или 112?
Срочно обращайтесь за экстренной помощью при резком одностороннем отёке и покраснении стопы с жаром кожи, деформации после травмы, невозможности наступить на ногу, внезапной сильной боли с онемением или похолоданием пальцев. Эти признаки могут указывать на перелом, инфекцию, острую ишемию или тромбоз глубоких вен.
- Выраженная деформация или «хруст» в момент травмы, невозможность сделать шаг — звоните 103 или 112.
- Быстро нарастающий отёк с покраснением и лихорадкой, усиление боли ночью — звоните 103 или 112.
- Ощущение «прострела» в голени/стопе с внезапной одышкой или болью в груди — звоните 103 или 112.
- Резкая бледность, похолодание стопы, снижение чувствительности или посинение пальцев — звоните 103 или 112.
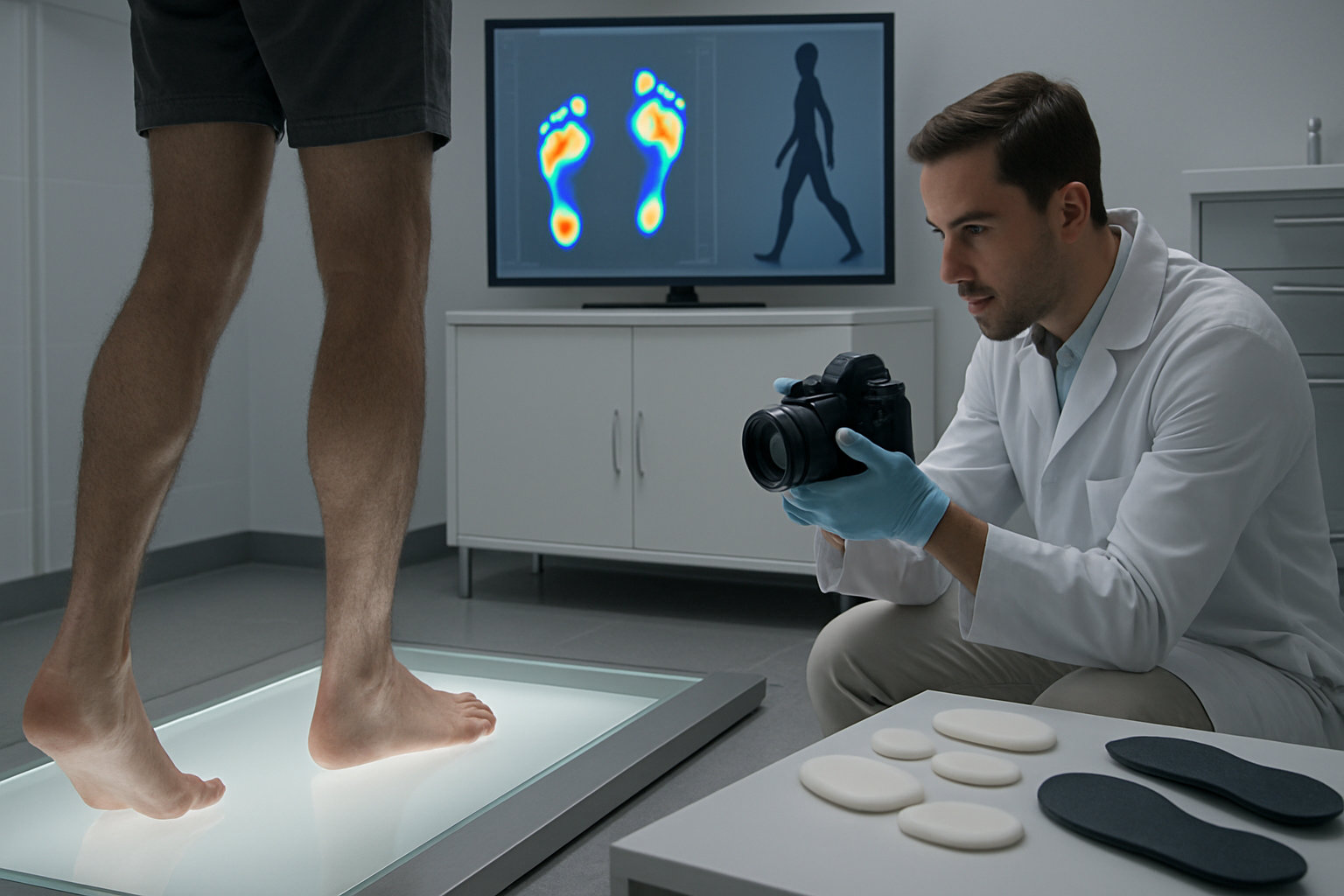
Как проходит диагностика у подолога?
Первичный приём включает опрос о симптомах и нагрузках, осмотр кожи и ногтей, оценку походки и распределения давления; подолог определяет зоны перегрузки, мозоли, трещины, изменения ногтевой пластины. Проводится функциональное тестирование суставов и связок стопы, проверяется объём движений, болезненность при пальпации, стабильность подтаранного и плюснефаланговых суставов.
Далее применяются инструментальные методы: бароподометрия, видеоанализ походки, тесты с разгрузочными подкладками; при подозрении на структурную патологию подолог направляет к травматологу‑ортопеду на рентген/УЗИ/МРТ. Для уточнения кожной/ногтевой патологии может использоваться дерматоскопия ногтей и кожи стоп; для коррекции нагрузки — стельки и ортозы или тейпирование.
Маршрутизация после осмотра
При признаках воспаления сустава или подозрении на системное заболевание — направление к ревматологу/травматологу‑ортопеду; при выраженной деформации с болевым синдромом — консультация хирурга стопы; при подозрении на грибковое поражение — ПЦР‑анализ на грибковую инфекцию или анализ на грибок ногтей.
Цель первичной диагностики у подолога — выявить источник перегрузки и определить, нужна ли визуализация или консультация смежного специалиста; самолечение может «смазать» картину и отсрочить помощь.
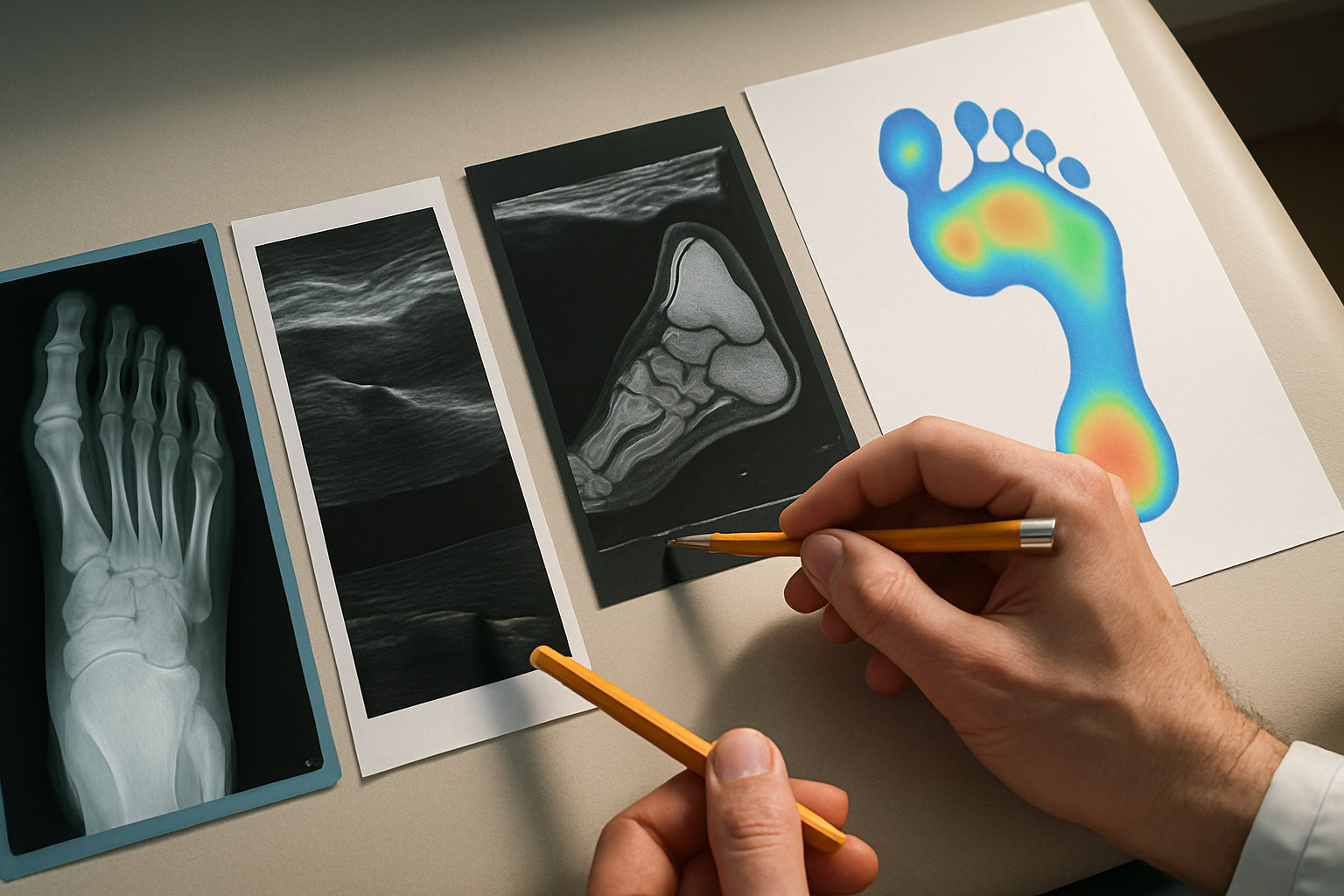
Что означает точность диагностических тестов?
Чувствительность показывает, как часто тест выявляет проблему при её наличии, а специфичность — как часто тест остаётся отрицательным, когда патологии нет. Высокая чувствительность нужна для «отсечения» опасных состояний, высокая специфичность — для подтверждения диагноза перед лечением.
В практике стопы скрининговые клинические пробы и бароподометрия обычно имеют высокую чувствительность, но умеренную специфичность — они хорошо выявляют перегрузку, однако требуют подтверждения визуализацией. Рентгенография лучше для костной архитектуры, УЗИ — для мягких тканей и жидкости, МРТ — для хряща, связок и костного отёка; итоговое решение принимает врач очно.
| Метод | Что показывает | Сильные стороны | Ограничения |
|---|---|---|---|
| Клинические тесты | Боль, нестабильность, объём движений | Быстро, доступно, без облучения | Зависит от опыта, требуется подтверждение |
| Бароподометрия | Распределение давления при ходьбе | Объективные карты нагрузки | Не показывает структуру тканей |
| Рентгенография | Костная геометрия, оси | Доступно, стандартизировано | Не видно хрящ/связки/отёк костного мозга |
| УЗИ | Сухожилия, связки, выпот | Динамика в реальном времени | Оператор‑зависимость, ограничена глубина |
| МРТ | Хрящ, связки, костный отёк | Высокая детализация мягких тканей | Дороже, дольше, есть противопоказания |
Компромисс: быстрые клинические и функциональные тесты помогают сузить круг причин, а визуализация подтверждает и уточняет тактику; важен баланс доступности, безопасности и информативности.

Какие методы лечения применяет подолог?
Цель лечения — снизить перегрузку суставов стопы, стабилизировать походку и предупредить прогрессирование деформаций. На первичном этапе подолог корректирует биомеханику за счёт обувных рекомендаций, индивидуальных стелек и локальной разгрузки проблемных зон. При гиперкератозе проводится аппаратная обработка кожи, что уменьшает болевой синдром и вторичные мозоли, а при изменениях ногтей — аккуратная коррекция формы и толщины.
Для временной стабилизации используются эластичные фиксации и кинезиотейпирование, а при необходимости — мягкие ортезы пальцев. Улучшение контроля шага достигается тренировкой коротких мышц стопы и рекомендациями по распределению нагрузки в быту; при сопутствующих кожно-ногтевых проблемах показана дерматоскопия и, при подозрении на инфекцию, лабораторное уточнение. Финальный план формируется после очного осмотра.
Инструменты разгрузки, которые чаще используют
- Индивидуальные стельки
- Адресное перераспределение давления, поддержка сводов, снижение болей при ходьбе.
- Локальные подкладки
- Снимают пик давления с перегруженных суставов плюсны и пятки.
- Тейпы и мягкие шины
- Краткосрочная стабилизация, обучение правильному паттерну движения.
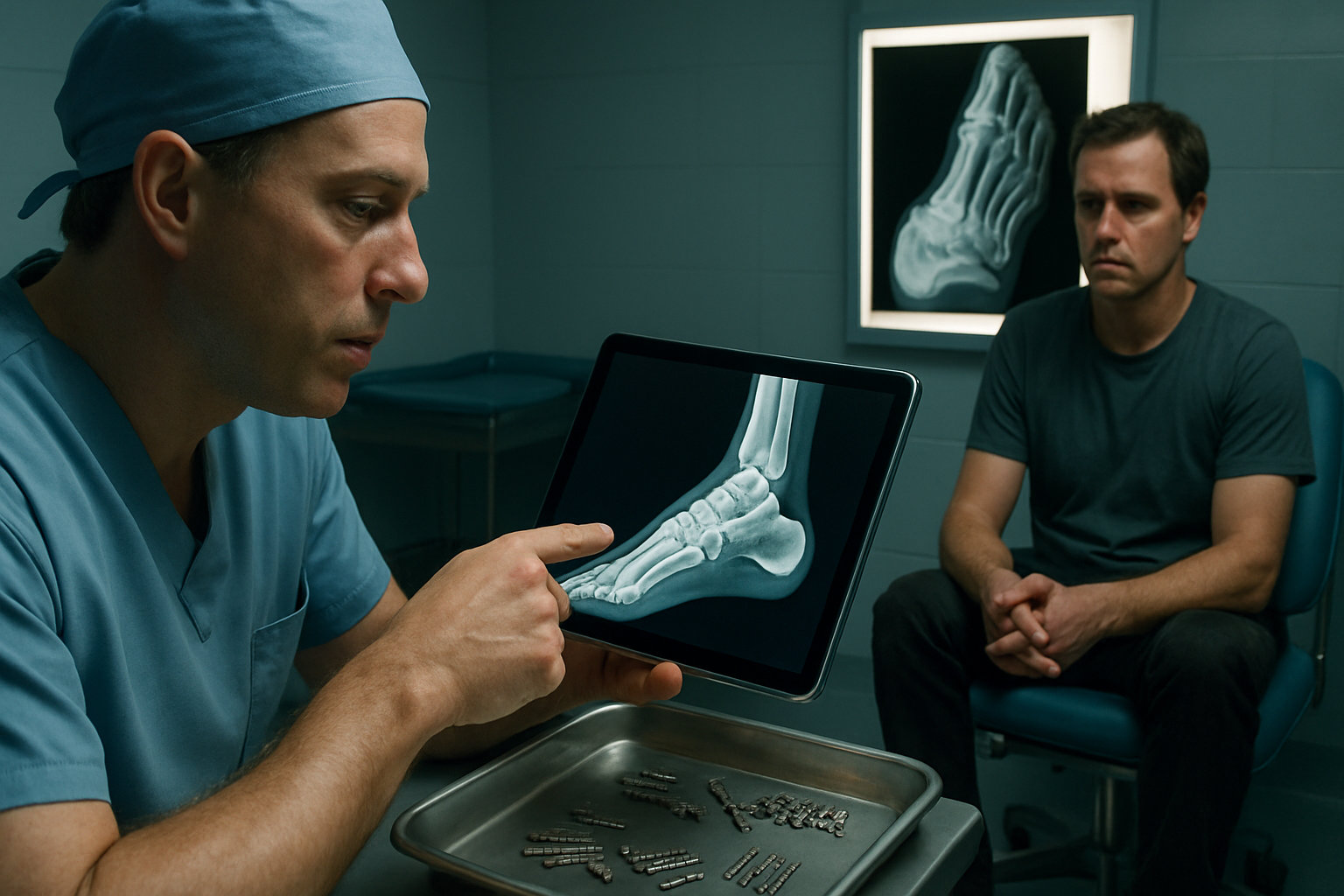
Когда хирург стопы рекомендует операцию?
Показания возникают при стойкой боли и функциональных ограничениях, когда консервативные меры исчерпаны, а деформация прогрессирует. Решение чаще обсуждается при выраженной нестабильности суставов, рецидивирующих подвывихах, жёстких деформациях пальцев или боли, сохраняющейся при адекватной разгрузке и ортезировании. Тип вмешательства подбирается персонально на очной консультации хирурга стопы.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Мягкотканная стабилизация | Снижение нестабильности при лёгких формах | Рецидив, рубцы | Дневной стационар | Недели | Нестабильность без жёсткой деформации |
| Остеотомии | Коррекция оси и перераспределение нагрузки | Несращение, инфекция | Операционная, фиксаторы | Месяцы | Выраженная деформация с болевым синдромом |
| Артродез | Надёжная стабилизация болевого сустава | Потеря подвижности | Операционная, фиксация | Месяцы | Болевой «изношенный» сустав, нестабильность |
Компромисс: операции уменьшают боль и корректируют ось, но требуют времени на реабилитацию и несут риски; выбор зависит от целей активности, возраста и ответа на консервативную терапию.
Как подготовиться к консультации хирурга
- Соберите предыдущие снимки и заключения (рентген, УЗИ, МРТ).
- Опишите, что усиливает/облегчает боль и как долго пробованы стельки.
- Возьмите пару часто носимой обуви для оценки износа.

Какие осложнения возможны при отсутствии лечения?
Без коррекции дисплазия приводит к хронической перегрузке суставных поверхностей, ускоренному износу хряща и формированию болевого артроза. Часто присоединяются вторичные проблемы: болезненные мозоли и трещины из‑за точек давления, тендинопатии и синовит, ограничение подвижности и снижение выносливости при ходьбе. Риск возрастает при неудобной обуви и длительной статической нагрузке.
- Прогрессирующие деформации пальцев, метатарзалгия, плантарный фасциит.
- Нестабильность плюснефаланговых суставов, «перекрёстные» пальцы, рецидивирующие подвывихи.
- Хроническая боль с ограничением активности, компенсаторные перегрузки коленей и поясницы.
- Ухудшение качества жизни и толерантности к ходьбе, рост потребности в инвазивных методах.
Профилактика осложнений базируется на ранней разгрузке перегруженных зон, обучении «бережной» походке, подборе индивидуальных стелек и регулярном контроле у подолога. При признаках воспаления или быстро нарастающей деформации показана очная оценка ортопедом для своевременной смены тактики.

Что можно сделать дома безопасно при дисплазии?
Домашние меры помогают снизить перегрузку и раздражение тканей до очного осмотра. Выбирайте удобную обувь с широкой носовой частью и амортизирующей подошвой, сокращайте длительные статические нагрузки и делайте короткие перерывы на отдых. Поднимайте стопы на 10–15 минут после активного дня, используйте холод через тонкую ткань при умеренном отёке, избегая прямого льда на кожу.
Локально разгружайте болезненную зону мягкими подкладками, а при временной нестабильности прибегайте к эластичной фиксации в течение дня. Для снижения трения аккуратно обрабатывайте утолщения кожи пемзой после душа без агрессивного срезания. Для оценки кожных и ногтевых изменений уместна очная дерматоскопия ногтей и кожи стоп в плановом порядке.
Что можно / чего не делать
Что можно: короткие перерывы с подъёмом ног; холод через ткань 10–15 минут; выбор удобной, широкой обуви.
Чего не делать: длительная ходьба «через боль»; жёсткий самомассаж горячей и отёчной зоны; самостоятельное «вправление» суставов; глубокое срезание мозолей лезвиями; приём обезболивающих по совету знакомых.

Чего делать не стоит при проблемах суставов стопы?
Опасные привычки усиливают перегрузку и маскируют причины боли. Не форсируйте нагрузку и не пытайтесь «разносить» обувь, если появляется боль в переднем отделе стопы или пятке. Не прокалывайте пузыри, не срезайте гиперкератоз глубоко — это повышает риск инфекции и ухудшает заживление.
- Не фиксируйте стопу жёсткими бандажами «на весь день» без рекомендации врача — это ослабляет мышцы и меняет походку.
- Не делайте интенсивный прогревающий массаж при выраженном отёке и покраснении.
- Не используйте обезболивающие и местные средства по советам из интернета; решения принимает врач на очном приёме.
- Не продолжайте спорт с «прострелами» и чувством нестабильности — планируйте очную оценку.
При явных признаках воспаления, нарастающем отёке, деформации или невозможности опоры требуется очная диагностика у профильного специалиста. Для подбора разгрузки и стабилизации рассмотрите плановую консультацию подолога и последующий подбор индивидуальных стелек.

Стоимость и время лечения: на что ориентироваться?
Ориентиры зависят от объёма диагностики и выбранной тактики. Обычно стартовый маршрут включает очную консультацию, базовую инструментальную оценку и подбор разгрузки; далее — контрольный визит для корректировки. Сроки улучшения самочувствия варьируют от нескольких недель при лёгких формах до месяцев при выраженных деформациях и после операций.
| Этап | Что входит | Время | Финансы |
|---|---|---|---|
| Первичный визит | Осмотр, анализ походки, рекомендации | 30–60 минут | Ориентир по прайсу клиники |
| Подбор разгрузки | Тестовые подкладки, временная фиксация | 1 визит | Ориентир по прайсу клиники |
| Индивидуальные стельки | Снятие параметров, изготовление, выдача | 1–2 недели | Ориентир по прайсу клиники |
| Контрольный визит | Адаптация стелек, коррекция тактики | 20–40 минут | Ориентир по прайсу клиники |
| Реабилитация | Обучение нагрузке, домашние меры | 2–8 недель | Без доп. расходов либо по показаниям |
При сопутствующих кожных вопросах может понадобиться дерматоскопия; при стойкой нестабильности — плановая консультация ортопеда. Точные суммы и акции уточняются в прайсе и регистратуре клиники.

Совет эксперта: как повысить эффективность терапии?
Стабильность шага достигается не одним решением, а сочетанием малых шагов: удобная обувь, адресная разгрузка и регулярная корректировка плана. Следите за «окном нагрузки»: увеличивайте активность постепенно, избегая скачков дистанции и длительного стояния. Отмечайте ситуации, когда боль усиливается, и приносите эту «карту триггеров» на очный приём — так проще подобрать точечные изменения.
Эффект стелек выше при точной посадке в повседневную обувь, а не только в «спортивную»; проверяйте износ пары и симметрию пяток каждые 2–3 месяца. Подключайте тренировку коротких мышц стопы и контроль ритма шага, чтобы снизить пики давления. Для поддержки в период адаптации может помочь кинезиотейпирование; итоговые решения принимает врач очно.
Мини‑чек‑лист приверженности
- Носите стельки ≥6–8 часов в «насыщенные» дни, проверяйте комфорт в конце дня.
- Фиксируйте 2–3 метрики: дистанция, время без боли, интенсивность по шкале 0–10.
- Планируйте контрольный визит через 2–4 недели для точной подгонки.
Секрет успеха — не «идеальные» стельки, а регулярная калибровка нагрузки и обуви под реальные сценарии дня. Небольшие правки каждые несколько недель дают более устойчивый результат, чем редкие «большие» изменения.

Как менялись рекомендации по дисплазии стопы за последние 10 лет?
Смещение акцента: от универсальных стелек и «жёсткой» фиксации — к персонализированной разгрузке и динамической стабилизации. Шире применяются инструментальные методы оценки походки, а план лечения строится вокруг задач пациента: работа, спорт, длительные прогулки. В практику вошли мягкие ортезы и тейпы как мост к устойчивым изменениям привычек.
Укрепление мышц свода и контроль скорости нарастания активности стали стандартной частью программы, а «разносить через боль» признано фактором риска. Больше внимания уделяется коморбидным факторам — массе тела, обуви, поверхности для ходьбы — и регулярной перепроверке точек давления. В детской практике акцент на раннюю маршрутизацию и мягкие методы коррекции с последующим мониторингом роста.
Что стало нормой сегодня
- Оценка походки и распределения давления до подбора разгрузки.
- Индивидуализация стелек под «ключевые сценарии» дня.
- Комбинация техники шага, упражнений и смены обувных стратегий.
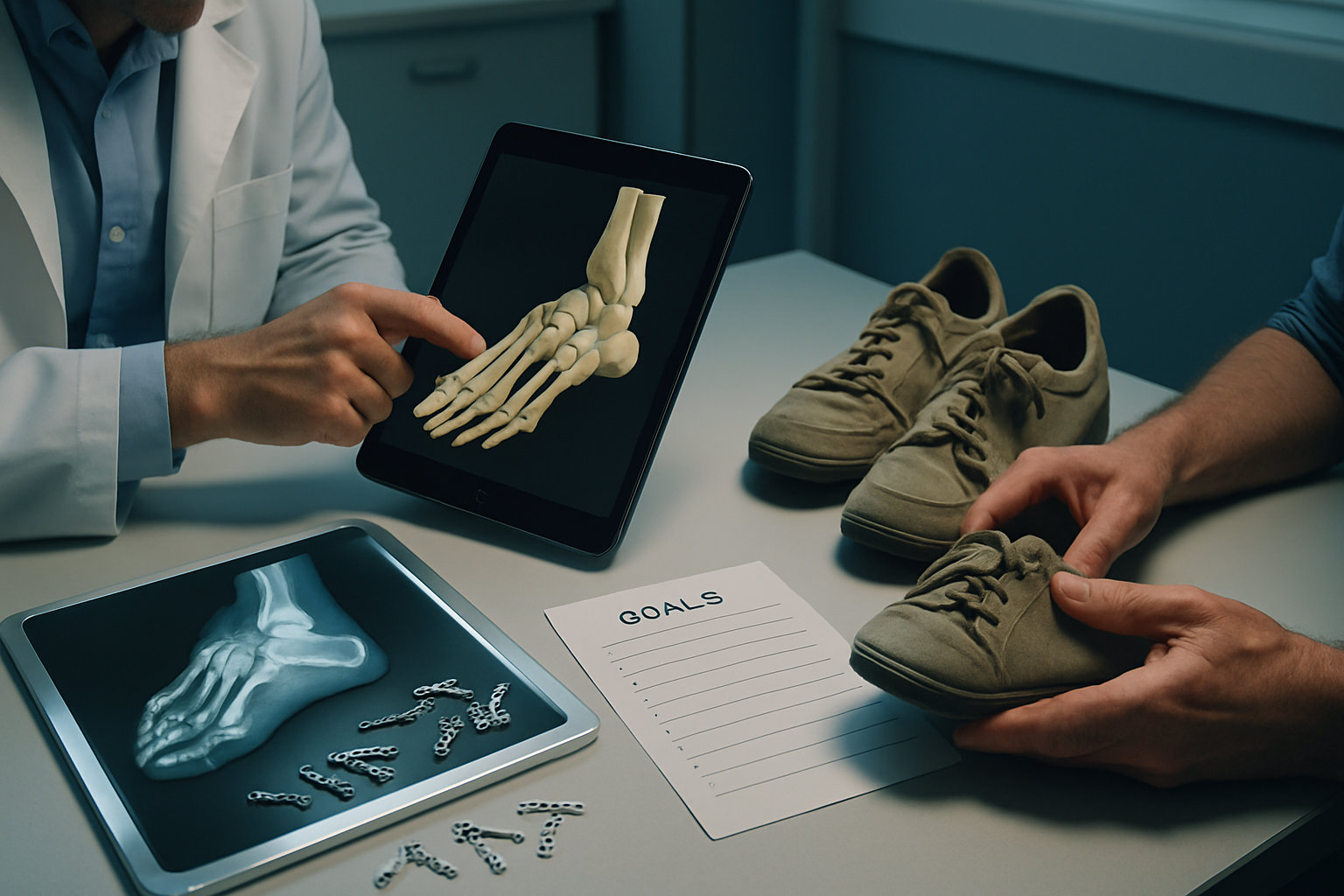
Взгляд с другой стороны: мнение хирурга о раннем вмешательстве
Позиция хирурга: операция рассматривается не как «последний шаг», а как обоснованный выбор при прогрессирующей деформации и устойчивой боли, когда консервативный путь исчерпан. Раннее обсуждение позволяет спланировать меньшее по объёму вмешательство, короче реабилитацию и более предсказуемую ось.
Кандидаты — пациенты с повторяющимися подвывихами, жёсткими деформациями и падением функциональной выносливости, несмотря на корректную разгрузку. Важны реалистичные цели: уменьшение боли, стабилизация сустава, возврат к нужной активности, но не «идеальная стопа». После консультации хирург согласует последовательность: оптимизация обуви и стелек, затем — при необходимости — коррекция оси.
Вопросы, которые стоит обсудить на приёме
- Какая цель первична: снизить боль, увеличить дистанцию, стабилизировать походку?
- Какой объём вмешательства возможен и как он повлияет на сроки восстановления?
- Какие альтернативы есть при текущей степени деформации и образе жизни?
Чем раньше сформулированы цели и ограничения, тем проще выбрать путь: донастройка разгрузки или структурная коррекция. В обоих случаях успех зависит от того, как пациент будет ходить и какую обувь выберет после.

Мини-кейсы: типичные ситуации пациентов в Москве
Офисная нагрузка: 36 лет, работа стоя и в разъездах, к вечеру боль под головками плюсневых костей и «жжение» кожи. На осмотре — мозоли в атипичных зонах, признаки нестабильности переднего отдела. После подбора разгрузки, корректировки обуви и тестового тейпирования — снижение боли и возврат к обычной дистанции за 3–4 недели; далее изготовление индивидуальных стелек.
Молодой родитель: 32 года, частые прогулки с коляской, утомляемость стоп и «провал» свода к вечеру. Выявлены точки пикового давления и ранние изменения походки. Помогли мягкие ортезы, обучение ритму шага и смена пары для повседневной носки; контрольный визит с подгонкой стелек через месяц.
Спорт и динамика
Бегун‑любитель: жалобы на боль в плюсне на 6–8 км. Рекомендована пауза, анализ техники, постепенное возвращение с интервальной схемой и сменой кроссовок. Поэтапная загрузка позволила вернуться к прежнему объёму без обострений.

FAQ: самые частые вопросы пациентов
- Можно ли вылечить дисплазию полностью? Цель — контроль симптомов и снижение перегрузки; анатомические особенности остаются, но качество жизни улучшается.
- Нужны ли стельки всем? Нет, показания зависят от симптомов, типа нагрузки и осмотра; иногда хватает смены обуви и обучения походке.
- Сколько носить стельки в день? Обычно — в активные часы; режим подбирается на очном визите с последующей подгонкой.
- Помогает ли тейпирование? Часто — как временная стабилизация и «подсказка» движения, затем акцент смещается на устойчивые привычки.
- Когда нужна визуализация (рентген/УЗИ/МРТ)? При подозрении на структурные изменения, травму, выпот, нестабильность или хроническую боль, не отвечающую на разгрузку.
- Спорт при дисплазии возможен? Да, с индивидуальной разгрузкой, поэтапным наращиванием объёма и контролем техники.
- Какая обувь предпочтительна? Достаточная ширина носка, амортизирующая подошва, стабильный задник; точные критерии уточняют по результатам осмотра.
Как подолог и хирург выбирают тактику вместе?
Командный подход строится от простого к сложному: подолог оценивает кожу, ногти и биомеханику шага, устраняет пиковые перегрузки и тестирует разгрузку. Если сохраняются боль, нестабильность или нарастает деформация, подключается хирург стопы для обсуждения структурной коррекции. Совместный план учитывает цели активности, работу и время реабилитации.
Алгоритм обычно включает этап тестовой разгрузки, контрольный визит и объективизацию эффекта: дистанция без боли, толерантность к стоянию, фотоизнос обуви. При недостаточном ответе врач назначает визуализацию, после чего обсуждаются варианты вмешательства и сроки. Для долгосрочного результата даже после операции важны корректная обувь, контроль техники шага и последующая подгонка стелек.
Маршрут пациента
- Первичный приём у подолога и тест разгрузки.
- Контроль эффекта через 2–4 недели и решение о доработке.
- При сохранении боли — консультация хирурга и план коррекции.

Как оценивается долгосрочный прогноз после лечения?
Прогноз зависит от исходной стабильности суставов, выраженности деформации и приверженности к разгрузке. Оценивают не только отсутствие боли, но и функциональные цели: дистанция без дискомфорта, толерантность к стоянию, скорость утомления. Важен «контроль перегрузки»: если точки давления остаются умеренными в типичных сценариях дня, риск обострений ниже. У детей учитывают рост и смену обуви, у взрослых — условия труда и активности.
Через 4–8 недель смотрят ранний ответ на стельки и изменение походки; через 3–6 месяцев — устойчивость результата и необходимость донастройки. После операций ориентируются на заживление, восстановление опоры и возвращение к целевым нагрузкам поэтапно. Для профилактики рецидивов планируют контроль обуви раз в сезон, повторную подгонку стелек и обучение ритму шага; при новых симптомах — очная оценка тактики.
Домашние маркеры прогресса
- Неделя без вечерного «жжения» в привычной обуви.
- Рост дистанции прогулки без боли на 10–20% от исходного.
- Симметричный износ пяток и отсутствие новых мозолей.

Как записаться в клинику «Подология» (Москва)?
Маршрут записи прост: выберите удобное время на сайте клиники, оставьте контакты для подтверждения или позвоните в регистратуру для подбора специалиста и окна приёма. На первичный визит возьмите медицинские документы и обувь, которую носите чаще всего, это поможет точнее подобрать разгрузку. При необходимости можно оформить онлайн‑консультацию для предварительного сбора жалоб и планирования очного приёма.
Если требуется базовая оценка кожи и ногтей перед подбором разгрузки, запишитесь на дерматоскопию ногтей и кожи стоп. Для биомеханической коррекции и планирования повседневной стабилизации выберите консультацию подолога; при подозрении на структурные изменения — последующая консультация ортопеда по направлению. Имеются противопоказания. Нужна консультация специалиста.
Главное — вовремя распознать перегрузку и согласовать план: диагностика у подолога, при необходимости — подключение ортопеда и хирурга стопы. До визита уместно вести короткий дневник симптомов и взять часто носимую обувь для оценки износа; при умеренном отёке helps холод через ткань и ограничение нагрузки. Обсудите цели активности, условия работы и привычную дистанцию ходьбы — это поможет подобрать стельки, обувные стратегии и, при показаниях, определить объём вмешательства. Общие ориентиры приведены здесь, но персональные решения принимает врач на очной консультации.
Для первичной маршрутизации запишитесь на консультацию подолога или, при подозрении на структурные изменения, на консультацию ортопеда. Имеются противопоказания. Нужна консультация специалиста.