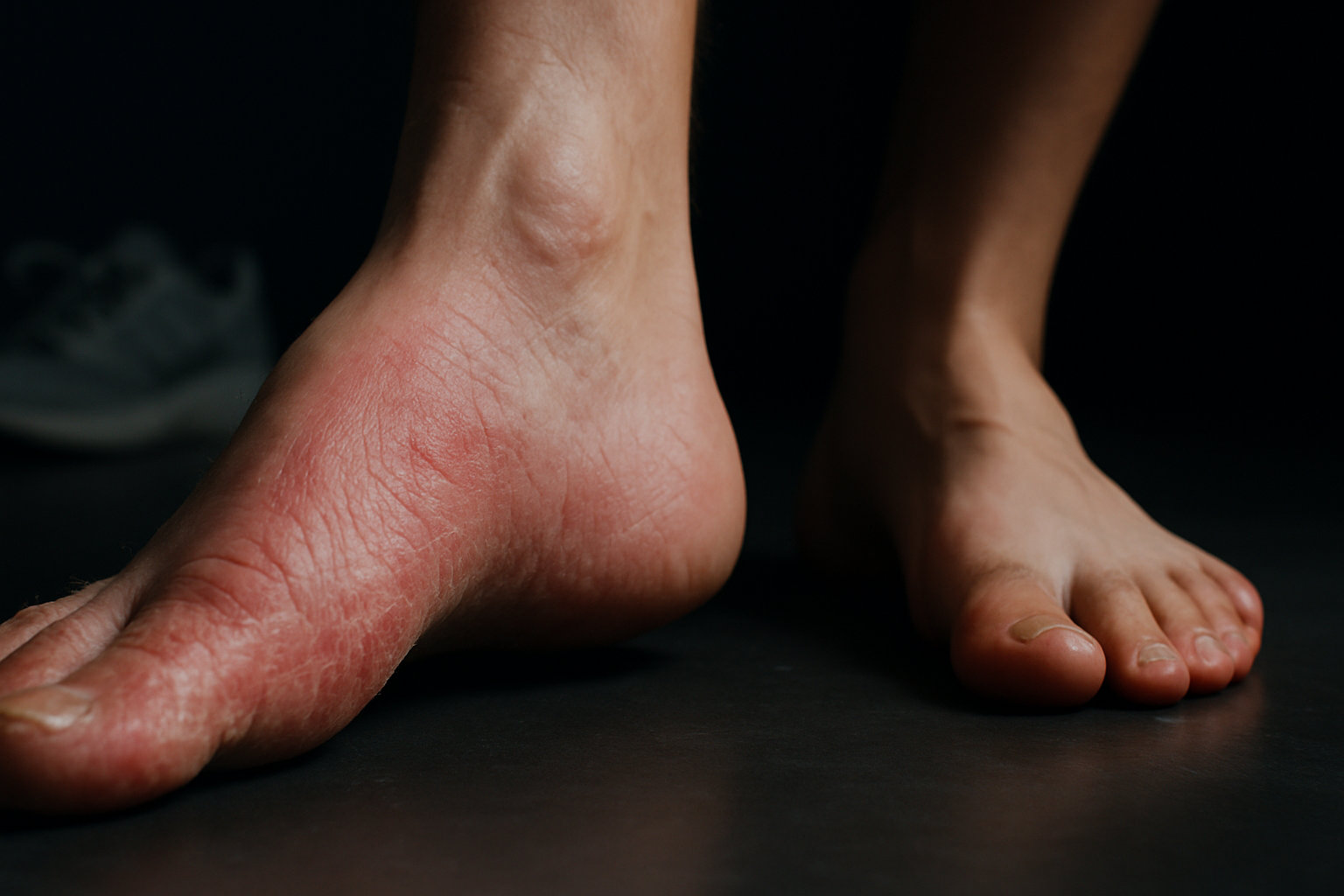
Что такое дерматит кожи стоп?
Дерматит кожи стоп — это собирательный термин для воспалительных реакций кожи ступней с зудом, покраснением, сухостью, трещинами или пузырьками, возникающих из‑за раздражителей, аллергенов, потливости, трения и микробных факторов; важно отличать его от грибка стопы, который часто выглядит похоже и требует иного подхода к терапии.
Кожа стоп часто подвергается влажности и окклюзии обувью, что ослабляет защитный барьер и повышает чувствительность к раздражителям и аллергенам, а также создаёт условия для роста дерматофитов, поэтому диагностике предшествует оценка образа обуви, гигиены и возможных контактов с химическими компонентами обуви и стелек.
В дифференциальный ряд при высыпаниях на стопах включают атопический, аллерген‑индуцированный и раздражительный дерматит, псориаз и различные формы тинеа педис; подтверждение грибковой природы базируется на микроскопии чешуек и посеве, тогда как аллергический компонент требует патч‑тестирования при затяжном течении.
Термины и определения
- Ирритантный дерматит
- Невоспалительный барьерный ущерб с последующим воспалением из‑за повторных микротравм и влаги, без иммунного механизма гиперчувствительности.
- Аллергический контактный дерматит
- Реакция замедленного типа IV на компоненты обуви и клеёв (например, каучуковые ускорители, эпоксиклеи), клинически имитирующая микоз.
- Тинеа педис
- Дерматофитная инфекция стоп, маскирующаяся под экзему; подтверждается выявлением мицелия при КОН‑микроскопии и/или посевом.
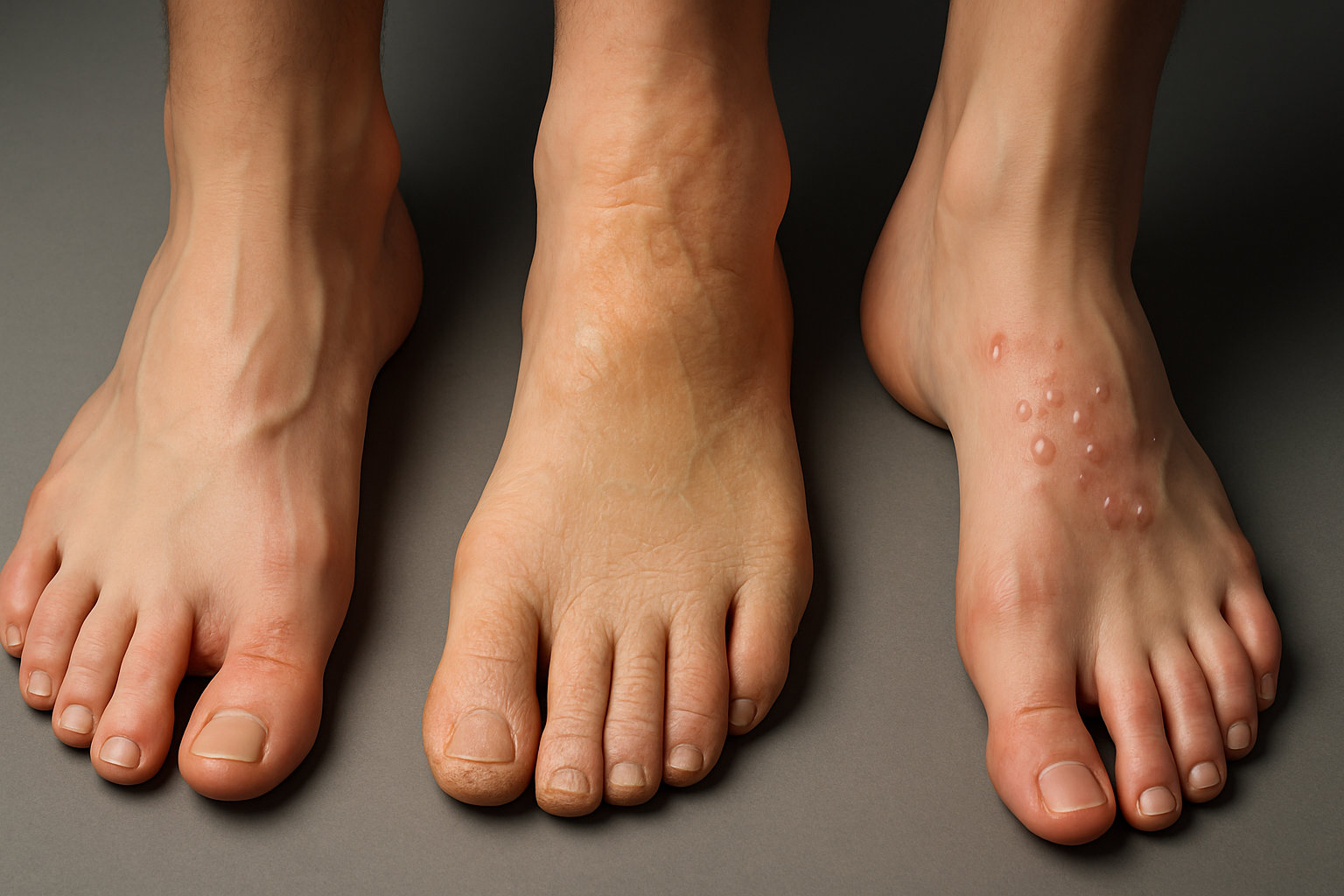
Какие виды дерматита стоп встречаются чаще всего?
Чаще всего встречаются четыре клинических сценария: ирритантный контактный дерматит от пота, трения и влажности межпальцевых промежутков, аллергический контактный дерматит к материалам обуви, атопический дерматит с акцентом на сухость и трещины, и дисгидротическая (помфоликс) экзема с зудящими глубинными пузырьками на своде стопы.
Аллергические формы нередко связаны с никелем, ароматизаторами и резиновыми компонентами, а локализация только на стопах встречается реже, чем на кистях, но патч‑тесты выявляют схожий спектр значимых аллергенов у пациентов с поражением кистей и стоп.
При длительном или резистентном течении локальных экзем кистей и стоп рекомендуется проведение патч‑тестирования с базовой и расширенной панелью аллергенов по гайдлайнам, что повышает выявляемость причинно‑значимых контактов и позволяет скорректировать избегание триггеров.
Похожие состояния, которые путают с дерматитом
Гиперкератотическая и мокасин‑форма tinea pedis, интертригинозная форма между пальцами, а также везикулобуллёзная тинея с пузырями часто имитируют экзему стоп и требуют исключения микоза лабораторно перед началом противовоспалительной терапии.
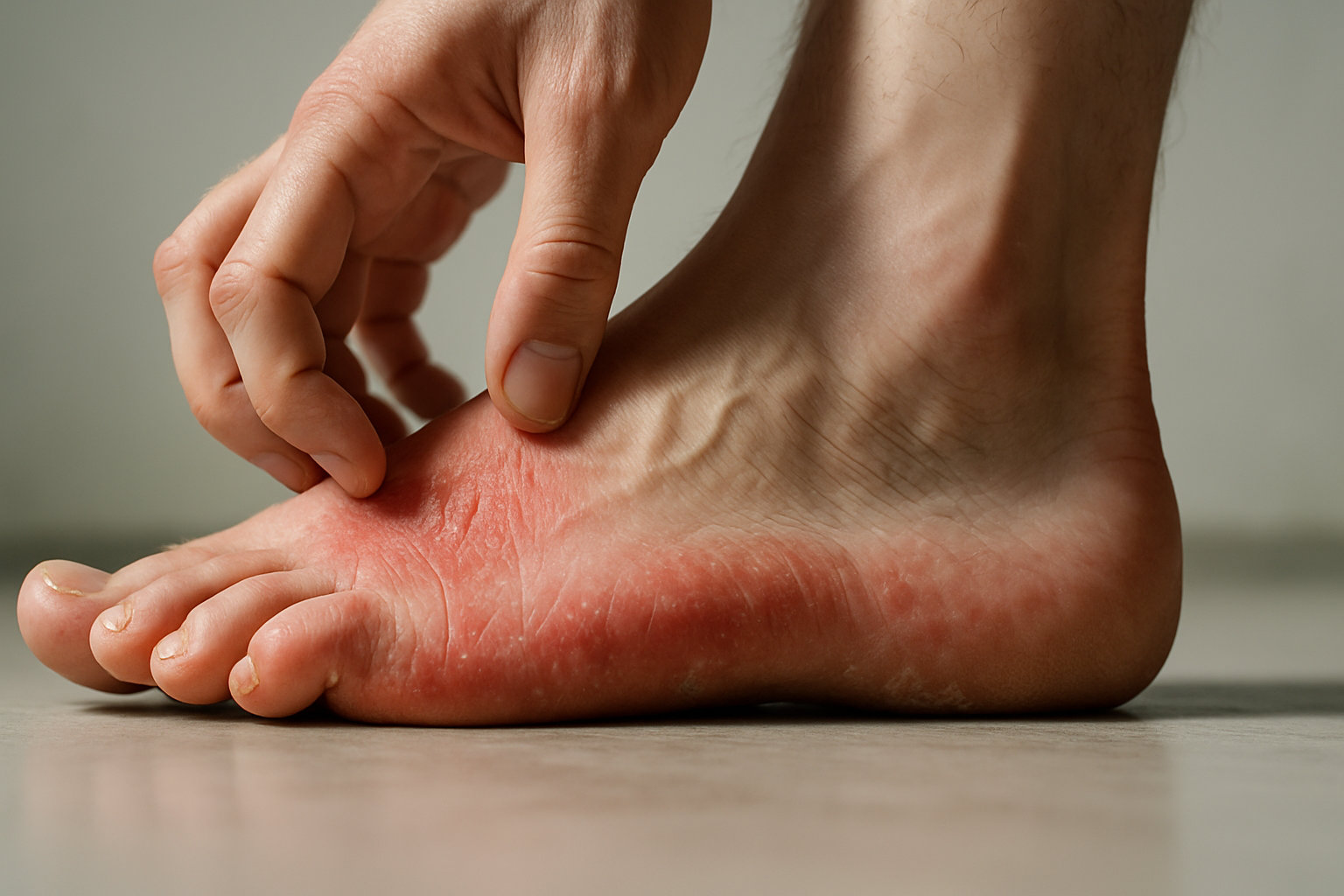
Какие симптомы указывают на дерматит стоп?
Типичные проявления включают зуд, покраснение, сухость, шелушение, болезненность при ходьбе, трещины в зонах давления и мацерацию между пальцами; при помфоликсе появляются глубинные «саговидные» пузырьки с жжением или покалыванием, нередко волнообразными эпизодами.
Аллергический контактный вариант может давать четкую географию под ремешками и стельками обуви, тогда как ирритантный тип чаще связан с длительной влажностью и окклюзией, а выраженная мацерация требует исключать тинею и бактериальную вторичную инфекцию лабораторно перед выбором тактики.
- Зуд, жжение, усиление после потения или длительной носки обуви указывают на участие раздражителей и окклюзии в патогенезе; оценка ухода и обуви помогает снизить провокации.
- Пузырьки на своде стоп и боковых поверхностях с периодическими рецидивами характерны для дисгидротической экземы; при болезненных буллах важно исключить инфекцию.
- Одностороннее стойкое шелушение, «мокасинная» схема поражения и трещины на подошве — повод исключать тинеа педис тестами КОН/посев, чтобы не пропустить микоз.
Для уточнения природы сыпи уместны дерматоскопия, забор чешуек для микроскопии КОН и культура, а при подозрении на аллергию — последующее патч‑тестирование, поскольку клиника перекрывается и без верификации легко ошибиться с лечением.
При неясной картине и повторных рецидивах полезна очная оценка у дерматолога или подолога и, при необходимости, оформление направления на лабораторную верификацию грибковой инфекции; в клинической практике это снижает риск длительной неэффективной терапии эмпирическими средствами.
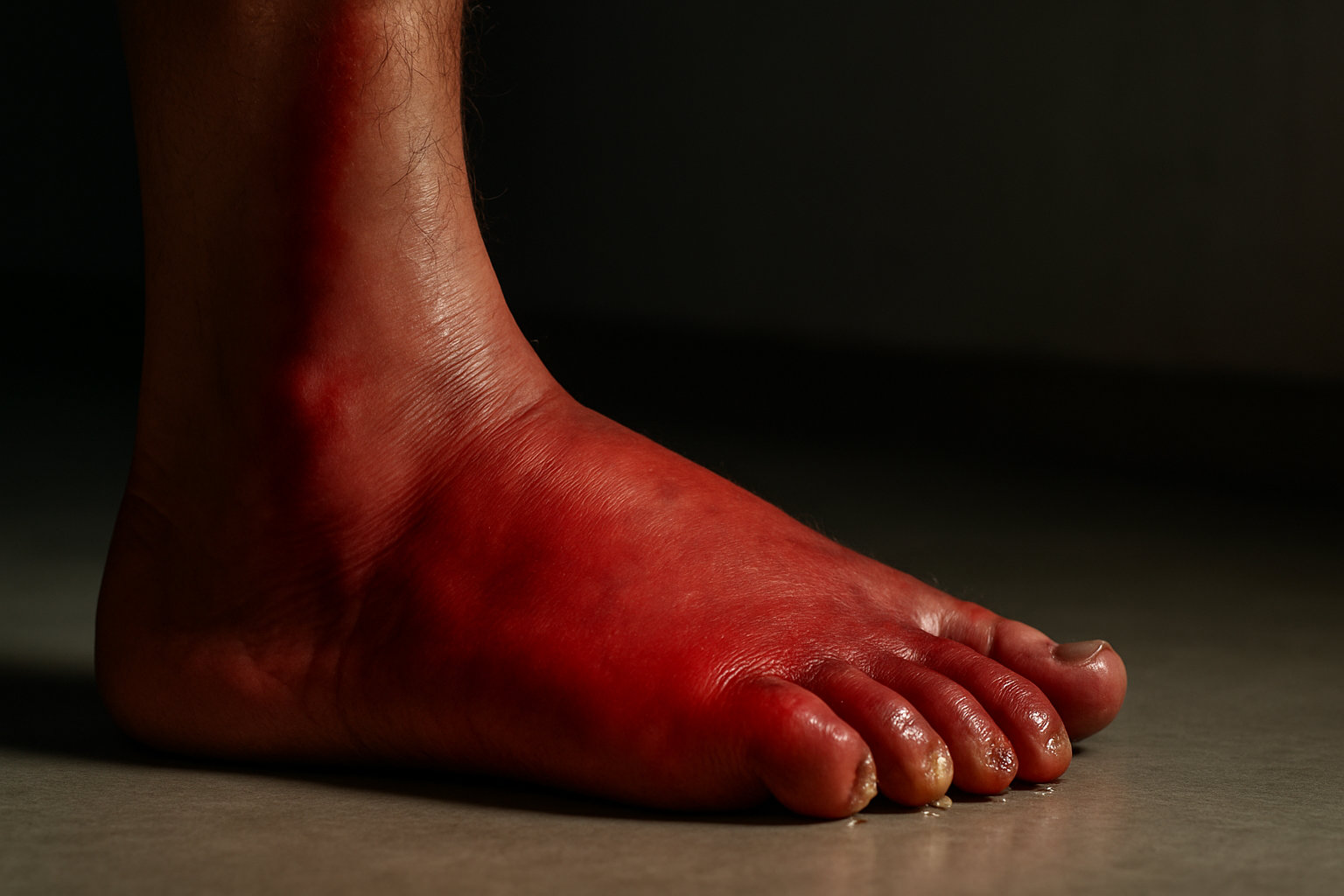
Красные флаги: когда срочно к врачу?
Срочная помощь требуется, если признаки кожного воспаления сопровождаются ухудшением общего состояния или быстрым нарастанием боли и отёка. Эти симптомы могут указывать на агрессивную инфекцию мягких тканей или тяжёлую аллергическую реакцию, которые опасны при задержке обращения.
- Стремительное усиление боли в стопе, выраженный отёк, покраснение, жар участка, полосы по коже вверх по ноге — звоните 103/112.
- Повышение температуры, озноб, слабость на фоне высыпаний — звоните 103/112.
- Гнойные пузыри, быстрое распространение мокнутия, неприятный запах — звоните 103/112.
- Отёк губ или языка, свистящее дыхание, затруднённое глотание — звоните 103/112.
- Боль, покраснение и отёк у людей с диабетом, нейропатией или сосудистыми нарушениями — звоните 103/112.

К какому специалисту идти при подозрении на дерматит?
Первичная оценка обычно проводится дерматологом или подологом: первый подтверждает тип кожного процесса и исключает микоз, второй — оценивает механические факторы, уход, обувь и риски для кожи стоп. Выбор зависит от ведущих жалоб: зуд и высыпания — к дерматологу, мозоли, мацерация, трещины, проблемы обуви — к подологу.
При признаках сосудистых или неврологических проблем (холодные стопы, онемение, снижение чувствительности, труднозаживающие трещины) уместна консультация смежных специалистов по направлению, чтобы не пропустить системные причины. При подозрении на инфекционные осложнения подбирают очный маршрут без отсрочки, особенно у людей с диабетом.
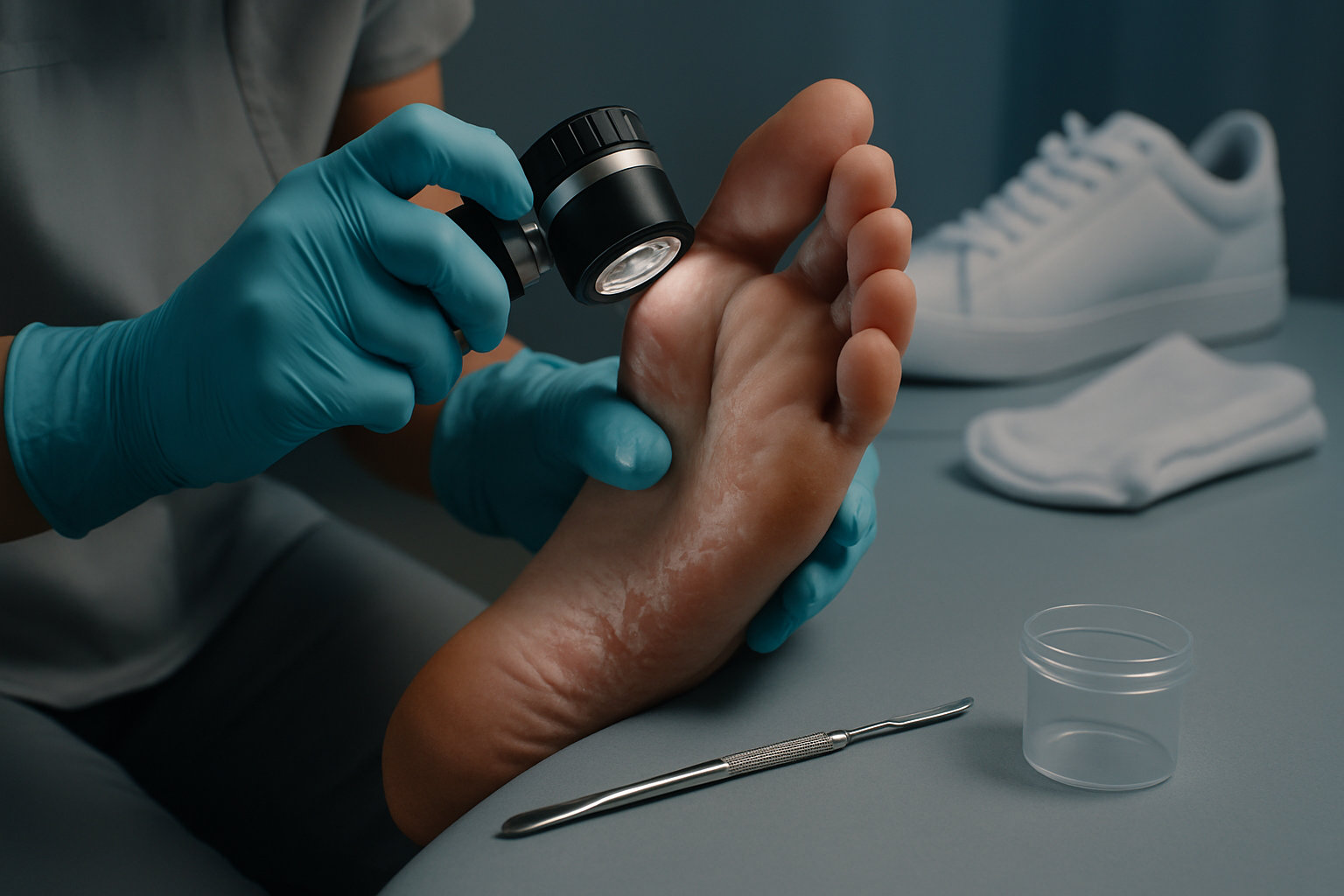
Как проходит диагностика у подолога?
Осмотр подолога включает оценку кожного барьера, локализации и типа высыпаний, мацерации, трещин, а также анализ привычек ухода, носимой обуви и носков. Специалист определяет механические и влажностные триггеры, планирует коррекцию ухода и решает, нужны ли лабораторные тесты для исключения грибковой инфекции.
- Визуальная оценка кожи стоп, межпальцевых промежутков и ногтей, прицельная дерматоскопия по показаниям.
- Забор материала с подошвы или межпальцевых зон для микроскопии КОН и/или посева по направлению, если картина похожа на микоз.
- Определение факторов риска: потливость, окклюзия, трение, химические контакты; рекомендации по уходу и обуви.
- Маршрутизация к дерматологу при атипичной или рецидивирующей экземе для патч‑тестирования и уточнения диагноза.
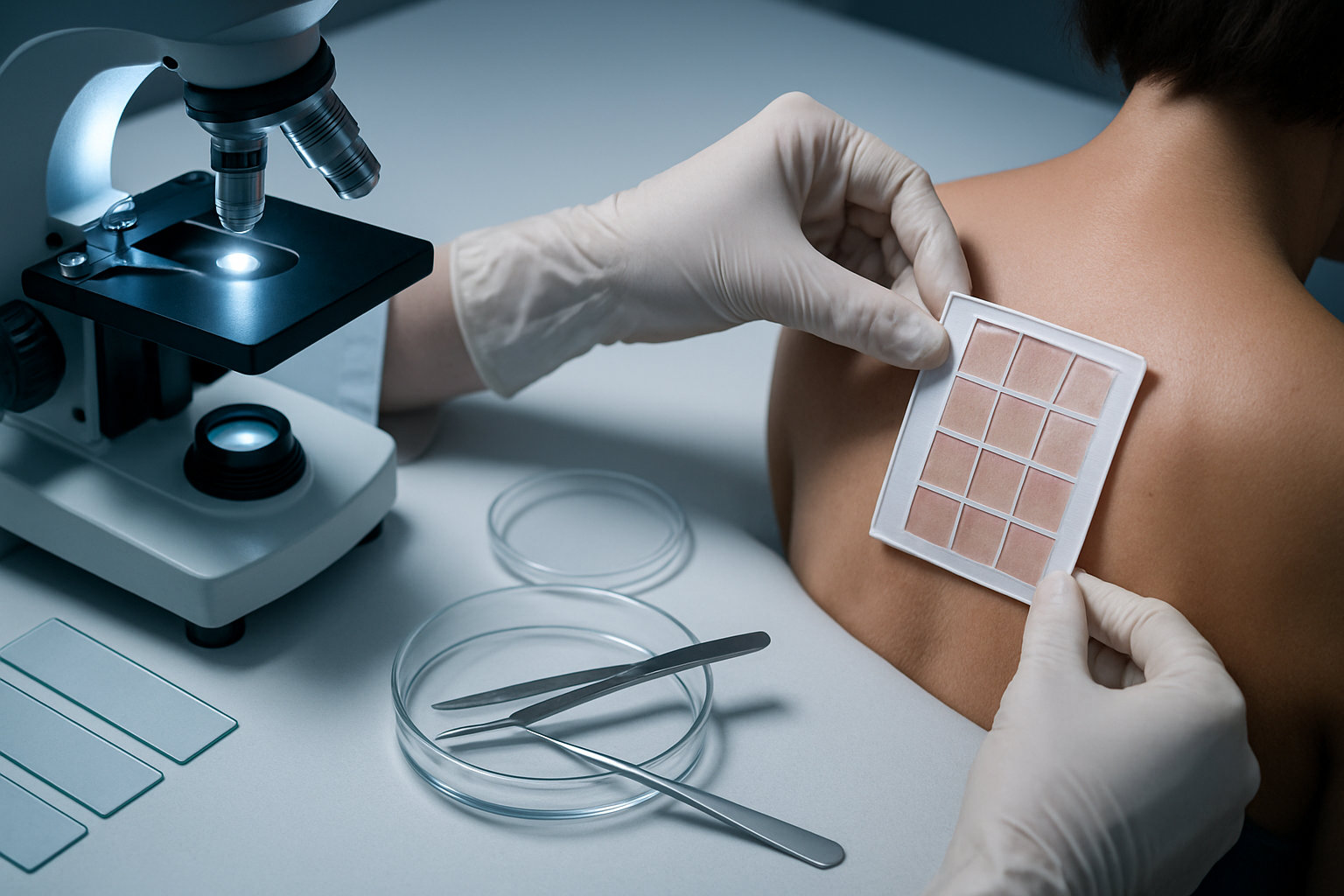
Что означает точность диагностических тестов?
Точность теста — это его способность правильно отличать болезнь от её отсутствия, где чувствительность показывает, сколько реальных случаев тест выявляет, а специфичность — как редко он «ошибается» у здоровых. Для кожи стоп это важно, потому что экзема и грибок могут выглядеть похоже, и неверная трактовка ведёт к неэффективной терапии.
КОН-микроскопия и посев чешуек помогают подтвердить или исключить дерматофитную инфекцию, тогда как патч‑тесты выявляют аллергический контактный компонент; ни один метод не является абсолютным, поэтому результат оценивают вместе с клинической картиной и дерматоскопией.
Аллергологические пробы и сывороточные специфические IgE не подтверждают диагноз «экзема», а помогают найти значимые триггеры; на результат влияют выбранные панели и тест‑системы, что может приводить к ложноотрицательным и ложноположительным ответам.
Практический смысл для пациента
- Отрицательный КОН‑тест не всегда исключает грибок, возможна низкая нагрузка или ошибка забора; при сомнениях повторяют исследование или делают посев.
- Положительный патч‑тест указывает на сенсибилизацию, но диагноз аллергического дерматита требует связи симптомов с контактом и улучшения после исключения аллергена.
Какие методы лечения применяет дерматолог?
Терапия дерматита строится по принципам: контроль воспаления, восстановление кожного барьера, устранение триггеров и профилактика рецидивов; выбор средств зависит от фенотипа (ирритантный, аллергический, атопический, дисгидротический), тяжести и сопутствующих факторов.
В арсенале — топические противовоспалительные средства, барьерные эмоленты и кератолитики, антисептики при мокнутии, этиотропная терапия при подтверждённом микозе, а также обучение уходу и избеганию раздражителей; при подтверждённой контактной сенсибилизации ключевым шагом остаётся исключение аллергена.
Перед назначением противогрибковых средств важно лабораторно подтвердить тинею, поскольку клиническая маска «мокасинной» формы нередко имитирует экзему и наоборот; верификация снижает риск ненужного лечения.
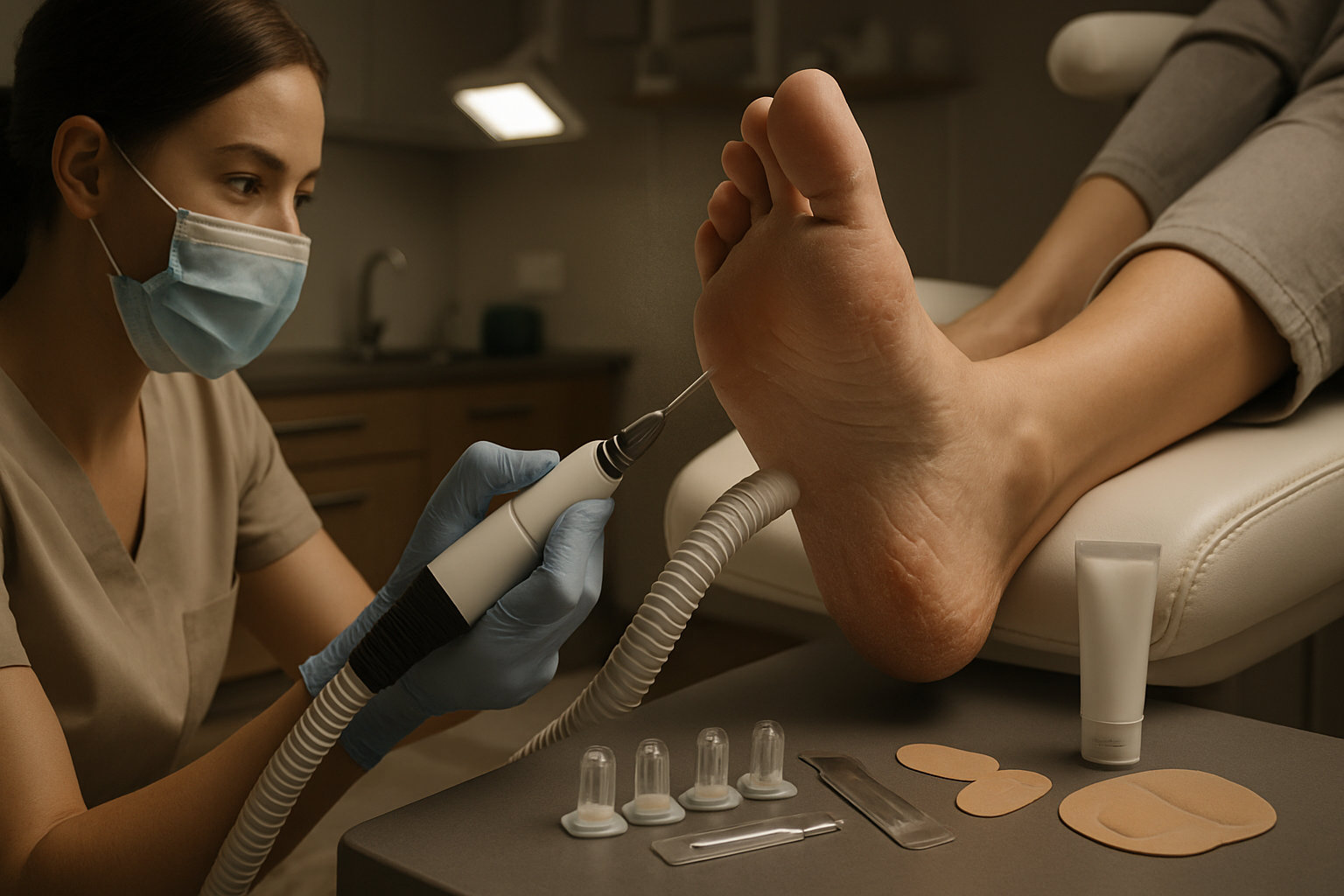
Какие процедуры может предложить подолог?
Подологическая помощь направлена на разгрузку и защиту кожи стоп: бережная обработка гиперкератоза, контроль мацерации межпальцевых промежутков, подбор носков и обуви, рекомендации по гигиене и снижению влажности; всё это уменьшает раздражение и частоту рецидивов.
- Аппаратная обработка утолщений и трещин с последующим барьерным уходом и локальной защитой зон давления.
- Индивидуальные советы по сушке обуви, смене носков, ограничению окклюзии и трению, что важно при дисгидрозе и интертригинозе.
- Совместная маршрутизация: направление на лабораторное подтверждение микоза и к дерматологу при атипичном течении или рецидивах.
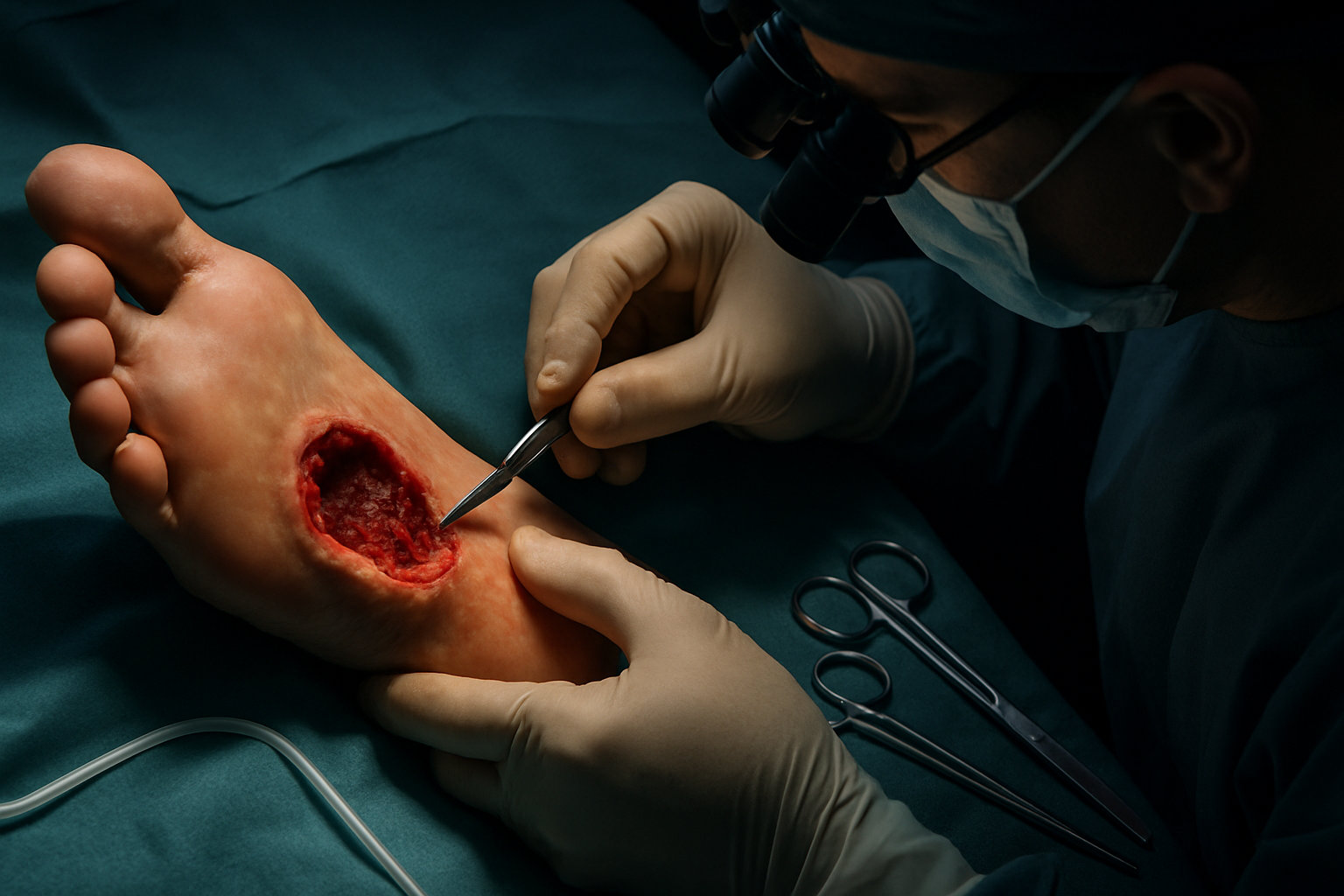
Какие операции выполняет хирург стопы при осложнениях?
Хирургическое лечение требуется редко и преимущественно при осложнениях: глубокая бактериальная инфекция мягких тканей, хронические трещины с формированием грануляций, рецидивирующие абсцессы, трофические язвы на фоне венозной или нейроишемической патологии. Цель вмешательства — устранить источник инфекции, восстановить дренаж, улучшить кровоток и условия для заживления.
- Хирургическая обработка раны, дренирование абсцессов, удаление некротических тканей для контроля инфекции и ускорения заживления.
- Пластика кожных дефектов местными тканями при устойчивых трещинах и язвах после купирования воспаления.
- Сосудистые и венозные вмешательства по направлению (эндовазальные методики) при трофических язвах на фоне венозной недостаточности; решение принимает профильный хирург.
Когда обсуждать операцию
Если консервативная терапия и уход не приводят к заживлению, сохраняются гной, некроз или выраженная боль при нагрузке, вопрос операции рассматривают совместно с дерматологом, хирургом стопы и сосудистым специалистом. При признаках генерализации инфекции действует экстренный алгоритм.
Что можно сделать дома безопасно при дерматите стоп?
Домашний уход помогает уменьшить раздражение до очного приёма. Важно бережно восстанавливать барьер кожи, снижать влажность в межпальцевых промежутках и избегать механического трения. Такие шаги не заменяют диагностику, но уменьшают риск обострений и вторичного инфицирования.
Что можно:
- Короткий тёплый душ, мягкое очищение без агрессивных ПАВ, аккуратное высушивание, особенно между пальцами.
- Регулярное использование нейтрального эмолента на сухие зоны, избегая мацерации межпальцевых промежутков.
- Смена носков 1–2 раза в день, проветривание и сушка обуви; предпочтение хлопку или синтетике с отводом влаги.
Чего не делать:
- Не распаривать и не делать горячие ванночки при мокнутии и трещинах.
- Не использовать агрессивные антисептики и спиртовые растворы на большие площади.
- Не срезать мозоли, корки и ороговевшие участки самостоятельно.
- Не применять чужие кремы «от грибка» или гормональные мази без очного осмотра.
- Не носить тесную, не дышащую обувь и влажные носки длительно.

Чего делать не стоит при дерматите стоп?
Избегание ошибок снижает риск затяжного течения и инфекции. Самолечение и травматичные процедуры часто ухудшают состояние барьера кожи и маскируют симптомы, что мешает врачу быстро уточнить диагноз и подобрать безопасную терапию.
- Не вскрывать пузыри и не удалять корочки самостоятельно, чтобы не занести инфекцию.
- Не применять компрессы с уксусом, лимонным соком, эфирными маслами и «жгучими» средствами.
- Не пользоваться пемзой и скальпелем при трещинах и мацерации.
- Не маскировать высыпания декоративными средствами и не закрывать плотными плёнками на длительное время.
- Не откладывать очный осмотр при нарастающей боли, гное, запахе или повышении температуры — в экстренности звоните 103/112.
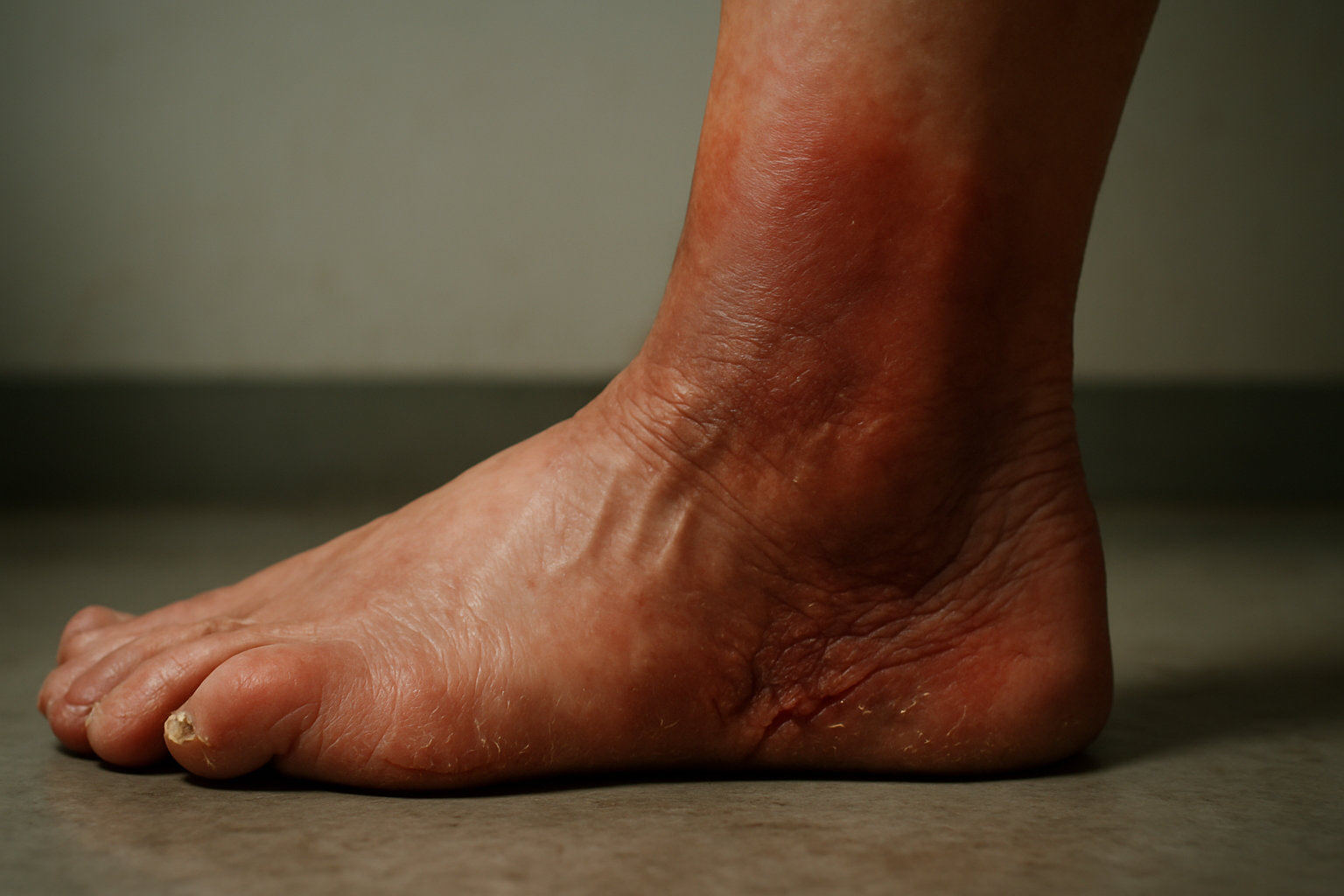
Какие осложнения встречаются при дерматите стоп?
Осложнения дерматита чаще связаны с нарушением барьерной функции кожи: через трещины и расчёсы легче присоединяются бактериальные и грибковые инфекции, возрастает риск целлюлита, импетиго и затяжного мокнутия; при венозной недостаточности воспаление может переходить в трофические язвы и липодерматосклероз.
Длительный зуд и боль ухудшают сон и повседневную активность, а хронические трещины поддерживают «порочный круг» воспаления, мацерации и повторных рецидивов; у части пациентов с атопией осложнениями становятся пиодермии и стойкая лихенификация подошв.
- Вторичная бактериальная инфекция: гной, неприятный запах, усиление боли и покраснения, иногда полосы лимфангита вверх по ноге.
- Грибковое обсеменение межпальцевых промежутков и подошв с чёткими краями очагов и трещинами на фоне мацерации.
- Трофические язвы при венозной патологии, лимфедема и риск целлюлита у уязвимых групп.

Какие группы людей чаще сталкиваются с этим заболеванием?
Факторы риска включают длительную влажность и окклюзию обувью, повышенную потливость, механическое трение и контакт с химическими компонентами материалов; чаще сталкиваются спортсмены, люди «на ногах» весь день и профессии с постоянной влажной средой.
У людей с венозной недостаточностью и отёками, а также при атопическом анамнезе, риск длительного течения выше, нередко присоединяются инфекционные осложнения и трещины; пожилой возраст и сахарный диабет дополнительно ухудшают заживление.
- Постоянная носка плотной, «не дышащей» обуви и синтетических стелек повышает риск мацерации и раздражительного дерматита.
- Венозная патология голеней и стоп способствует хроническому воспалению и пигментации с риском язвообразования.
- Атопия и частые рецидивы экзем повышают вероятность пиодермий и стойкого утолщения кожи подошв.

Стоимость и время лечения: на что ориентироваться в Москве?
План лечения обычно включает очную оценку специалиста, лабораторное подтверждение микоза при подозрении и курс ухода с коррекцией внешних факторов; сроки зависят от формы дерматита и сопутствующих проблем, при нарушенном кровотоке и диабете восстановление идёт дольше.
| Этап | Что включает | Ориентир по времени | Где посмотреть |
|---|---|---|---|
| Первичная оценка | Очный осмотр, дерматоскопия по показаниям, маршрут к анализам | 30–45 минут | консультация дерматолога |
| Подтверждение микоза | Соскоб/КОН, посев или ПЦР по назначению | От 1 дня до 7–14 дней (посев) | анализ на грибок ногтей |
| Коррекция ухода | Устранение триггеров, уход за кожей, обработка обуви | С первого визита | обработка обуви от грибка |
| Подологические процедуры | Деликатная обработка трещин/гиперкератоза | 30–60 минут | аппаратный медицинский педикюр |
Цены и точные сроки зависят от диагноза, объёма процедур и выбранных анализов; ориентироваться лучше по разделам услуг и на очной консультации, где определяется индивидуальный план и длительность курса. Имеются противопоказания. Нужна консультация специалиста.

Совет эксперта: как повысить эффективность терапии?
Последовательность действий повышает шансы на ремиссию: сначала подтвердить диагноз и убрать провоцирующие факторы, затем стабильно выполнять уход и только после этого корректировать терапию по ответу. Эффект часто срывается из‑за пропусков в режиме, контактов с раздражителями обуви и влажной среды.
- Фиксируйте триггеры: потливость, длительная окклюзия обувью, конкретные материалы стелек или носков — замените их на гипоаллергенные варианты.
- Применяйте эмолент ежедневно, даже при улучшении; подбирайте текстуру по сезону и степени сухости.
- Своевременно делайте лабораторную верификацию при подозрении на микоз, чтобы не лечить «вслепую» экзему как грибок и наоборот.
- Согласуйте поддерживающий режим: редкие «точечные» курсы хуже, чем короткие, но регулярные стратегии контроля.

Как менялись рекомендации по лечению дерматита за последние 10-15 лет?
Эволюция подходов шла от симптоматического купирования к управлению барьером кожи и модификации триггеров. Укрепилась роль постоянных эмолентов, точечного противовоспалительного контроля и обязательной дифференциации с микозами стоп перед назначением этиотропной терапии.
- Расширился спектр топических средств: помимо классических кортикостероидов применяются стероид‑сберегающие формулы для чувствительных зон и поддержания ремиссий.
- Больше внимания уделяется «анти‑окклюзионной» гигиене: выбор носков, быстрая сушка обуви, снижение мацерации межпальцевых промежутков.
- Алгоритмы подчёркивают раннее подтверждение грибковой природы (КОН/посев/ПЦР) при «мокасинной» картине, чтобы избежать лишних курсов противовоспалительных средств.

Мини-кейсы: типовые ситуации пациентов
Кейс 1. «После спортзала усиливается зуд между пальцами»
Контекст: молодая активность, плотные кроссовки, редкая смена носков. Вероятно сочетание мацерации и раздражения, требуется исключить микоз лабораторно. Оптимизация ухода и обуви снижает рецидивы.
Кейс 2. «Пузырьки на своде стоп, волнами»
Контекст: волнообразные рецидивы, жжение. Картина схожа с дисгидротической экземой; важны барьерный уход, контроль потливости, исключение микоза перед выбором тактики.
Кейс 3. «После новых стелек появилась сыпь по контуру»
Контекст: чёткая география высыпаний под ремешками/стельками. Подозрение на контактную сенсибилизацию; избегание материала и подбор альтернатив уменьшают обострения.
Кейс 4. «Трещины на пятках не заживают»
Контекст: боль при ходьбе, сухость, возможная венозная недостаточность. Нужна коррекция нагрузки и ухода, оценка на предмет инфекции и факторов, тормозящих заживление.
Кейс 5. «Одностороннее шелушение как “мокасин”»
Контекст: длительное стойкое шелушение, трещины. Приоритет — лабораторное подтверждение микоза перед началом этиотропной терапии.
FAQ: самые частые вопросы пациентов
Это грибок или дерматит: как понять?
Дифференциация возможна только при очной оценке: похожие симптомы встречаются и при дерматите, и при микозе. Для точного ответа берут соскоб для микроскопии/культуры или ПЦР по назначению врача. Самодиагностика часто ведёт к затяжному течению.
К кому идти первым: подологу или дерматологу?
Маршрут зависит от жалоб: при зудящих высыпаниях и подозрении на аллергию — к дерматологу; при трещинах, мозолях, мацерации от обуви — к подологу. При признаках инфекции или сильной боли нужна очная помощь без отсрочки.
Можно ли лечиться дома без визита?
Домашний уход ограничивается мягким очищением, аккуратным высушиванием и ежедневным эмолентом на сухие зоны. Агрессивные средства и самолечение противопоказаны. Решения о терапии принимает врач после осмотра.
Насколько быстро проходят симптомы?
Сроки зависят от причины, глубины повреждения барьера и сопутствующих факторов (потливость, обувь, венозные отёки). Обычно улучшение заметно в первые недели при соблюдении ухода и рекомендаций, но рецидивы возможны.
Нужны ли анализы всем?
Показания к лабораторной верификации возникают при подозрении на микоз, атипичном течении, рецидивах или отсутствии ответа на стартовую терапию. Выбор метода определяет врач на очном приёме.
Можно ли делать педикюр при дерматите?
Допустимо медицинское, бережное проведение по показаниям и вне обострения. В острых случаях с мокнутием и трещинами — только после осмотра специалиста и с соблюдением асептики.

Как записаться в клинику «Подология» (Москва)?
Запись на приём доступна онлайн на странице услуг и по телефонам регистратуры; можно выбрать удобное время и специалиста (дерматолог, подолог, смежные специалисты). Администратор поможет с подготовкой к визиту и подскажет, требуется ли брать сменную обувь или результаты предыдущих анализов.
- Выберите услугу и оставьте контактные данные для обратного звонка.
- Согласуйте дату и время, уточните, нужны ли анализы до визита.
- При остром состоянии сообщите администратору для приоритета записи.
Имеются противопоказания. Нужна консультация специалиста.
Дерматит кожи стоп — это разные состояния с похожими проявлениями, поэтому ключ к улучшению — подтвердить причину, убрать триггеры и следовать согласованному плану ухода. До очной консультации уместно вести короткий дневник симптомов и аккуратно высушивать кожу после душа, особенно между пальцами, избегая агрессивных средств. Для уточнения диагноза и тактики стоит записаться к профильному специалисту: дерматолог — при зудящих высыпаниях, подолог — при трещинах, мацерации и проблемах обуви. Онлайн-материалы дают общие ориентиры, но решения по лечению принимает врач на очной консультации.
Для уточнения причины при подозрении на микоз можно выполнить анализ на грибок ногтей и обсудить результаты со специалистом. Имеются противопоказания. Нужна консультация специалиста.