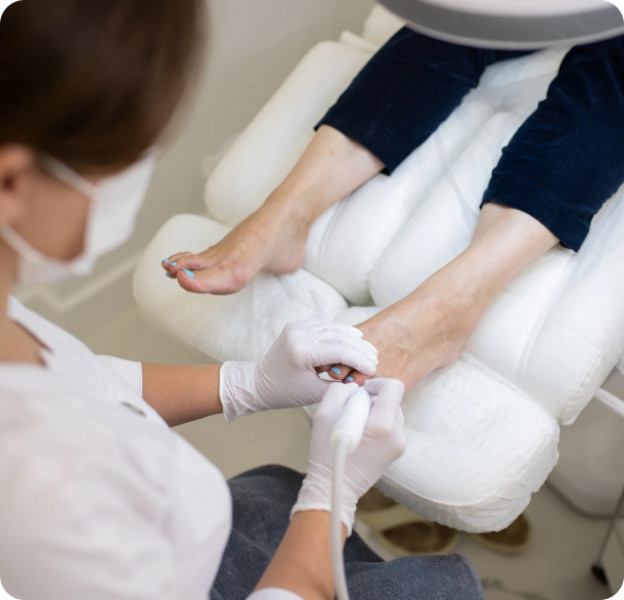
Что такое деформация Тейлора?
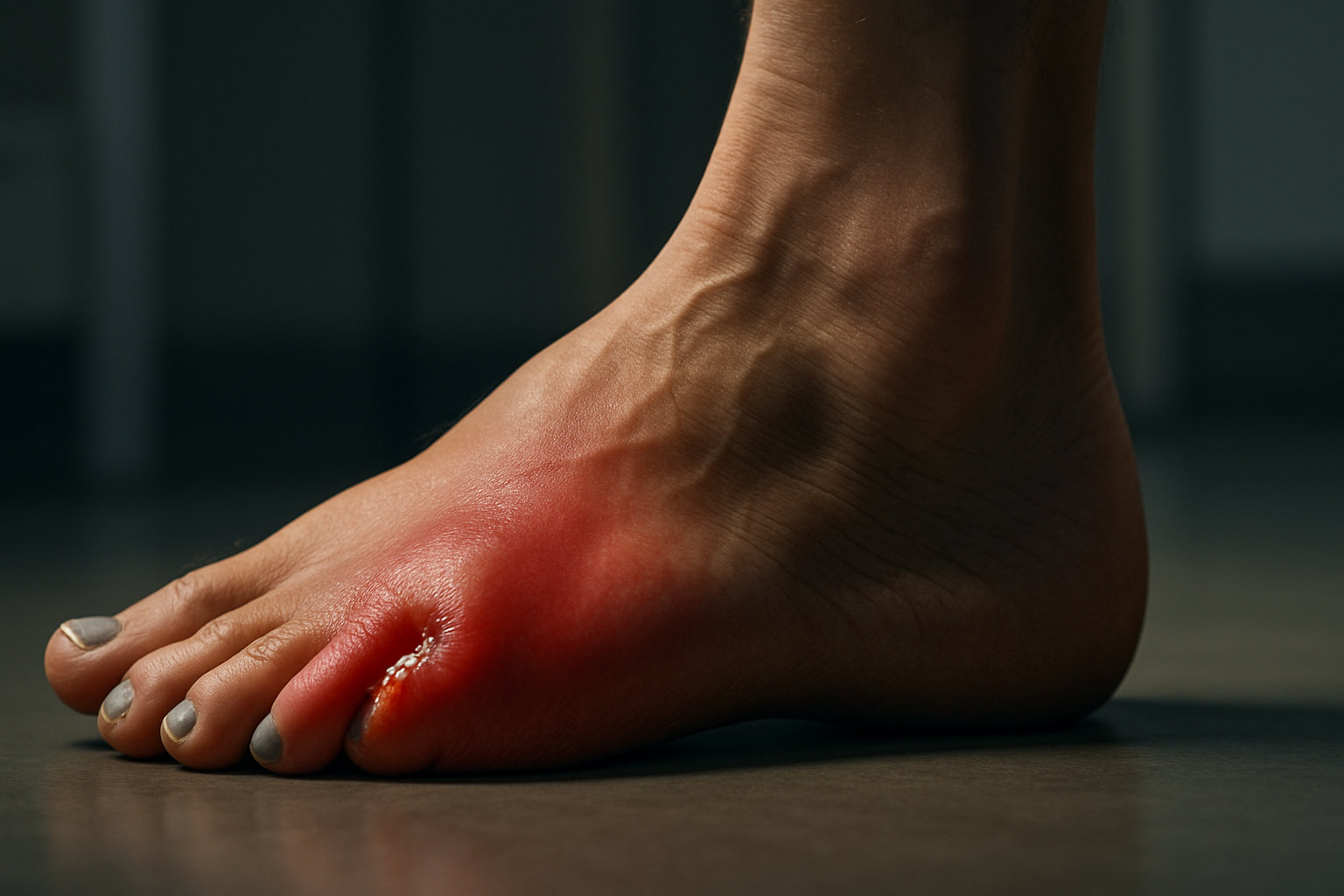
Деформация Тейлора (bunionette) — это выступ на наружной стороне основания мизинца, где пятый плюснефаланговый сустав смещается и образует «шишку», часто болезненную при трении обувью. Состояние близко по механике к классической «косточке» на большом пальце, но локализуется с латеральной стороны стопы и может приводить к искривлению мизинца внутрь.
Главный механизм — длительное избыточное давление на область пятого сустава, что со временем меняет ось костей и усиливает боковую выпуклость. В медицинской литературе деформацию также описывают как «digitus quintus varus», подчеркивая отклонение мизинца к центру стопы на фоне латерального выступа головки пятой плюсневой кости.
«Деформация Тейлора — это не просто косметическая “шишка”, а проявление нарушенной биомеханики переднего отдела стопы, которое прогрессирует при постоянном давлении и трении».
Почему ее назвали «Тейлора»
Название связано с ремесленниками-портными прошлого, которые часто сидели, скрестив ноги, увеличивая давление на наружный край стопы и провоцируя болезненный выступ у основания мизинца.

Какие причины приводят к искривлению мизинца стопы?
К искривлению мизинца при деформации Тейлора приводят сочетанные факторы: наследуемые особенности строения, биомеханические сдвиги и хроническое сдавление обувью. Узкий носок и высокий каблук усиливают трение и давление на пятый сустав, ускоряя смещение сустава и формирование болезненной выпуклости.
- Наследственные и анатомические факторы: увеличенная ширина головки V плюсневой кости, латеральная «дуга» ее диафиза, увеличение межплюсневого угла IV–V — все это повышает риск симптомной деформации.
- Биомеханика стопы: «широкая» передняя часть, гипермобильность, пронационные и супинационные паттерны могут перераспределять нагрузку на наружный край стопы.
- Обувь: узкий, суженный к носку дизайн, жесткие боковые швы и высокая пятка создают хроническое локальное давление и воспаление бурсы.
С течением времени постоянная перегрузка приводит к наружному выпячиванию головки V плюсневой кости и одновременному смещению мизинца кнутри, что визуально проявляется «шишкой» и отклонением пальца. При отсутствии коррекции привычек и биомеханики деформация обычно прогрессирует и становится более симптомной.
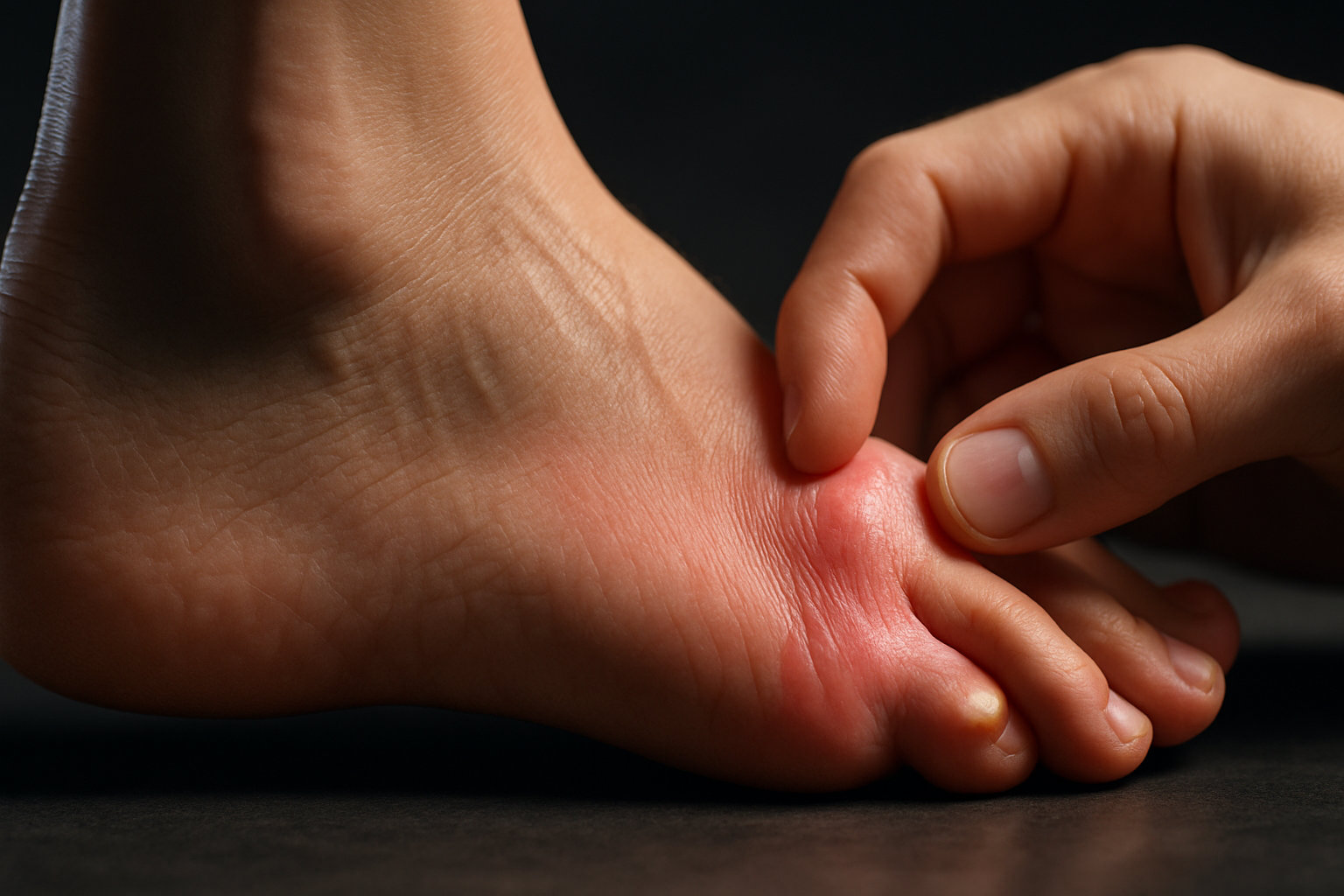
Какие симптомы могут насторожить при деформации мизинца?
Типичные проявления включают локальную боль у основания мизинца, усиливающуюся в тесной обуви, покраснение, отек и болезненную мозоль или натоптыш на наружном крае стопы. Нередко заметна твердая «шишка» на уровне пятого сустава, чувствительная при надавливании или длительной ходьбе.
- Видимая латеральная выпуклость у основания мизинца, иногда с натиранием и пузырями при трении обувью.
- Жжение, распирание к вечеру, ограничение выбора удобной обуви, снижение толерантности к нагрузке на передний отдел стопы.
- Постепенное отклонение мизинца к другим пальцам, изменение оси пальца и усиление дискомфорта при активности.
Пациенты часто описывают «припухлость сбоку стопы, которая мешает обуви»; при сохранении давления симптомы имеют тенденцию усиливаться со временем.
При нарастании боли и отека, трудности опоры или подозрении на воспаление мягких тканей необходим осмотр специалиста для уточнения причин и подбора безопасной тактики ведения.
Что считается «красными флагами» и требует осмотра хирурга стопы?
Красные флаги — это признаки возможного осложнения: инфекция, острый артрит, травма с переломом, ишемия тканей. Они требуют очной оценки хирургом стопы без задержки. Если есть сильная, нарастающая боль, выраженный отёк и невозможность опоры, ситуация может быть острой.
- Сильная боль «не по виду», быстрая прибавка отёка, резкая болезненность при касании.
- Покраснение с распространением, кожа горячая, возможны лихорадка, озноб.
- Раны, трещины с выделениями, неприятный запах, быстрое потемнение кожи.
- Невозможность наступить на стопу после травмы, деформация, подозрение на перелом.
- Онемение пальцев, побледнение или посинение, холодная кожа, снижение пульса на стопе.
- У людей с диабетом: незаживающая язва, внезапное ухудшение чувствительности, признаки инфекции.
При появлении этих признаков нужна срочная медицинская помощь: звоните 103 или 112. Самолечение и отсрочка визита повышают риск повреждения кожи, сустава и нейрососудистых структур.
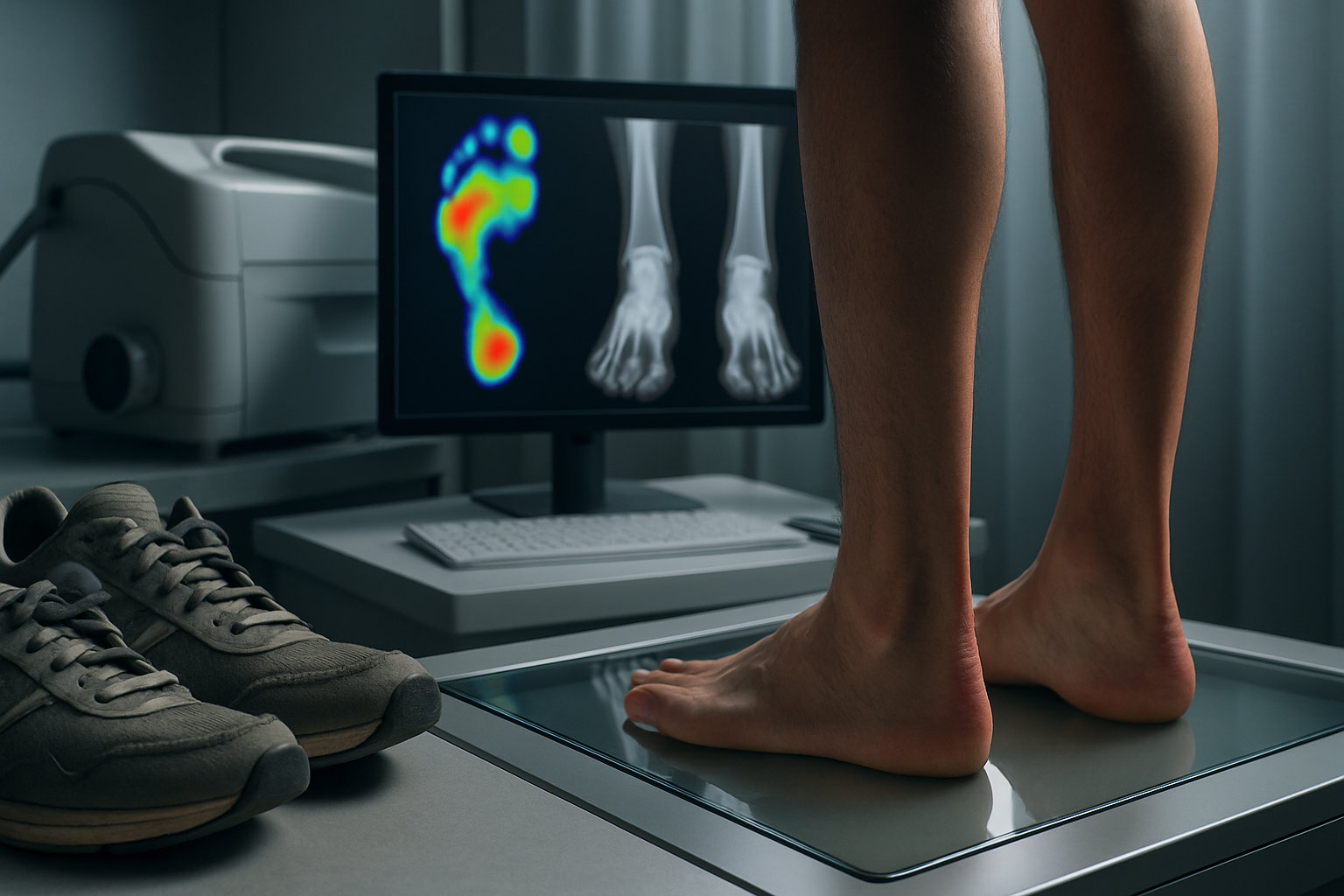
Как проходит диагностика у подолога?
Осмотр начинается с оценки жалоб и оси мизинца, измерения ширины переднего отдела стопы, зоны трения и наличия мозолей. Проводится пальпация пятого плюснефалангового сустава, проверка подвижности, тесты на боль при сдавлении и нагрузке.
- Визуальная оценка и маркировка зон давления, подбор разгрузки, анализ обуви и стелек.
- Подометрия, статодинамическая оценка походки, при необходимости — бароподометрия для карты давления.
- Фотометрия оси пальца до/после разгрузки, фиксация изменения болевого ответа.
- Направление на рентген стопы в нагрузке для измерения межплюсневых углов и типа деформации (по назначению врача).
При выраженном воспалении кожи и ногтевого валика подолог подключает дерматолога; при подозрении на костно-суставную патологию — травматолога-ортопеда. Для уточнения кожных изменений может применяться дерматоскопия ногтей и кожи стоп.
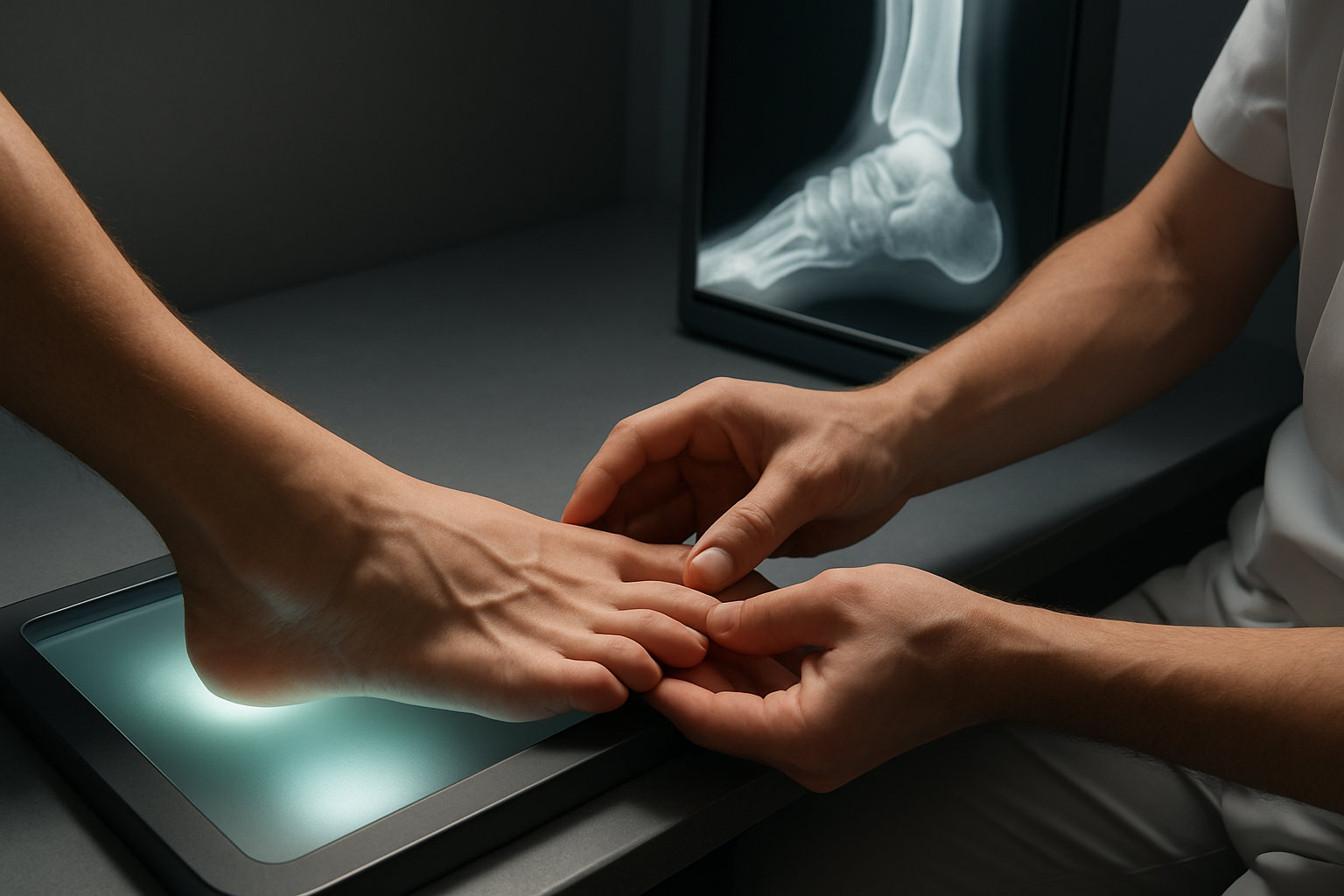
Что означает точность диагностических тестов?
Точность тестов описывают через чувствительность, способность выявлять состояние, и специфичность, способность отличать его от других причин. Чем выше чувствительность, тем меньше пропусков болезни; чем выше специфичность, тем ниже риск ложных срабатываний.
| Метод | Что показывает | Ограничения | Применение |
|---|---|---|---|
| Осмотр и пальпация | Боль при давлении на латеральный выступ, признаки трения | Субъективность оценки боли | Первичный скрининг, выбор разгрузки |
| Бароподометрия | Распределение давления при стоянии и ходьбе | Доступность, зависимость от техники шага | Подбор стелек и разгрузки |
| Рентген в нагрузке | Межплюсневые углы, тип bunionette | Не показывает мягкие ткани | Подтверждение деформации, планирование лечения |
Комбинация клинического осмотра и рентгена повышает диагностическую уверенность за счёт одновременной оценки симптомов и геометрии костей. Всегда важен клинический контекст: цифры помогают, но решение принимает врач после очной оценки.
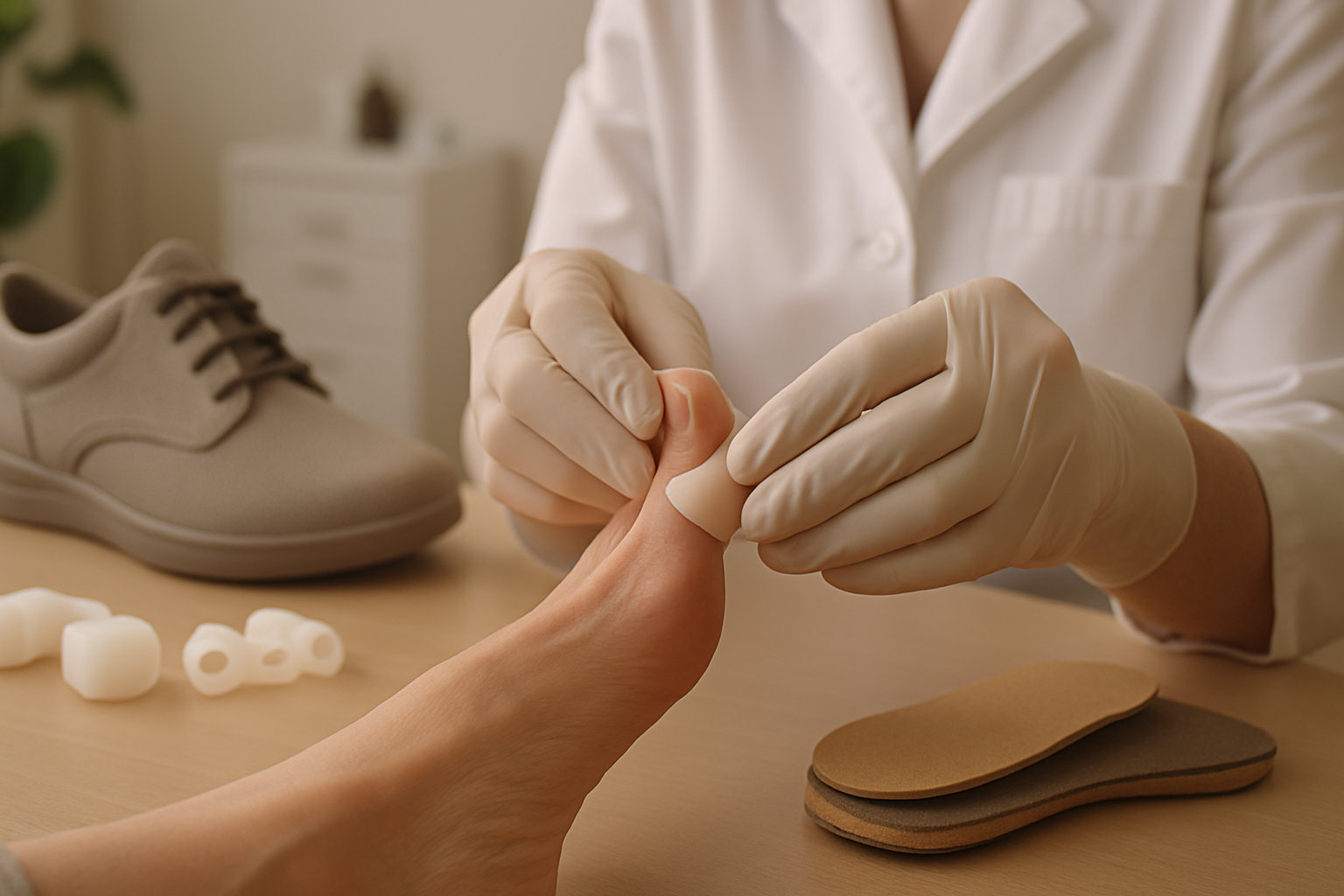
Какие методы лечения применяют подологи?
Подологическое лечение нацелено на снижение давления на область пятого сустава, уменьшение боли и профилактику прогрессирования. Базой служат подбор обуви с широким носком, локальная разгрузка выступа и работа с кожными осложнениями — мозолями и бурситом. Часто подключают индивидуальные разгрузочные элементы и обучение уходу за стопами.
- Ортезирование: межпальцевые разделители, бурсопротекторы, корректоры положения мизинца, индивидуальные элементы в стельках.
- Разгрузка и коррекция обуви: широкий носок, мягкие боковые панели, исключение узких жёстких союзок.
- Кожный уход: аппаратная обработка гиперкератоза, профилактика трещин, контроль влажности кожи.
- Тейпирование для перераспределения нагрузки; при необходимости — направление на тейпирование стопы.
- Рекомендации по стелькам и ортозам; при выраженной нагрузке — консультация по индивидуальным стелькам.
Если присутствуют дерматологические проблемы (экскориации, мацерация, онихомикоз), подолог координирует ведение с дерматологом; при стойкой боли и выраженном отклонении — с ортопедом. Для ухода за ногтями и кожей может применяться аппаратный медицинский педикюр.

Когда лечение проводит ортопед или хирург стопы?
Ортопедическое ведение показано при выраженной деформации, постоянной боли, ограничении повседневной активности, неэффективности консервативных мер. Хирургический вариант рассматривают при постоянном воспалении бурсы, значимом выступе и увеличении межплюсневого угла по рентгену.
- Нарастающая боль и отёк, несмотря на правильную обувь, ортезы и разгрузку.
- Частые рецидивы болезненной мозоли/бурсита на латеральном крае стопы.
- Выраженное смещение мизинца, конфликт с обувью, ограничение дистанции ходьбы.
- Рентген-признаки значимой деформации, планирование остеотомии или экзостозэктомии.
Для оценки показаний и выбора метода необходим очный осмотр травматолога-ортопеда; при планировании операции — консультация по анестезии, реабилитации и срокам возвращения к активности. Записаться можно на консультацию ортопеда или травматолога-ортопеда.

Что можно сделать дома безопасно при дискомфорте?
Домашние меры помогают уменьшить трение и нагрузку до очной консультации. Важно избегать агрессивных методов и самостоятельных «выправлений» пальца. Ниже — краткие ориентиры по безопасным шагам и запретам.
- Разгрузка
- Широкая обувь с мягкими боковыми стенками, тонкие швы, отсутствие жёсткого носка.
- Локальная защита
- Мягкий бурсопротектор или силиконовый разделитель для уменьшения трения.
- Уход за кожей
- Деликатная обработка утолщений без срезания глубоко, увлажнение кожи на ночь.
Что можно:
- Выбрать широкую удобную обувь и временно сократить длительные нагрузки.
- Использовать мягкие защитные накладки на выступающую область.
- Планировать очную оценку у специалиста для подбора ортезов.
Чего не делать:
- Не пытаться «выправлять» палец силой, не фиксировать жёсткими бинтами.
- Не вскрывать пузыри и не срезать мозоли глубоко в домашних условиях.
- Не носить узкую, жёсткую обувь и высокий каблук, усиливающие давление.
- Не применять раздражающие компрессы и «жгучие» смеси на кожу выступа.
- Не откладывать визит при нарастании боли, отёка или покраснения.
Для безопасной обработки кожи и профилактики рецидива можно рассмотреть медицинский педикюр; при необходимости разгрузки — консультацию по стелькам и ортозам. Персональные решения принимает врач на очном приёме.
Чего делать не стоит самостоятельно при искривлении мизинца?
Самолечение при деформации мизинца часто усиливает боль и травмирует ткани. Важно избегать агрессивных действий и средств, которые могут инфицировать кожу или усугубить воспаление. Безопаснее временно уменьшить нагрузку и запланировать очную оценку у профильного специалиста.
- Не «выправлять» палец силой и не перетягивать жёсткими бинтами или приспособлениями.
- Не срезать глубоко мозоли и натоптыши, не вскрывать пузыри в домашних условиях.
- Не использовать узкую и жёсткую обувь, высокий каблук, усиливающие давление на выступ.
- Не применять раздражающие компрессы, агрессивные кислоты и «жгучие» смеси на коже.
- Не откладывать визит при нарастающей боли, отёке, покраснении или появлении выделений.
Для аккуратной обработки утолщений и снижения трения лучше выбирать щадящие методы ухода и обратиться за очной консультацией. Для безопасной профессиональной обработки кожи уместен аппаратный медицинский педикюр.
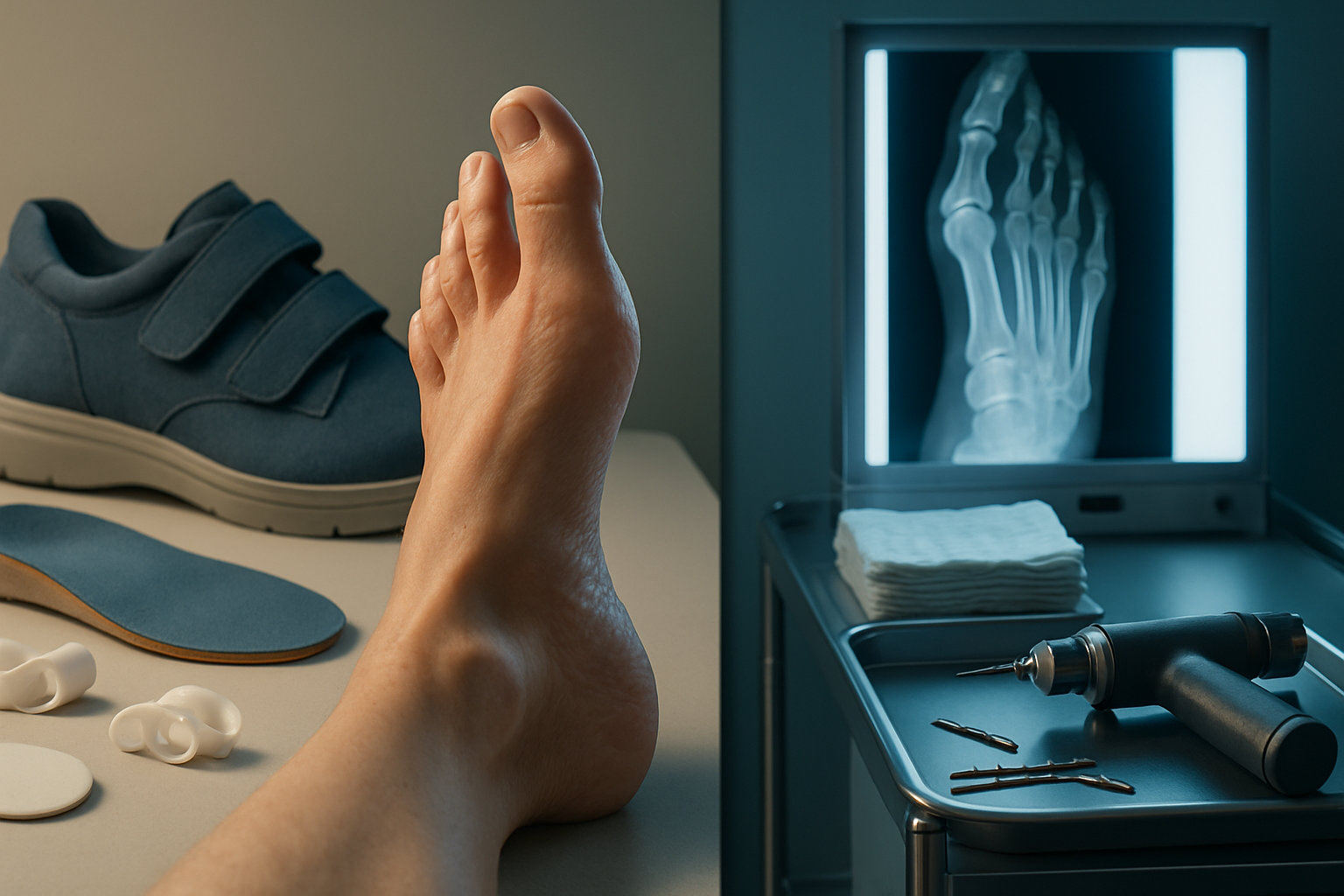
Как отличаются консервативное и хирургическое лечение?
Консервативный подход снижает давление на пятый сустав, уменьшает боль и помогает контролировать симптомы; хирургия корректирует ось кости и устраняет анатомическую причину выпуклости при выраженной деформации или неэффективности разгрузки. Выбор стратегии зависит от жалоб, клинического осмотра и данных рентгена.
| Метод | Эффективность | Риски | Ресурсы | Восстановление | Кому подходит |
|---|---|---|---|---|---|
| Консервативное лечение | Снижение боли, контроль трения, замедление прогрессирования | Недостаточная коррекция оси при выраженной деформации | Обувь, ортезы, уход за кожей | Без реабилитационных разрезов, постепенный эффект | Лёгкая–умеренная деформация, первые признаки |
| Хирургическое лечение | Коррекция оси, уменьшение выступа, решение причины конфликта | Инфекция, боль, отёк, необходимость реабилитации | Операционная, анестезия, послеоперационный контроль | От недель до месяцев, зависит от методики | Выраженная деформация, неэффективность консервативных мер |
Выбор — это компромисс между желаемым объёмом коррекции и допустимыми рисками и сроками восстановления; решение принимается после очной оценки специалистом.
Для планирования тактики показана очная встреча с профильным врачом: начните с консультации подолога, при показаниях — направляет к ортопеду.
Какие осложнения возможны без своевременной терапии?
Отсутствие лечения закрепляет перегрузку латерального края стопы и усиливает конфликт с обувью. Накапливаются кожные и суставные проблемы, растёт риск воспаления и ограничения активности. У людей с сопутствующими заболеваниями осложнения развиваются быстрее.
- Хронический бурсит и болезненные мозоли, трещины, мацерация кожи.
- Постоянная боль, снижение выносливости, ограничение дистанции ходьбы.
- Прогрессирование деформации, смещение оси мизинца, «конфликт» с соседними пальцами.
- Инфицирование раневых поверхностей, особенно при диабете и нарушении кровотока.
- Изменение биомеханики переднего отдела, перегрузка других суставов стопы.
Чтобы снизить риски, важны ранняя разгрузка, корректная обувь и профессиональный уход. При нарастающих симптомах уместна очная оценка и маршрутизация к ортопеду; записаться можно через консультацию подолога.

Кому чаще всего подходит профилактика у подолога?
Профилактический визит полезен тем, у кого уже есть трение в зоне мизинца, натоптыши или «шишка» снаружи стопы. Регулярный уход снижает риск бурсита, растрескивания кожи и усиления боли. Особенно актуальна профилактика при длительной ходьбе на работе, узкой обуви или изменении формы стопы после травм.
- Люди с ранними проявлениями деформации Тейлора: дискомфорт в тесной обуви, мозоли на латеральном крае.
- Пациенты с плоскостопием, гипермобильностью, «широкой» передней частью стопы.
- Тех, кто много ходит или бегает, носит защитную/форменную обувь, модельные пары с узким носком.
- Люди с диабетом или нарушением кровотока — для контроля кожи и профилактики язв.
- Пожилые пациенты с утолщёнными ногтями и сниженной чувствительностью кожи.
На приёме оценивают зоны давления, корректируют уход и обувь, при необходимости подбирают ортезы. Запись на первичную консультацию подолога помогает выстроить персональный план профилактики.
Стоимость/время/ресурсы: на что ориентироваться?
Организационные вопросы зависят от глубины проблемы и объёма ухода: от консультации и обработки кожи до подбора разгрузки и контроля динамики. Если на сайте клиники нет точных цен, удобно ориентироваться на базовый визит и дополнительные процедуры по показаниям.
| Этап | Что включает | Время | Ресурсы | Ориентир |
|---|---|---|---|---|
| Первичная консультация | Сбор жалоб, осмотр, карта давления, рекомендации | 30–40 мин | Кабинет подолога | По данным сайта клиники — ориентир |
| Обработка кожи | Щадящая обработка гиперкератоза, уход | 30–50 мин | Инструменты/насадки | По данным сайта клиники — ориентир |
| Разгрузка/ортезы | Подбор защитных накладок, элементов стельки | 15–30 мин | Ортез‑материалы | По данным сайта клиники — ориентир |
| Контрольный визит | Оценка динамики, коррекция плана | 20–30 мин | Кабинет подолога | По данным сайта клиники — ориентир |
Если требуется уход за кожей и ногтями в один визит, время увеличивают. Для профилактики трения в зоне мизинца полезен медицинский педикюр; при выраженной нагрузке — подбор стелек и ортозов.

Совет эксперта: на что обратить внимание в повседневной обуви?
Обувной чек‑лист помогает снизить трение и давление на выступ у мизинца. Важно сочетать ширину носка и мягкость боковых панелей, чтобы убрать «конфликт» с латеральным краем стопы. Подошва должна стабилизировать шаг без излишней жёсткости в носке.
- Форма: анатомический, достаточно широкий носок, без сужения к мизинцу.
- Материал: мягкие боковые стенки, минимальные грубые швы по наружному краю.
- Подошва: амортизация в переднем отделе, устойчивая пятка, умеренная гибкость.
- Высота: низкий или средний каблук, избегать высоких и тонких каблуков.
- Посадка: запас по ширине и высоте носка, корректная фиксация подъёма.
Практическое правило: примерять обувь к концу дня, когда стопа чуть больше, и пройтись по тверду и мягкому покрытию. Если латеральный край «ловит» шов или жесткую вставку — пара не подходит.
При склонности к натертостям уместны мягкие бурсопротекторы и подбор элементов разгрузки. За точными рекомендациями удобно обратиться на консультацию подолога.
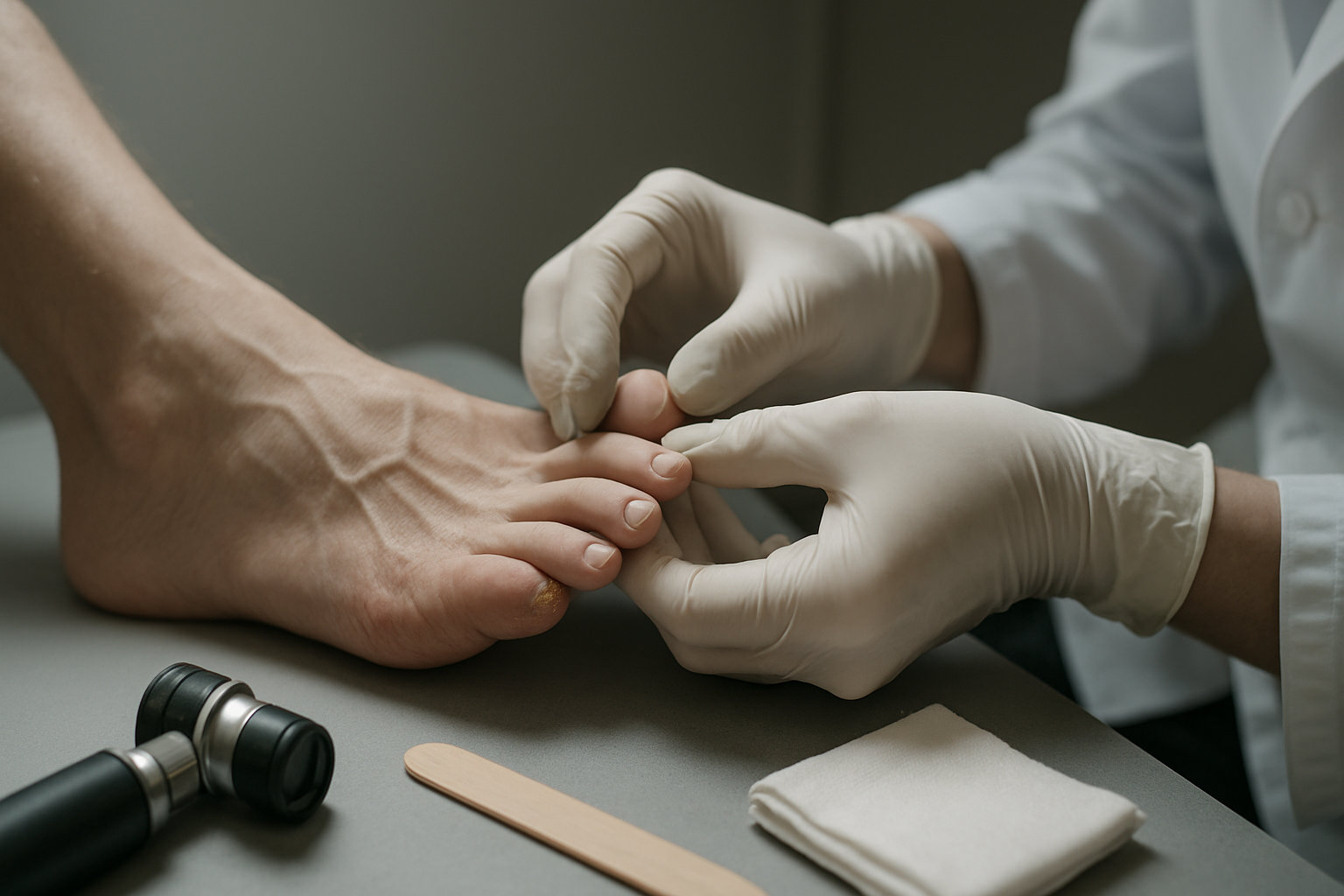
Взгляд с другой стороны: мнение дерматолога о проблемах кожи и ногтей при деформации
Дерматологический фокус при деформации мизинца — это защита кожи от хронического трения и контроль инфекций. Постоянное давление на латеральном крае провоцирует гиперкератоз, трещины, мацерацию, а у части пациентов — присоединение бактериальной или грибковой инфекции. Осмотр включает оценку мозолей, состояния межпальцевых промежутков и ногтевой пластины мизинца.
- Риски: мацерация под бурсопротекторами, микротравмы и вторичная инфекция при самостоятельном срезании мозолей.
- Признаки возможной инфекции: покраснение по периферии, болезненность, мокнутие, неприятный запах.
- Ногти: утолщение, деформация, подногтевой гиперкератоз при онихомикозе; вросший край из‑за сдавления обувью.
Для уточнения природы очагов и исключения грибкового процесса дерматолог может рекомендовать дерматоскопию ногтей и кожи стоп; при необходимости — лабораторную верификацию перед лечением. Совместное ведение с подологом снижает повторные травмы и рецидивы.
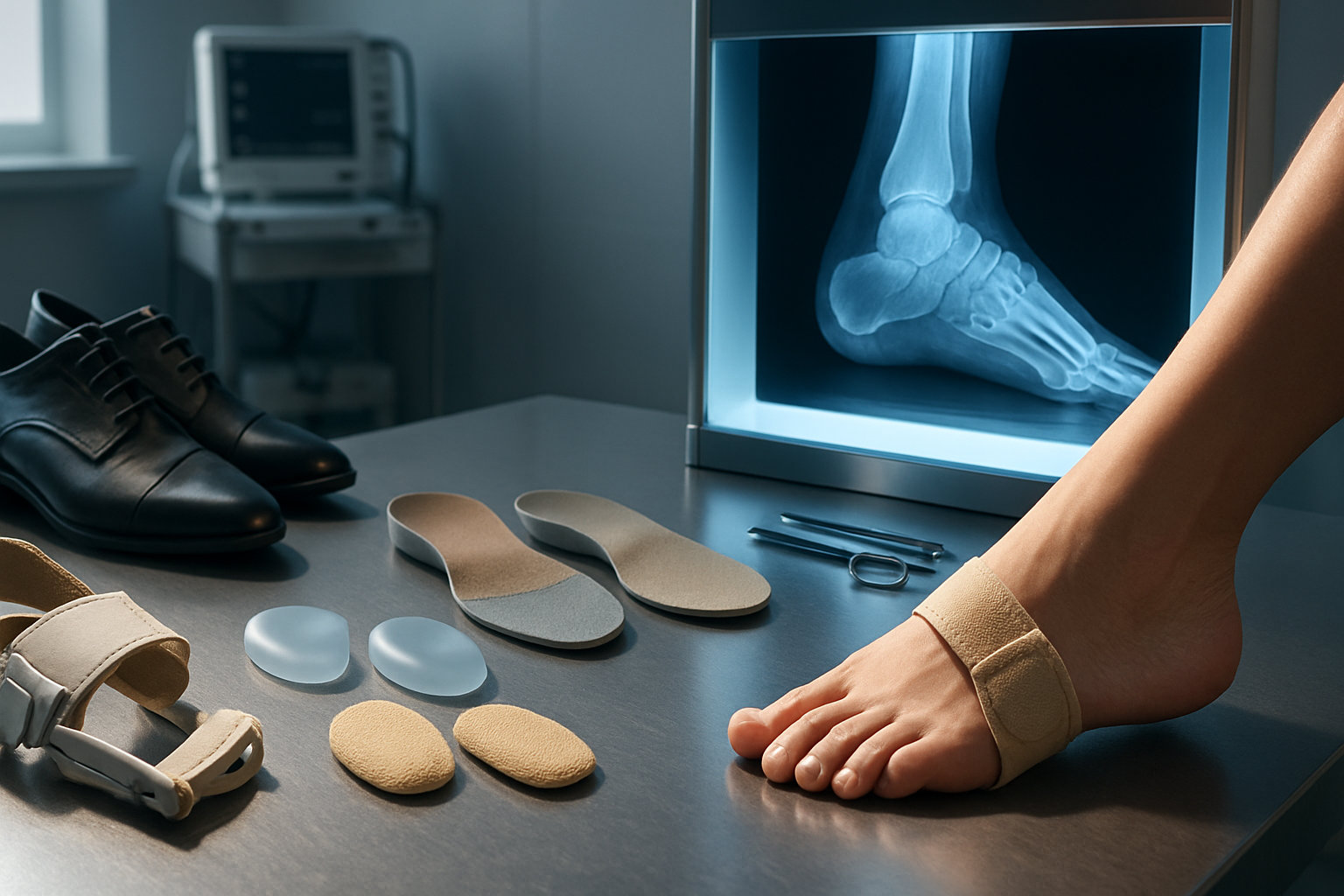
Как менялись рекомендации за последние 10-15 лет?
Текущий тренд — ранняя разгрузка и адресная профилактика вместо ожидания «крупной шишки». Шире используются индивидуальные элементы в стельках и мягкие защитные накладки, а хирургические подходы смещаются к малотравматичным остеотомиям с планированием по рентгенограммам в нагрузке. Больше внимания уделяется оценке походки и перераспределению давления.
- Переход от универсальных «жёстких» корригирующих средств к персонализированным ортезам и обучению выбору обуви.
- Интеграция фотофиксации и функциональных тестов для мониторинга динамики симптомов.
- В хирургии — акцент на восстановление оси и стабильную фиксацию при выраженной деформации, с прогнозируемыми сроками реабилитации.
В практику устойчиво вошло междисциплинарное ведение: подолог — базовая разгрузка, дерматолог — кожа и ногти, ортопед — критерии операции и её планирование. Такой маршрут повышает безопасность и снижает частоту обострений.

Мини-кейсы: типичные ситуации пациентов в Москве
Кейс 1: офисная обувь с узким носком, вечерняя боль сбоку стопы, плотная мозоль. Подолог подбирает защитную накладку и широкую колодку, уменьшает гиперкератоз; дерматолог исключает грибок при изменениях ногтя, при необходимости направляет на анализ на грибок ногтей. Через 4–6 недель дискомфорт снижается при соблюдении рекомендаций.
Кейс 2: бегун-любитель, боль в зоне V плюснефалангового сустава после увеличения объёма тренировок. Выявлена перегрузка латерального края, корректируется выбор кроссовок и добавляется разгрузочный элемент стельки; симптоматика уменьшается при постепенном возврате к нагрузке и контроле техники.
Кейс 3: пациент с диабетом, трещины и мокнущие участки у мизинца. Командный подход: щадящая обработка кожи, контроль влажности, проверка обуви, мониторинг заживления. При признаках инфицирования — прицельная терапия по результатам очной оценки.
Что объединяет кейсы
Ранняя разгрузка, корректная обувь и бережный уход за кожей стабилизируют состояние и уменьшают риск рецидивов; при стойкой боли и выраженном выступе целесообразна оценка ортопедом.
FAQ: самые частые вопросы пациентов
Деформация Тейлора — это «шишка» у основания мизинца, которая часто натирается обувью. Ниже — короткие ответы на типовые вопросы. Информация носит общий характер; персональные решения принимает врач на очном приёме.
Деформация проходит сама?
Обычно нет: без разгрузки и коррекции обуви «шишка» и трение сохраняются. Консервативные меры уменьшают боль и замедляют прогрессирование; при выраженной деформации рассматривают хирургическую коррекцию.
Какая обувь лучше при боли снаружи стопы?
Широкий носок без сужения к мизинцу, мягкие боковые стенки, амортизирующая подошва, невысокий устойчивый каблук. Важно примерять пару к вечеру и проходить тест-дорожку в магазине.
Помогут ли стельки и разделители?
Часто да: индивидуальные элементы разгружают латеральный край и снижают трение. Подбор выполняет специалист после осмотра и оценки походки.
Когда нужен хирург?
При постоянной боли, крупных рецидивирующих мозолях, конфликте с обувью и подтвержденной по рентгену выраженной деформации — после очной консультации ортопеда.
Можно ли делать педикюр при «шишке» у мизинца?
Да, медицинский, щадящий: цель — безопасно уменьшить гиперкератоз и снизить трение. Эстетические агрессивные методы и «глубокие срезы» дома не рекомендуются. Записаться можно на медицинский педикюр.
К кому идти сначала?
Оптимально начать с подолога для разгрузки и ухода; при выраженной деформации и боли — к ортопеду. У кожных проблем и измененных ногтей полезна консультация дерматолога.

Как записаться в клинику «Подология» (Москва)?
Быстрый маршрут: выбрать удобное время, подготовить краткое описание жалоб и фото обуви, в которой возникает боль. На приёме важно обсудить режим нагрузки и пары, в которых дискомфорт минимален — это ускорит подбор разгрузки.
- Оставить заявку онлайн на консультацию подолога с указанием предпочтительного времени.
- Принести на приём ежедневную обувь и спортивную пару для оценки износа и точек давления.
- После осмотра при необходимости получить маршрутизацию к ортопеду/дерматологу и план коррекции.
Подсказка: снимите лак с ногтей и наденьте свободную обувь на визит. Имеются противопоказания. Нужна консультация специалиста.
Деформация Тейлора чаще связана с особенностями строения стопы и трением обуви, поэтому ключ к контролю симптомов — разгрузка латерального края и бережный уход за кожей. До визита полезно подготовить краткий дневник болей и фото пар, в которых сильнее дискомфорт, а также принести на приём повседневную и спортивную обувь для оценки износа. Очную тактику определяет профильный специалист: сначала подолог, при выраженной деформации и устойчивой боли — ортопед/хирург стопы, при кожных проблемах — дерматолог. Онлайн-материал даёт общие ориентиры; окончательное решение принимается на очной консультации с учётом жалоб и осмотра.
Записаться на первичную оценку и обсудить безопасные шаги удобно через консультацию подолога. Имеются противопоказания. Нужна консультация специалиста.