Почему возникает деформация пальцев стопы?
Ключевая мысль: большинство деформаций формируются постепенно из‑за сочетания нагрузки, особенностей анатомии и обуви, реже — после травм или на фоне системных заболеваний.
Деформация пальцев — это стойкое отклонение положения или формы пальцев, которое меняет распределение давления и походку, провоцируя мозоли и боль при ходьбе. Чаще причины комбинируются: дисбаланс мышц и сухожилий, узкая или высокая обувь, плоскостопие, «длинные» плюсневые кости, вальгус первого пальца, возрастные изменения связок и капсулы суставов, ревматические заболевания, диабет, перенесённые травмы и нейромышечные расстройства.
Взаимосвязи работают по принципу «цепочки»: например, вальгус большого пальца смещает нагрузку на 2–3 пальцы, со временем формируя молоткообразную деформацию и болезненные натоптыши; плоская стопа и удлинённые плюсневые кости усиливают перегрузку переднего отдела; узкая носовая часть обуви закрепляет патологический изгиб.
Факторы риска включают женский пол, возраст, семейную предрасположенность, особенности формы стопы, работу «на ногах» и хроническое воспаление суставов; длительная перегрузка без коррекции повышает вероятность прогрессирования и вторичных осложнений (мозоли, бурсит, ограничение обуви).
Систематические обзоры подчёркивают мультифакторный характер: биомеханика плюсневых костей и дисбаланс сгибателей/разгибателей — основа формирования молоткообразных деформаций, а вальгус первого пальца часто сосуществует с проблемами «младших» пальцев.
Какие первые признаки стоит обсудить с подологом?
Сигналы ранней стадии важны, потому что их коррекция проще и безопаснее.
Обсудите начальные изменения формы пальцев, дискомфорт в тесной обуви, потертости над суставами, появление мозолей и натоптышей, ощущение «схватывания» или «скручивания» пальца к вечеру, утомляемость переднего отдела стопы. Эти признаки отражают смещение нагрузки и растущий мышечно‑сухожильный дисбаланс при ходьбе.
Тревожными маркерами прогрессирования служат эпизоды «заедания» пальца в согнутом положении, боль при разгибании, ограничение подбора привычной обуви, локальное воспаление в зоне кожных утолщений. При сочетании с вальгусом большого пальца ранняя консультация помогает замедлить нарастание деформации соседних пальцев.
Подолог оценит тип стопы и паттерн давления, подберёт разгрузку, обучит уходу за кожей и ногтями, при необходимости направит к дерматологу при признаках кожной патологии или к хирургу стопы при фиксированной деформации и выраженном болевом синдроме. Для базовой маршрутизации подходит запись на консультацию подолога в удобное время.
Почему мозоли и натоптыши важны как «маяки» перегрузки?
Они формируются в зонах хронического давления и трения, часто над межфаланговыми суставами при молоткообразной деформации или под головками плюсневых костей при метатарзалгии; их рецидивы указывают на биомеханическую проблему, а не только на косметический дефект.
Когда нужен осмотр дерматолога, а когда хирурга стопы?
Правильный выбор специалиста экономит время и снижает риск осложнений.
К дерматологу направляют при признаках кожной или ногтевой патологии, которая может имитировать или утяжелять течение деформации: воспалённые мозоли и трещины, подозрение на грибок, бородавки, дерматит, болезненные гиперкератозы; для уточнения диагноза полезна дерматоскопия ногтей и кожи стоп.
К хирургу стопы показан осмотр при фиксированной деформации, выраженной боли несмотря на консервативные меры, стойком ограничении обуви и активности, рецидивирующих язвах/бурситах над суставами, грубом смещении пальцев, сочетании с тяжёлым вальгусом первого пальца. Решение о вмешательстве зависит от боли, степени деформации и влияния на функцию, а не только от внешнего вида.
- К дерматологу: воспалённые гиперкератозы, подозрение на онихомикоз, бородавки, кожные инфекции, атипичные высыпания на стопах.
- К хирургу стопы: фиксированные молоткообразные пальцы, стойкая боль и потеря функции, частые язвы/бурсит, выраженный конфликт с обувью, сопутствующий тяжёлый вальгус.
- Через подолога: первичная оценка, разгрузка и маршрутизация при пограничных состояниях и сочетанной патологии.
Клинические рекомендации подчёркивают: «показания к направлению на хирургическую оценку определяются степенью боли, выраженностью деформации и влиянием на ношение обычной обуви», при отсутствии эффекта консервативной терапии — плановая консультация ортопеда/хирурга стопы.
Какие красные флаги требуют срочного обращения к врачу?
Есть ситуации, когда промедление опасно, а самопомощь не подходит.
- Внезапная сильная боль в пальце или стопе, невозможность опоры, травма с подозрением на перелом или вывих — звоните 103/112.
- Быстрый нарастающий отёк, покраснение и жар кожи, лихорадка, болезненность при прикосновении — звоните 103/112.
- Побледнение, похолодание пальца, онемение или «ползание мурашек», ослабление пульса на стопе — звоните 103/112.
- Рана, кровянистое или гнойное отделяемое, язва, особенно при диабете или нарушении кровотока — звоните 103/112.
- Внезапная деформация пальца после щелчка/травмы, невозможность разогнуть палец — звоните 103/112.
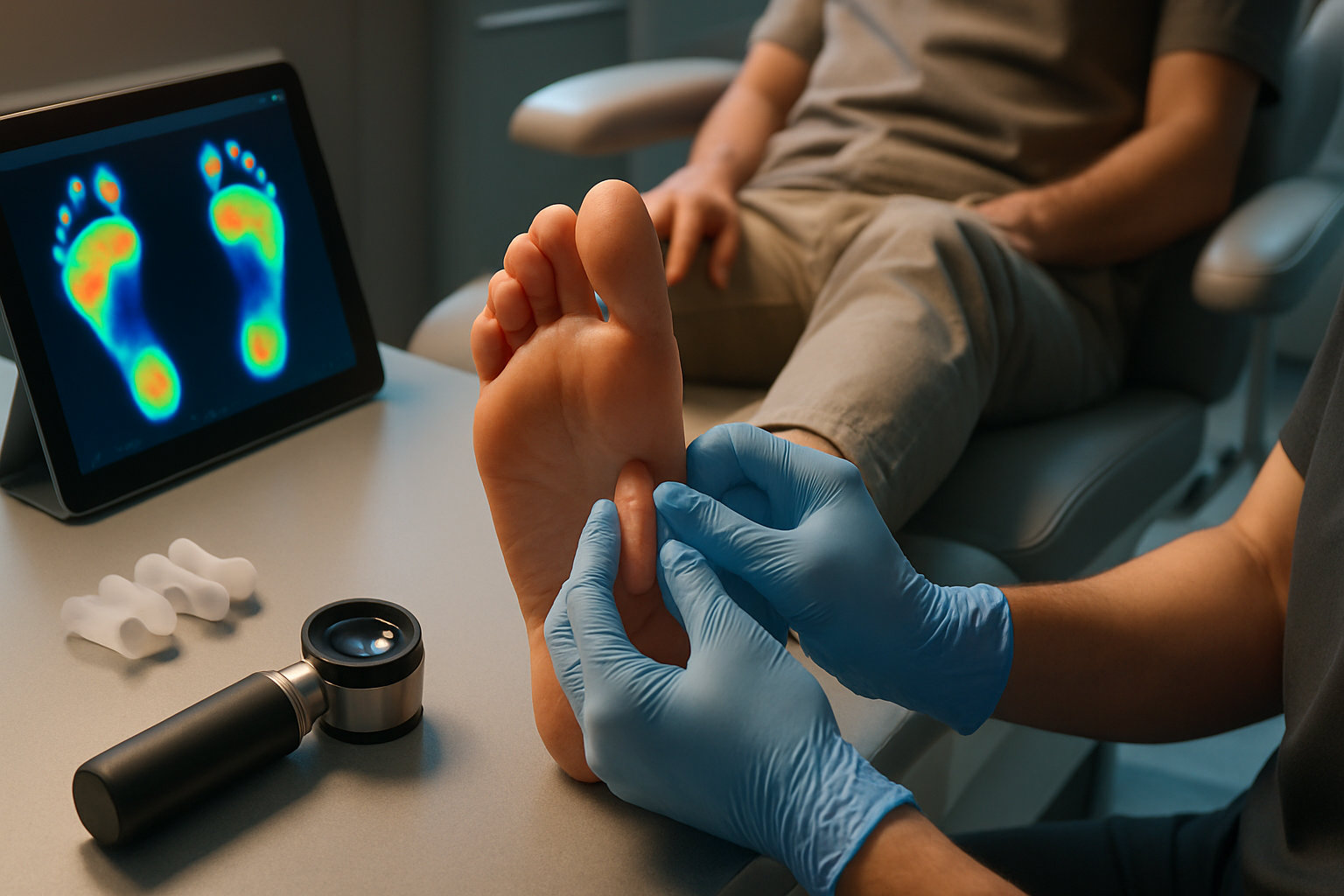
Как проходит диагностика у подолога?
Осмотр направлен на выявление источника боли и перегрузки, а также на выбор безопасной тактики.
Первичный приём включает беседу о жалобах и образе обуви, оценку походки, осмотр пальцев и кожи, проверку подвижности суставов, пальпацию болезненных зон, тесты с пассивным выпрямлением пальца для различения гибкой и фиксированной деформации. При необходимости анализируют состояние мозолей и трещин, чтобы понять, где возникает избыточное давление.
Инструментально подолог может выполнить статико‑динамическую оценку нагрузки (след стопы, распределение давления), косметическую обработку гиперкератозов для уточнения глубины проблемы и фотодокументацию. При подозрении на смешанную патологию кожи и ногтей подбирается углублённое обследование, например дерматоскопия ногтей и кожи стоп. При признаках фиксированной деформации или стойкой боли рекомендуется плановая оценка у ортопеда/хирурга стопы.
Когда нужны дополнительные исследования?
Рентген стоп в нагрузке — для оценки оси и суставов; при воспалении мягких тканей — решение о визуализации определяется клиникой; при стойких рецидивах мозолей — анализ биомеханики переднего отдела; при подозрении на грибок ногтей — микроскопия/ПЦР по назначению дерматолога.
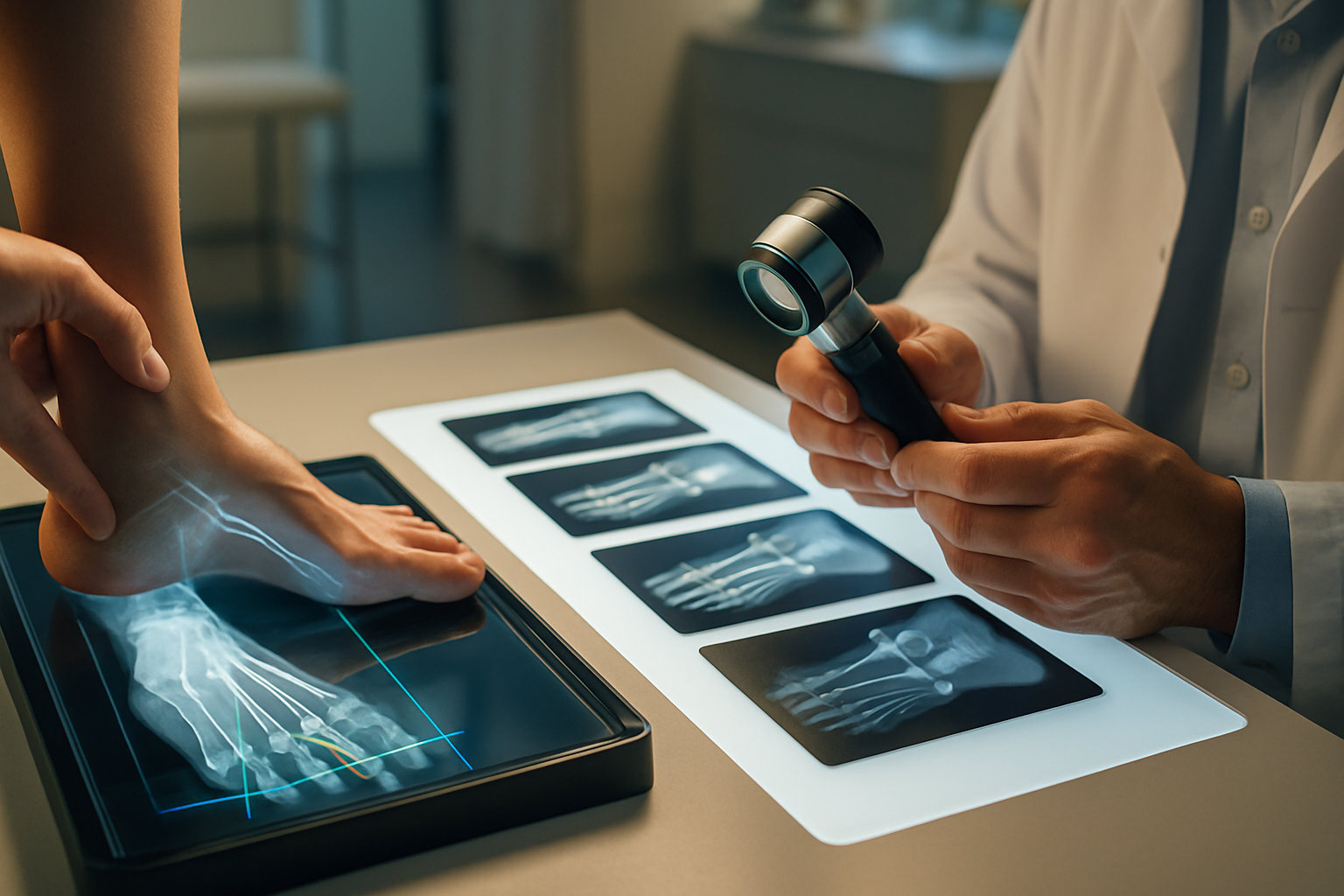
Что означает точность диагностических тестов?
Точность показывает, насколько тест помогает отличить одну причину боли от другой.
Чувствительность — доля случаев, которые тест правильно «находит»; специфичность — доля случаев, которые тест правильно «отсекает». В подологии клинические пробы (гибкость пальца, болезненность при разгибании, распределение давления) служат первичной сортировкой: они хорошо выявляют перегрузку и гибкие деформации, но не всегда различают сочетанные проблемы суставов и мягких тканей.
Рентген стоп в положении стоя повышает уверенность в оценке оси и степени деформации, особенно при подозрении на подвывихи и артроз; результат интерпретируется с учётом симптомов и осмотра. Дерматоскопические признаки помогают отличить гиперкератоз от бородавки или микоза, уменьшая риск ошибочной обработки; окончательный диагноз по коже и ногтям подтверждает врач‑дерматолог при необходимости лабораторных тестов.
Ни один отдельный тест не заменяет клинического осмотра: решения принимаются по совокупности жалоб, осмотра, функциональных проб и визуализации, если она показана.
Как хирург решает, нужна ли операция при деформации?
Главный критерий — влияние на жизнь: боль, функция, обувь.
Показания к операции складываются из трёх блоков: выраженная боль при нагрузке и в обуви, фиксированная деформация, которая не выпрямляется пассивно, и снижение функции — невозможность подобрать привычную обувь, ограничение активности, рецидивирующие мозоли/бурсит. Важны сопутствующие факторы: сочетание с тяжёлым вальгусом первого пальца, подвывихи в межфаланговых суставах, артроз, повторные язвы или конфликт с обувью.
Решение принимается после осмотра в положении стоя, функциональных проб на гибкость пальца и рентгена стоп с нагрузкой, где оценивают оси, подвывихи и длину плюсневых костей. Сначала обычно исчерпывают консервативные меры: разгрузка, стельки/ортозы, подбор обуви; при сохраняющейся боли и фиксированной деформации обсуждают операцию. При системных рисках (плохое кровоснабжение, активная инфекция, декомпенсация хронических болезней) вмешательство откладывают до стабилизации состояния.
Какие цели у операции?
Устранить болевой конфликт и восстановить опороспособность переднего отдела стопы, а не только «выпрямить» палец; план часто комбинируют (коррекция плюсневой кости, мягких тканей, межфалангового сустава).
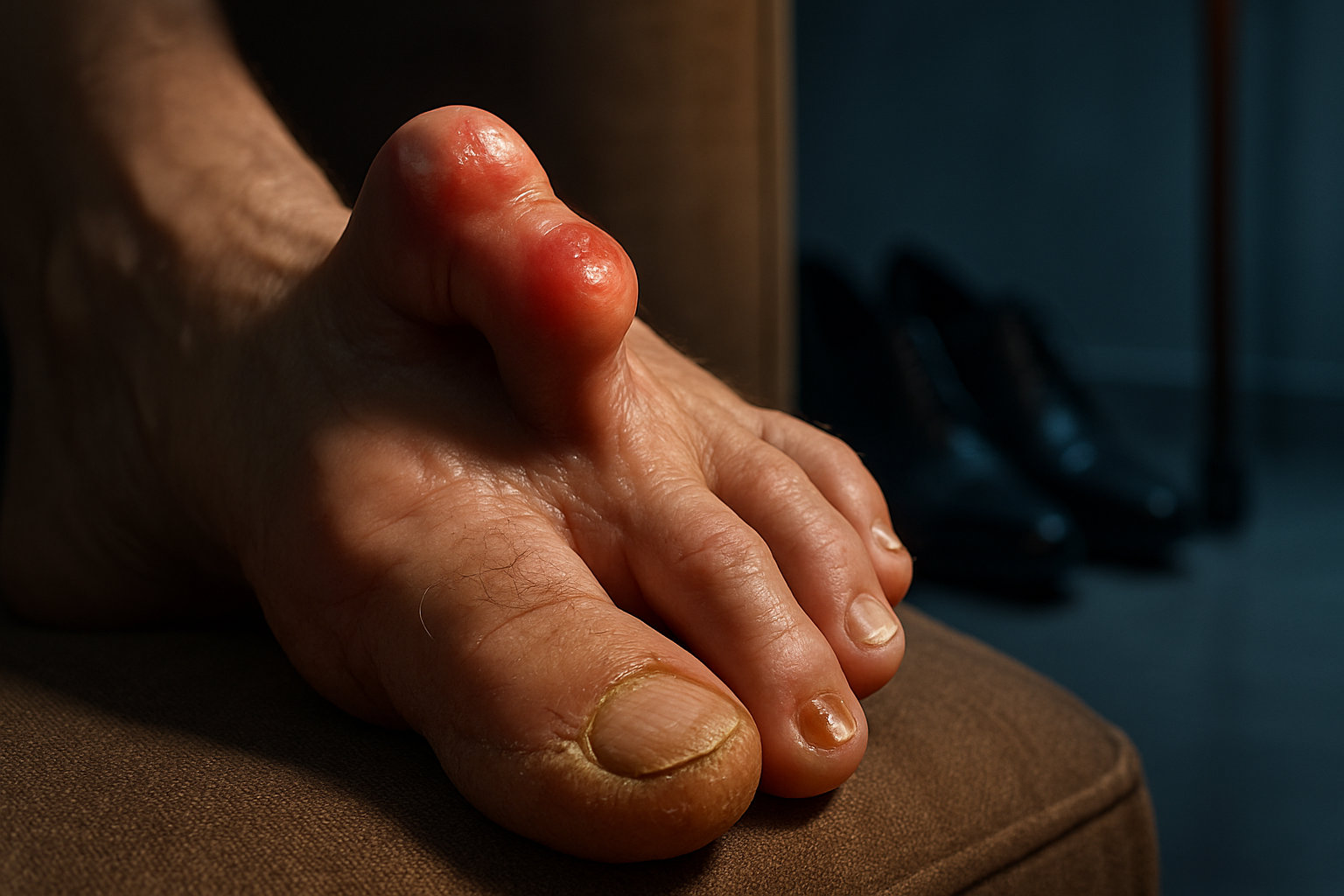
Какие риски и осложнения связаны с запущенной формой?
Чем дольше сохраняется перегрузка, тем выше шанс хронических проблем.
Запущенные деформации ведут к устойчивому перераспределению давления: формируются болезненные натоптыши и мозоли, бурсит над суставами, воспаление кожи, трещины и вторичное инфицирование. Фиксированное положение пальцев провоцирует подвывихи и артроз межфаланговых и плюснефаланговых суставов, прогрессирующий «конфликт» с обувью и ограничение ходьбы.
При длительном течении возрастают риски язв, особенно при нарушении чувствительности или кровотока, присоединяется нейропатическая боль, усиливается метатарзалгия из‑за перегрузки соседних лучей. На фоне хронического воспаления возможны деформации соседних пальцев и «цепная» нестабильность переднего отдела, что усложняет план лечения и увеличивает сроки восстановления.
Клинический фокус: прогрессирование фиксированности и боли обычно идёт быстрее при сочетании с выраженным вальгусом первого пальца и укорочении/удлинении отдельных плюсневых костей; ранняя разгрузка уменьшает риск осложнений.

Что можно сделать дома безопасно при начальных изменениях?
Цель — уменьшить перегрузку и трение до очного осмотра.
- Разгрузка
- Выбирайте обувь с широким носком, средней жёсткости союзкой, устойчивой подошвой, перепадом невысоким, чтобы уменьшить давление на пальцы.
- Защита кожи
- Используйте мягкие гелевые межпальцевые разделители и защитные колпачки, чтобы снизить трение в зоне мозолей и болезненных выступов.
- Маршрутизация
- Для подбора разгрузки и оценки гибкости запишитесь на консультацию подолога; при выраженной боли и фиксированности — к ортопеду.
| Что можно | Чего не делать |
|---|---|
| Носить широкую удобную обувь, использовать мягкие разделители | Не расцарапывать и не «срезать» мозоли самостоятельно |
| Ограничить длительную стоячую работу и высокие каблуки | Не фиксировать палец жёсткими бинтами без назначения |
| Следить за кожей: увлажнение, бережная обработка пилкой | Не греть и не делать агрессивные ванночки при воспалении |
| Фотофиксация изменений для врача | Не принимать обезболивающие длительно без осмотра |
Важно: домашние меры снимают нагрузку, но не заменяют очной оценки причин деформации; персональные решения принимает врач на приёме.

Чего делать не стоит при боли и деформации пальцев?
Некоторые действия усиливают воспаление и ускоряют прогрессирование.
- Не «срезайте» и не выжигайте мозоли, не используйте кислотные пластыри без осмотра — риск ожога и инфицирования.
- Не фиксируйте палец жёсткими бинтами или скотчем — можно усилить отёк и нарушить кровоток.
- Не носите тесную обувь, узкий мыс, высокие каблуки — это увеличивает давление на суставы и усиливает боль.
- Не делайте силовые попытки «выпрямить» палец — возможны микротравмы связок и капсулы.
- Не откладывайте очную оценку при нарастающей боли, воспалении кожи, появлении ран или трещин.
Если есть сомнения, запишитесь на консультацию подолога для подбора разгрузки и ухода; при фиксированной деформации — к ортопеду.

Какие методы лечения применяют подолог и ортопед?
Подход комбинированный: разгрузка, уход за кожей, коррекция биомеханики.
- Подолог
- Аппаратная обработка гиперкератозов и трещин, бережное удаление мозолей, обучение уходу за кожей и ногтями, подбор межпальцевых разделителей, силиконовых колпачков и разгрузочных подушечек; маршрутизация к дерматологу/ортопеду при сочетанной патологии. При подозрении на кожные изменения — дерматоскопия ногтей и кожи стоп.
- Ортопед
- Оценка оси и степени деформации, назначение индивидуальных стелек и ортезов, рекомендации по обуви, план реабилитации. При сохранении боли и фиксированной деформации — обсуждение хирургических опций. Для первичного шага подходит консультация ортопеда.
- Сопутствующие меры
- Контроль нагрузки, модификация активности, обучение «гигиене обуви», фотомониторинг изменений; при выраженном трении — аккуратная разгрузка тейпом в рамках тейпирования.
Какие операции выполняет хирург стопы?
Выбор техники зависит от типа деформации, её гибкости и сопутствующих изменений.
- Мягкотканные вмешательства: релиз сухожилий-сгибателей/разгибателей, капсулотомия для коррекции положения пальца и снижения тяги.
- Фаланговые процедуры: резекционные артропластики, остеотомии фаланг для выпрямления при молоткообразной/когтеобразной деформации.
- Плюсневые остеотомии: коррекция длины/угла плюсневых костей при перегрузке головок и подвывихах плюснефаланговых суставов.
- Комбинированные операции: одновременная коррекция первого луча при вальгусе плюс лечение деформаций «младших» пальцев, чтобы восстановить баланс нагрузки.
- Фиксация: временные спицы/винты или малые импланты по показаниям; реабилитация и возврат к активности — по плану хирурга.
Задача операции — снять болевой конфликт и восстановить опору переднего отдела, эстетика вторична; окончательный план формируется после очной оценки и визуализации.
Как хирург выбирает метод операции?
Выбор техники — это баланс между эффективностью, рисками и временем восстановления.
Ключевые критерии включают тип деформации (молоткообразная, когтеобразная, перекрёстная), степень фиксированности, выраженность боли и конфликт с обувью, наличие артроза и подвывихов, «формулу» стопы (длина плюсневых костей), а также сопутствующие состояния — кровоток, чувствительность, кожа. Миниинвазивные методы чаще применяют при умеренных, гибких деформациях; открытые и комбинированные — при грубых смещениях и ревизионных случаях.
Рентген в нагрузке помогает оценить оси и суставы, по результатам планируют вмешательство на мягких тканях, фалангах и/или плюсневых костях. Задача — восстановить опору и снизить боль, эстетика вторична; поэтому метод выбирают персонально, иногда комбинируя несколько этапов в один доступ. При активном воспалении кожи или декомпенсации хронических болезней операцию откладывают до стабилизации.
Когда предпочтительна миниинвазивная коррекция?
При сохранённой подвижности суставов, умеренных углах деформации и отсутствии тяжёлого артроза; она снижает травму мягких тканей и может ускорять возврат к активности. При сложных и рецидивных случаях рациональнее гибридные или открытые техники.

Чем отличаются ортопедические стельки от силиконовых корректоров?
Это разные задачи: перераспределение нагрузки против локальной защиты пальцев.
| Параметр | Ортопедические стельки | Силиконовые корректоры |
|---|---|---|
| Цель | Перераспределяют давление по стопе, поддерживают своды, уменьшают перегрузку плюсневых головок | Локально разделяют/выравнивают пальцы, снижают трение и точечное давление |
| Влияние на биомеханику | Системная коррекция опоры и походки | Локальная модификация положения пальцев |
| Показания | Плоскостопие, метатарзалгия, комбинация с деформациями пальцев | Мозоли, натёртости, конфликт пальцев в обуви, начальные отклонения |
| Ограничения | Не выпрямляют фиксированные деформации | Не перераспределяют общую нагрузку, ограничены при грубых деформациях |
| Подбор | По результатам осмотра/нагрузочного теста; возможны индивидуальные | По размеру и зоне дискомфорта; подбираются под обувь |
Компромисс: часто лучшую защиту даёт сочетание — стельки разгружают передний отдел, а корректоры уменьшают трение и конфликт между пальцами. Для первичного подбора доступен раздел стельки и ортозы.

Какие мифы о деформации пальцев встречаются чаще всего?
Некоторые распространённые убеждения мешают начать безопасное лечение вовремя.
- «Всегда всё можно выпрямить упражнениями». Упражнения полезны для гибких форм, но фиксированные деформации они не устраняют; важна разгрузка и оценка причины.
- «Если удалить мозоль, проблема решится». Мозоль — следствие перегрузки; без коррекции давления она вернётся, а агрессивное удаление повышает риск осложнений.
- «Силиконовый корректор исправит любой палец». Он защищает и смещает мягко, но не меняет анатомию при грубых и фиксированных отклонениях.
- «Операция делается ради красоты». Цель — уменьшить боль и восстановить опору; эстетический эффект вторичен и зависит от клинической задачи.
- «Стельки бесполезны». При правильном подборе они снижают перегрузку и симптомы, повышая комфорт и выносливость в повседневной активности.
Разумная стратегия — оценка у профильного специалиста и поэтапная коррекция: уход за кожей, разгрузка стельками, локальная защита, а при стойкой боли и фиксированности — обсуждение хирургии.

Как менялись врачебные рекомендации за последние 10-15 лет?
Подход стал более персонализированным и щадящим.
Три сдвига выделяются чётко: акцент на раннюю разгрузку и коррекцию обуви, широкое внедрение индивидуальных стелек и локальных ортезов; переход к малоинвазивным и комбинированным операциям вместо «моно» техник; мультидисциплинарная маршрутизация — подолог, дерматолог, ортопед/хирург стопы с опорой на визуализацию в нагрузке. В рекомендации вошла оценка влияния деформации на качество жизни, а не только на угол на рентгене.
Изменился и фокус профилактики: системная работа с кожей и ногтями, контролем трения, ранним решением проблем обуви, а также документирование динамики фотофиксацией. Телемедицинские консультации используются для предварительного трияжа, но окончательные решения принимаются очно. В реабилитации выросла роль дозированной нагрузки и подбора кроссовок под тип походки.
Современная цель — восстановить функцию и снизить боль с минимальной травмой тканей; эстетика рассматривается как дополнительный, а не основной результат.

Стоимость/время/ресурсы: на что ориентироваться в Москве?
Ниже — ориентиры по шагам маршрута без индивидуальных расчётов.
| Этап | Что включено | Ресурсы | Время | Примечания |
|---|---|---|---|---|
| Первичная оценка | Осмотр, трияж, базовые рекомендации | консультация подолога | 30–45 минут | Маршрутизация к дерматологу/ортопеду при показаниях |
| Оценка кожи и ногтей | Уточнение природы гиперкератозов/бородавок | дерматоскопия ногтей | 15–30 минут | По решению дерматолога — лабораторные тесты |
| Консервативная разгрузка | Подбор опоры, локальная защита | стельки и ортозы | 1–2 визита | Адаптация 2–4 недели |
| Тейпирование | Временная коррекция, снижение трения | тейпирование | 20–30 минут | Курс индивидуальный |
| Комплексная коррекция | Комбинация методов при устойчивых жалобах | лечение деформаций | По плану | Сроки зависят от степени деформации |
Важно: это ориентировочные шаги и сроки; итоговая программа формируется после очной оценки и может отличаться.

Совет эксперта: как повысить удобство и снизить риск рецидива?
Стабильный результат держится на трёх китах: обувь, разгрузка, контроль кожи.
- Обувь: широкая носовая часть, устойчивый задник, средняя жёсткость союзки, умеренный перепад каблука. Для спорта — подбор кроссовок по типу шага и покрытию.
- Разгрузка: индивидуальные стельки при плоскостопии и метатарзалгии, мягкие межпальцевые разделители для снижения трения в «конфликтных» зонах.
- Кожа и ногти: регулярный уход, бережная обработка гиперкератозов, профилактика трещин; при сомнительных очагах — дерматоскопия ногтей.
Дополнительно помогает фотофиксация изменений и контроль нагрузки в период адаптации стелек. При повторяющихся натоптышах и усиливающемся «конфликте» с обувью — плановый визит для корректировки разгрузки. Имеются противопоказания. Нужна консультация специалиста.

Мини-кейсы: типовые ситуации из практики
Реальные сценарии помогают понять, когда достаточно разгрузки, а когда нужна очная оценка у хирурга стопы.
Кейс 1. Офисная работа, узкая обувь, «шишка» на первом пальце и мозоль на втором. Жалобы на боль к вечеру, палец «залипает» в обуви, мозоль рецидивирует. Решение: анализ обуви и походки, подбор стелек и мягких межпальцевых разделителей, бережная обработка гиперкератоза у подолога, фотофиксация динамики; при сохранении боли — плановая оценка у ортопеда.
Кейс 2. Бегун-любитель с длинным вторым пальцем и натёртостями. Боль при длительных пробежках, натоптыши под 2–3 лучами. Решение: временное ограничение объёма бега, подбор кроссовок и стелек под тип шага, локальная защита силиконовыми колпачками; возвращение нагрузки ступенчато, контроль симптомов.
Кейс 3. Пожилой пациент с фиксированным «молотком» и конфликтом с обувью. Боль постоянная, палец не выпрямляется пассивно, бурсит на тыле пальца. Решение: разгрузка даёт неполный эффект; обсуждение хирургической коррекции после оценки рентгенограмм в нагрузке, план восстановления и профилактика рецидива за счёт коррекции первого луча при показаниях.
Кейс 4. Подозрение на кожную патологию, маскирующую перегрузку. Болезненные утолщения кожи с неоднородным рисунком, сомнение между бородавкой и мозолью. Решение: осмотр у подолога с маршрутизацией на дерматоскопию ногтей и кожи, далее — выбор тактики по результатам.

FAQ: самые частые вопросы пациентов
- Можно ли выпрямить палец без операции? Гибкие формы часто удаётся компенсировать разгрузкой, стельками и локальными корректировками; при фиксированной деформации обсуждается хирургия.
- Помогут ли упражнения? Упражнения поддерживают подвижность и кровоток, уменьшают дискомфорт, но не устраняют выражённую фиксированную деформацию.
- Мозоль — это болезнь кожи или признак перегрузки? Чаще это следствие давления и трения; без перераспределения нагрузки рецидивы вероятны.
- Когда идти к дерматологу, а когда к ортопеду? При сомнительных кожных очагах и проблемах ногтей — к дерматологу; при боли, фиксированности, конфликте с обувью — к ортопеду.
- Нужны ли всем стельки? Нет. Они показаны при перегрузке переднего отдела, плоскостопии, сочетанных деформациях; подбираются индивидуально.
- Можно ли использовать силиконовые корректоры ежедневно? Да, если комфортно и нет раздражения кожи; они защищают от трения, но не исправляют анатомию при грубых деформациях.
- С чего начать маршрут? С первичной оценки и трияжа: удобно записаться на консультацию подолога; при показаниях будет организована маршрутизация к профильным специалистам.
Деформация пальцев чаще формируется постепенно и влияет на комфорт, выбор обуви и нагрузку при ходьбе; ключ к безопасности — ранняя оценка и адресная разгрузка. До визита полезно подготовить короткий список симптомов с фотофиксацией изменений и отметить, какая обувь усиливает боль, а также обсудить с врачом цели: уменьшение боли, повышение опоры, профилактика рецидивов. Для очной оценки подойдёт профильный специалист: подолог — для трияжа и ухода за кожей, ортопед/хирург стопы — при фиксированной деформации и стойкой боли, дерматолог — при сомнительных кожных очагах. Материал даёт общие ориентиры, персональные решения принимаются на очной консультации с учётом жалоб и осмотра.
Чтобы обсудить первый шаг и подобрать безопасную разгрузку, запишитесь на консультацию подолога. Имеются противопоказания. Нужна консультация специалиста.