Почему появляются черные или коричневые пятна на ногтях?
Коротко: темная полоска или пятно на ногте — это чаще всего след травмы или пигментации, реже — признак инфекции или опухолевого процесса ногтевого аппарата; ключ к безопасности — оценка причины и динамики изменений.
Меланонихия — общее название потемнения ногтя из‑за меланина; она возникает при активации меланоцитов (например, трение обувью, воспаление, беременность) или их пролиферации (невус, реже меланома). Частая доброкачественная причина — подногтовое кровоизлияние после удара или бега; пятно обычно смещается по мере роста ногтя и имеет вид «синяка». Потемнение бывает и при инфекциях: грибок меняет цвет и структуру пластины, бактерии (например, Pseudomonas) дают темно‑зеленый/почерневший оттенок. Реже встречаются системные факторы (эндокринные нарушения, дефициты питания) и лекарственные влияния, давая множественные полосы на нескольких ногтях.
В исследовании причин потемнения ногтей подногтовое кровоизлияние составило 29,1%, невус матрикса — 21,8%, а травма — 14,5% случаев, что подтверждает превалирование доброкачественных причин.
Термины и отличия
- Подногтематома
- Скопление крови под ногтем после травмы; «синяк» вырастает вместе с ногтем, обычно без пигментного хвоста на коже вокруг.
- Продольная меланонихия
- Темная полоса от лунки к краю; при злокачественном процессе может расширяться и иметь «грязные» края.
- Признак Хатчинсона
- Выход пигмента на околоногтевую кожу; тревожный маркер меланомы ногтя.

Какие тревожные признаки требуют срочного визита к врачу?
Коротко: экстренность определяют быстрые изменения, выход пигмента на кожу, кровотечение, боль и деформация — повод не откладывать очный осмотр дерматолога/хирурга стопы.
- Полоса/пятно темнеет, становится шире или меняет контуры за недели, особенно на одном пальце.
- Пигмент «переходит» на околоногтевую кожу (признак Хатчинсона) или появляется новый узелок/язвочка.
- Кровотечение, нарастающая боль, разрушение или отслойка ногтя без явной травмы.
- Темная «полоса» не смещается с ростом пластины, в отличие от гематомы.
Когда срочно: при стремительном росте пятна, распространении пигмента на кожу, кровотечении, выраженной боли или деформации звоните 103/112; далее — очный осмотр с дерматоскопией и решением о биопсии.
Около четверти меланом ногтя протекают без видимой пигментации (амеланотические варианты), маскируясь под воспаление или «расщепление» ногтя; настораживают болезненность, кровоточивость и разрушение пластины.
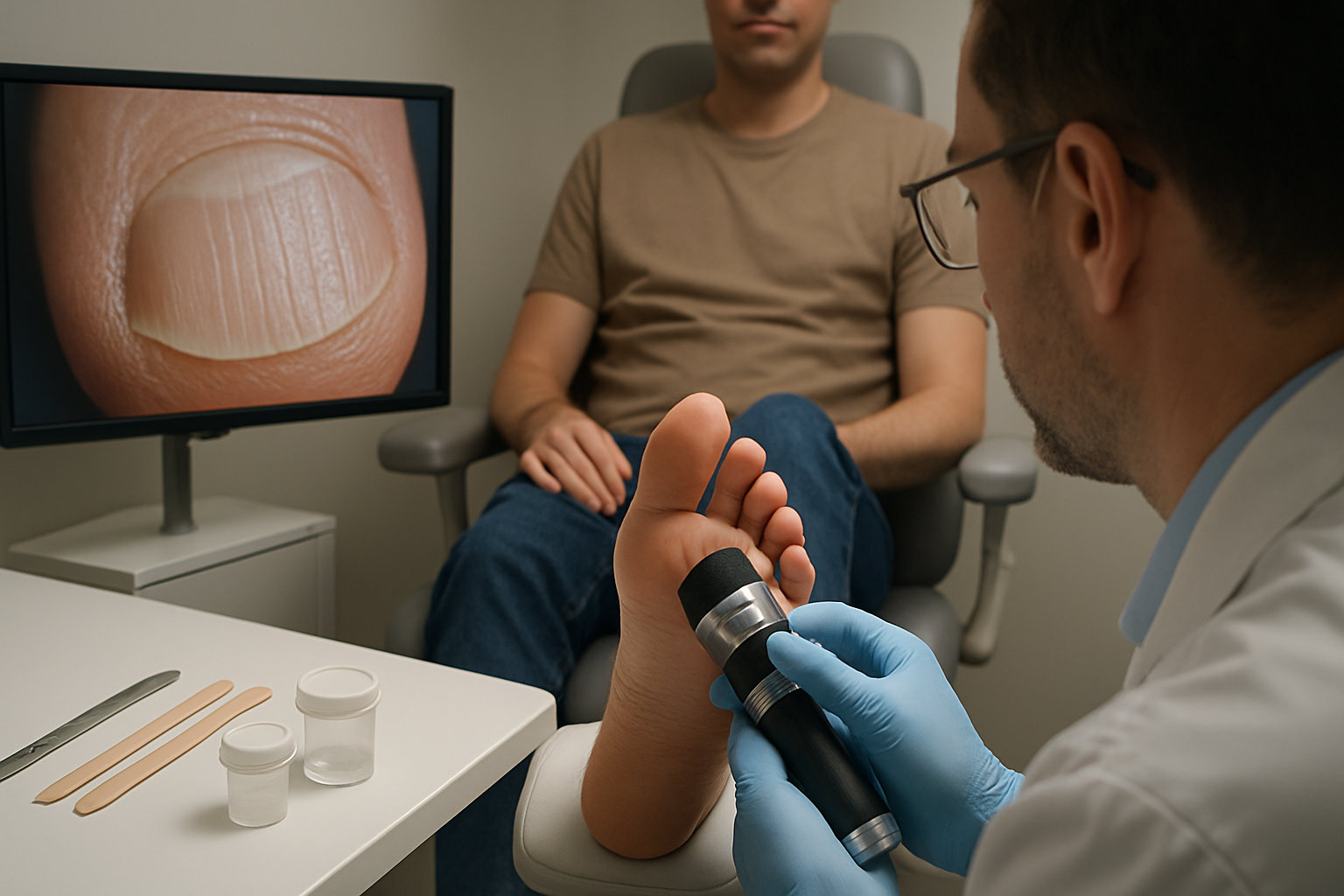
Как проходит диагностика у подолога?
Коротко: базовый маршрут включает сбор анамнеза, осмотр, дерматоскопию ногтевого аппарата, скрининг на грибок и оценку динамики; при сомнениях — направление к дерматологу для микологии/биопсии.
На первичном приеме подолог уточняет травмы, обувь, хронические болезни и лекарства, затем оценивает цвет, форму и толщину пластины, кожу вокруг и «смещение» пятна с ростом ногтя. Далее выполняется дерматоскопия ногтей — неинвазивный метод, позволяющий разглядеть характерные признаки грибка («руины», подногтевой гиперкератоз) и настораживающие пигментные паттерны. При подозрении на микоз показаны микроскопия КОН и культура/ПЦР; дерматоскопические признаки имеют умеренную точность и должны подтверждаться лабораторно.
Чувствительность КОН‑микроскопии при онихомикозе достигает 89,6%, специфичность около 66,7% в отдельных исследованиях; комбинация с дерматоскопией повышает прогностическую ценность результата [УДД: наблюдательные исследования]. Отрицательные тесты не исключают ранний микоз — требуется клиническая корреляция и, при необходимости, повторное исследование. При подозрении на опухолевую природу (мононихия, расширение полосы, признак Хатчинсона) подолог направляет к дерматологу/онкодерматологу для биопсии матрикса.
Что дает дерматоскопия при грибке
Метанализ показывает, что признаки «ruin appearance» и подногтевой гиперкератоз обеспечивают чувствительность около 67–72% и специфичность ~65%, помогая отобрать пациентов на микологию [GRADE: умеренное, гетерогенность высокая].
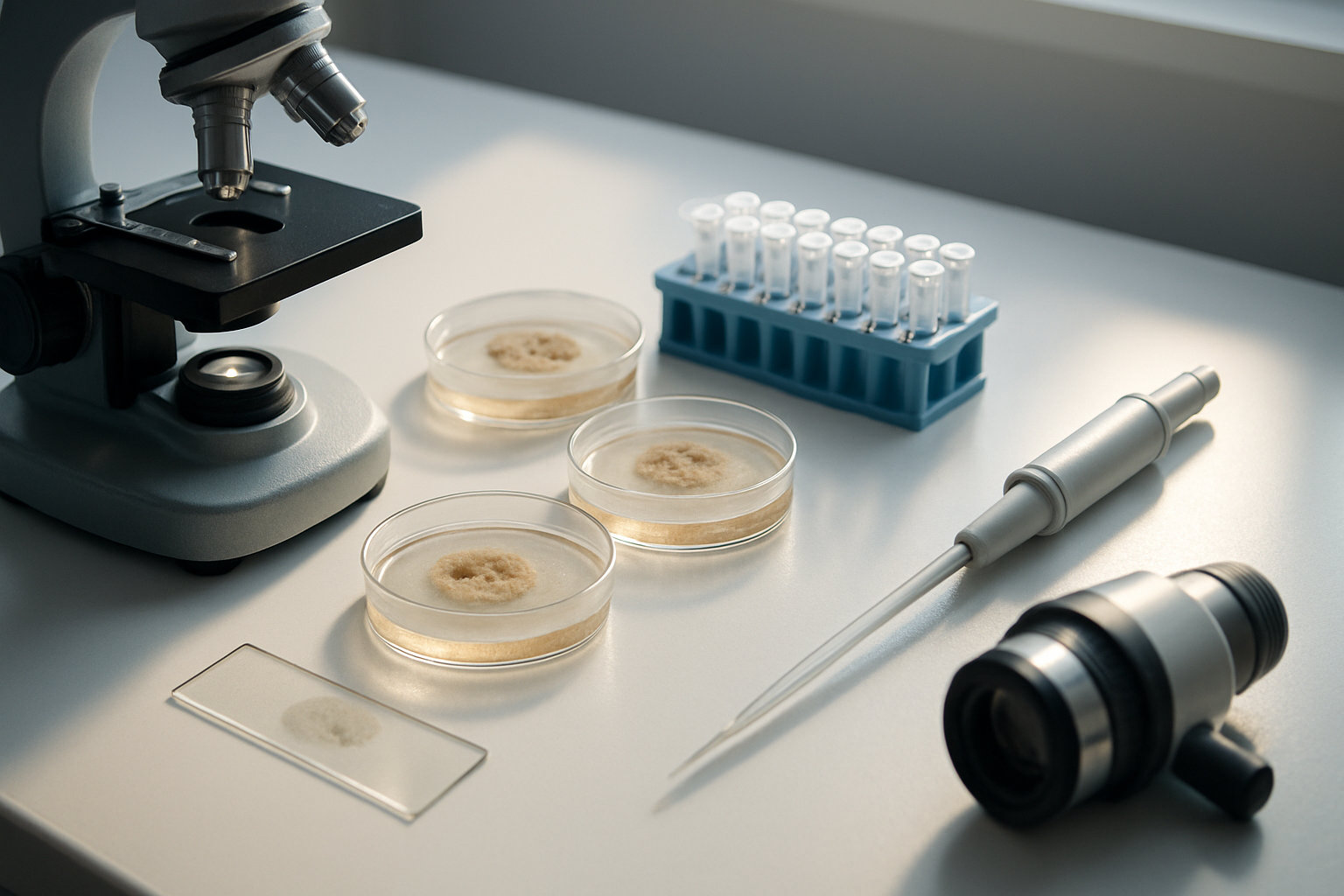
Что означает точность диагностических тестов?
Коротко: точность теста — это его способность верно отличать болезнь от ее отсутствия; ключевые метрики — чувствительность, какая доля больных будет выявлена, и специфичность, какая доля здоровых будет верно «отсечена».
Для онихомикоза базовые методы включают микроскопию КОН, культуральный посев и ПЦР, каждый из них имеет разную диагностическую ценность и сроки выполнения. Дерматоскопия повышает предварительную вероятность диагноза за счет типичных признаков («ruin appearance», подногтевой гиперкератоз), но требует лабораторного подтверждения, так как паттерны частично пересекаются с небактериальными и непигментными состояниями. В метаанализах дерматоскопические признаки демонстрируют умеренную чувствительность и специфичность, что полезно для отбора на микологию, но не для окончательного решения. Для пациента это означает: один «отрицательный» тест не всегда исключает проблему, при высокой клинической вероятности исследования повторяют или комбинируют.
Практика интерпретации результатов
Если первичная КОН‑микроскопия отрицательна, но клиническая картина убедительна, целесообразно повторение и/или дополнение посевом или ПЦР; комбинация методов увеличивает суммарную диагностическую уверенность.
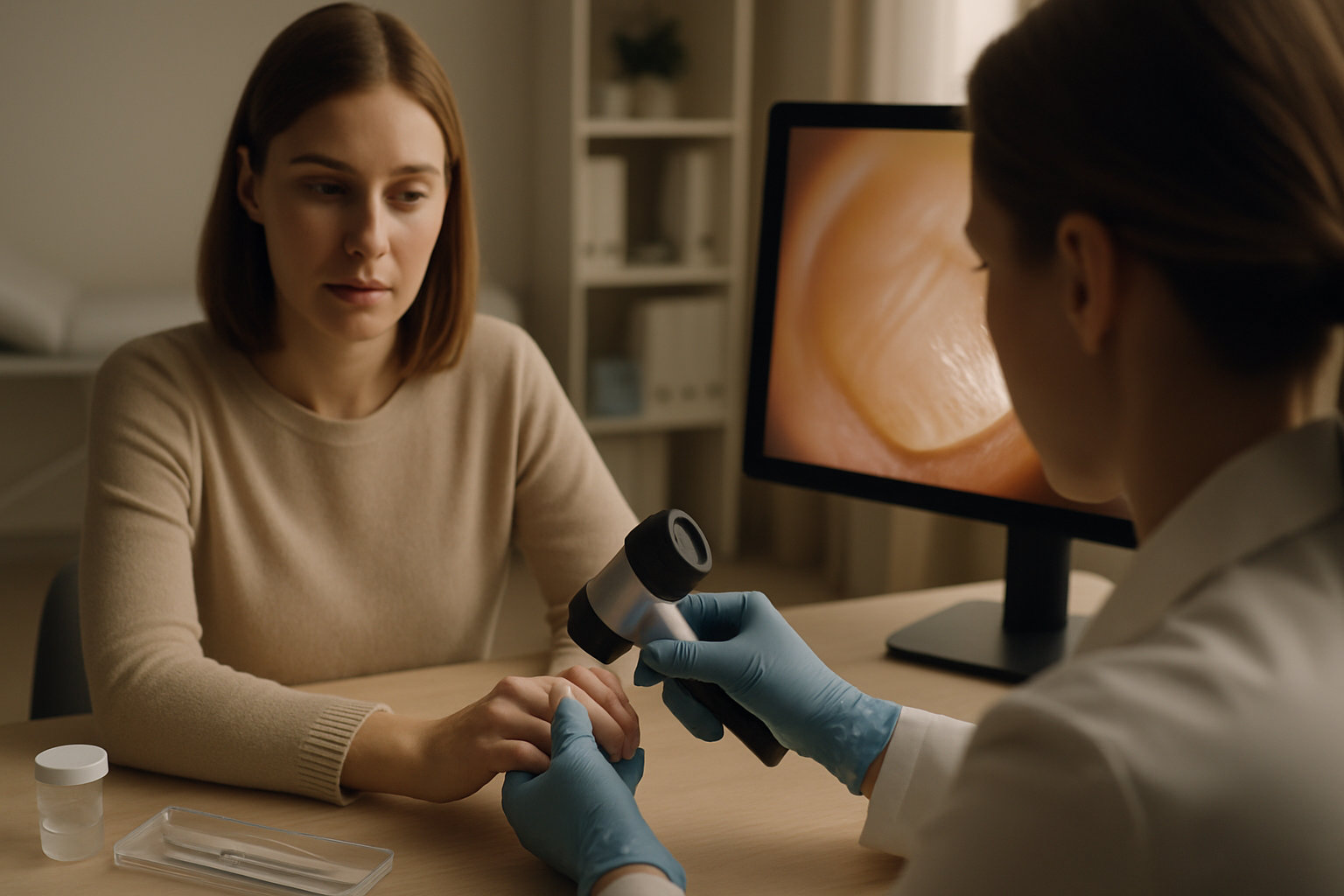
Когда с пятнами на ногтях стоит обращаться к дерматологу?
Коротко: показания — непонятное потемнение без травмы, стойкая одиночная полоса, изменения формы/структуры, отсутствие смещения пятна с ростом ногтя; дерматолог выполнит дерматоскопию, микологию и при необходимости биопсию.
- Одиночная темная полоса на одном ногте, расширяется или темнеет за недели, особенно у взрослых; риск требует очной оценки.
- Пигмент выходит на кожу вокруг ногтя (признак Хатчинсона) или есть кровоточивость/язвочка; нужна прицельная онкодерматологическая тактика.
- Подозрение на грибок с деформацией и крошением — необходимы микология/ПЦР для подтверждения и выбора лечения.
Маршрутизация: начинаем с подолога при типичных травмах и уходовых вопросах, но при настораживающих пигментных признаках или сомнениях — приоритет очного приема у дерматолога/онкодерматолога; дерматолог решит вопрос о биопсии матрикса. Для подготовки к визиту уместно выполнить дерматоскопию ногтей в клинике, это ускорит выбор маршрута.
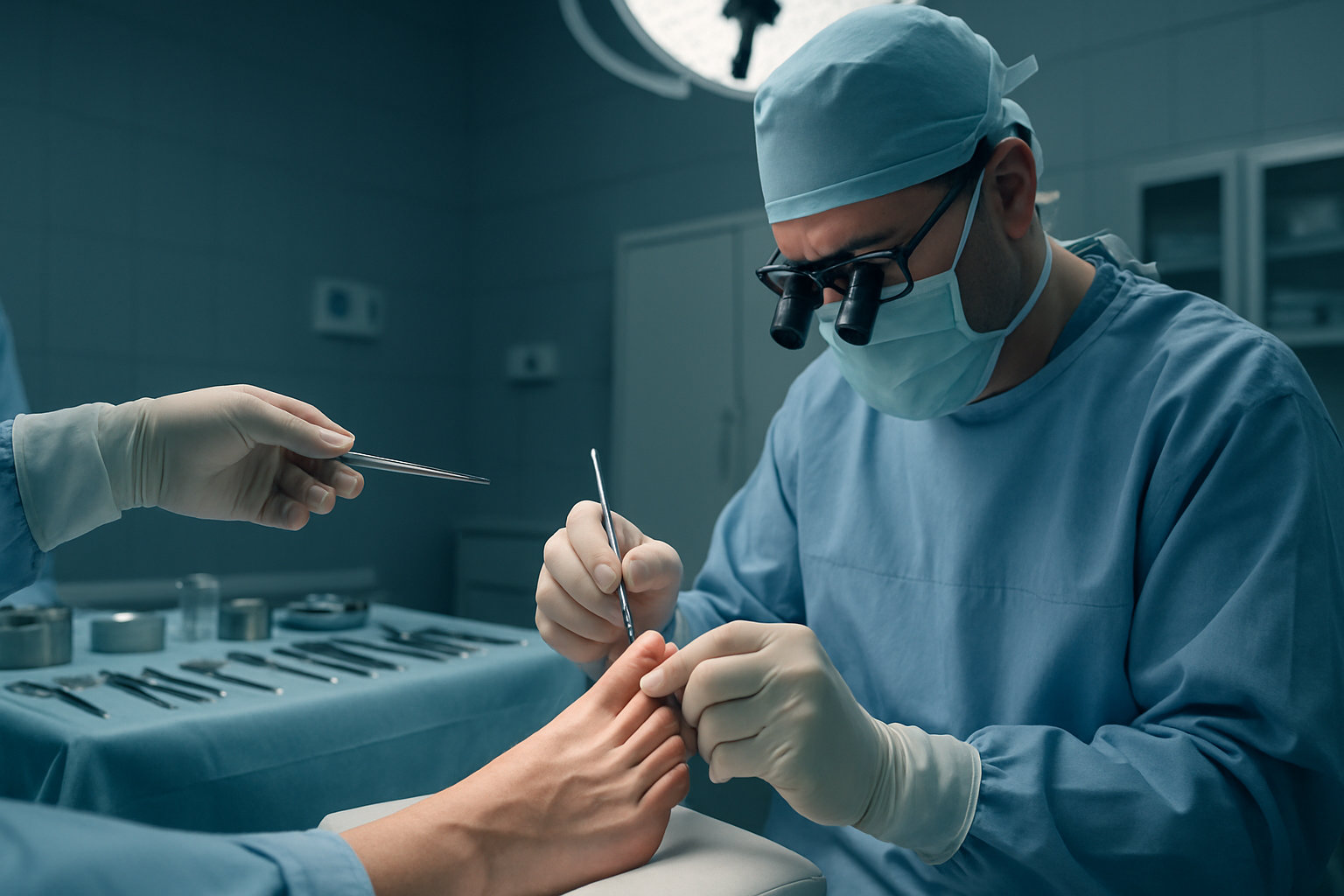
Как хирург стопы оценивает необходимость операции?
Коротко: решение об операции принимают при стойкой боли, гнойно‑некротических осложнениях, выраженной деформации или подозрении на опухоль ногтевого аппарата; приоритет — верификация диагноза и органосохраняющий подход.
Алгоритм включает очный осмотр, оценку распространенности поражения, фото‑документацию динамики, результаты дерматоскопии и микологии, при пигментных подозрениях — консультацию онкодерматолога; при подозрении на опухоль выполняют диагностическую биопсию, иногда под контролем увеличения. Хирург рассматривает частичную резекцию/авульсию при разрушении пластины, хронической боли, рецидивах инфекции и отсутствия ответа на консервативное ведение; при онкоподозрении показано радикальное удаление очага с гистологией. Послеоперационная тактика строится на гистологическом заключении и контроле заживления; при доброкачественных состояниях предпочтительны щадящие методики, чтобы сохранить матрикс и функцию ногтя.
Ключевой принцип: сначала доказать диагноз, затем выбирать объем вмешательства; биопсия матрикса — стандарт при подозрении на подногтевую меланому до любых «косметических» операций.
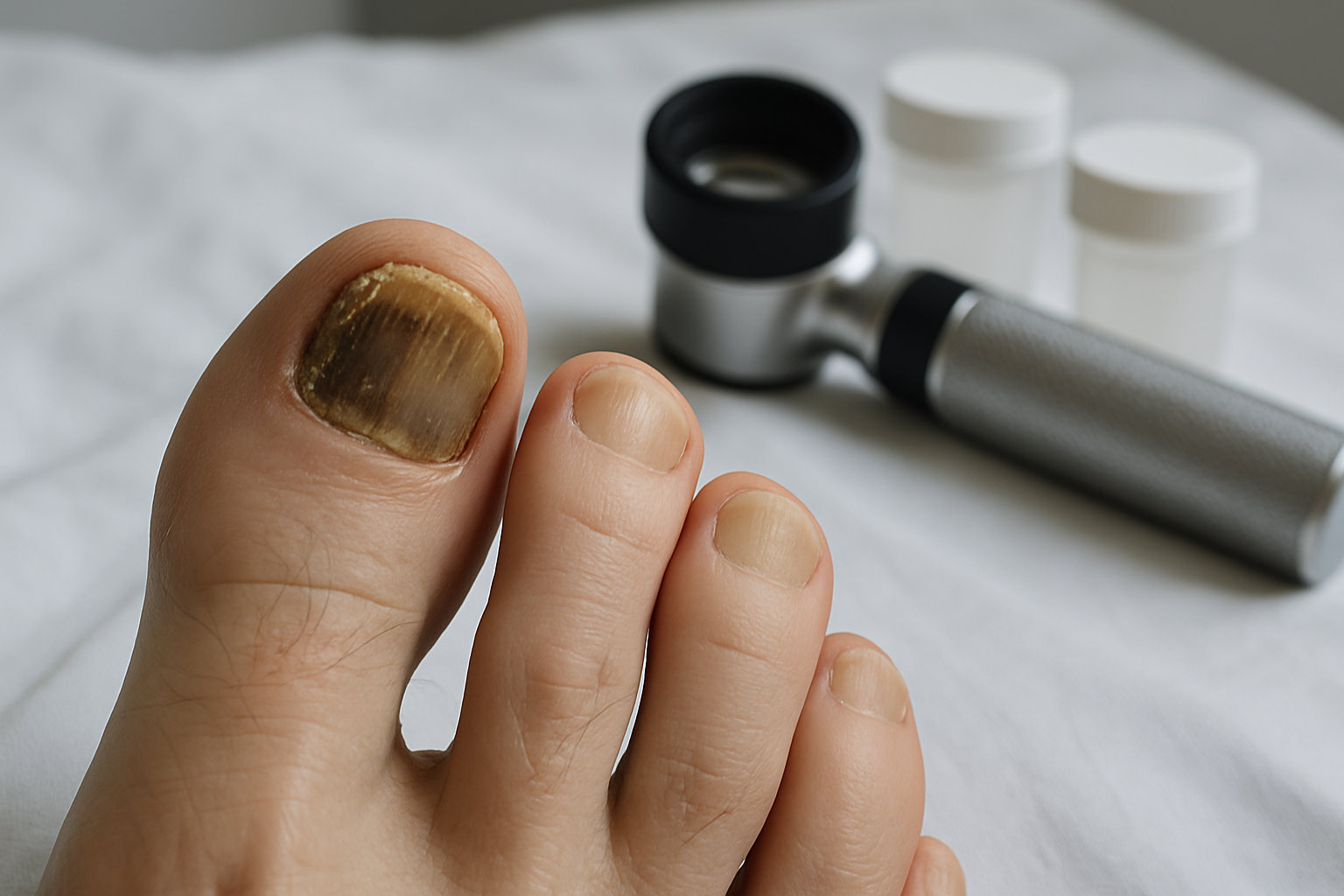
Могут ли такие пятна быть признаком грибковой инфекции?
Коротко: да, при онихомикозе потемнение возможно: пластина желтеет, буреет или чернеет, утолщается, крошится, иногда отстает от ложа; похожие изменения встречаются и при бактериальном заражении, поэтому диагноз подтверждают лабораторно.
Типичные признаки грибка включают подногтевой гиперкератоз, ломкость, тусклость и изменение цвета от соломенного до коричневого или почти черного, особенно на больших пальцах стоп. Важна дифференциация с травмой и пигментными процессами: при грибке часто вовлечены несколько ногтей, есть поражения кожи стоп, неприятный запах, медленное нарастание симптомов. Подтверждение проводят микроскопией КОН, посевом или ПЦР; дерматоскопия помогает отобрать пациентов на анализы, но не заменяет их. Для выбора терапии уместна очная оценка у подолога/дерматолога и, при необходимости, анализ на грибок ногтей.
Что можно дома / Чего не делать
Что можно: аккуратная гигиена, сушка обуви; временно отказаться от агрессивного педикюра.
Чего не делать: не срезать глубоко утолщения, не скрывать проблему плотным лаком, не применять «самодельные» кислоты и чистящие средства, не начинать системные препараты без врача.
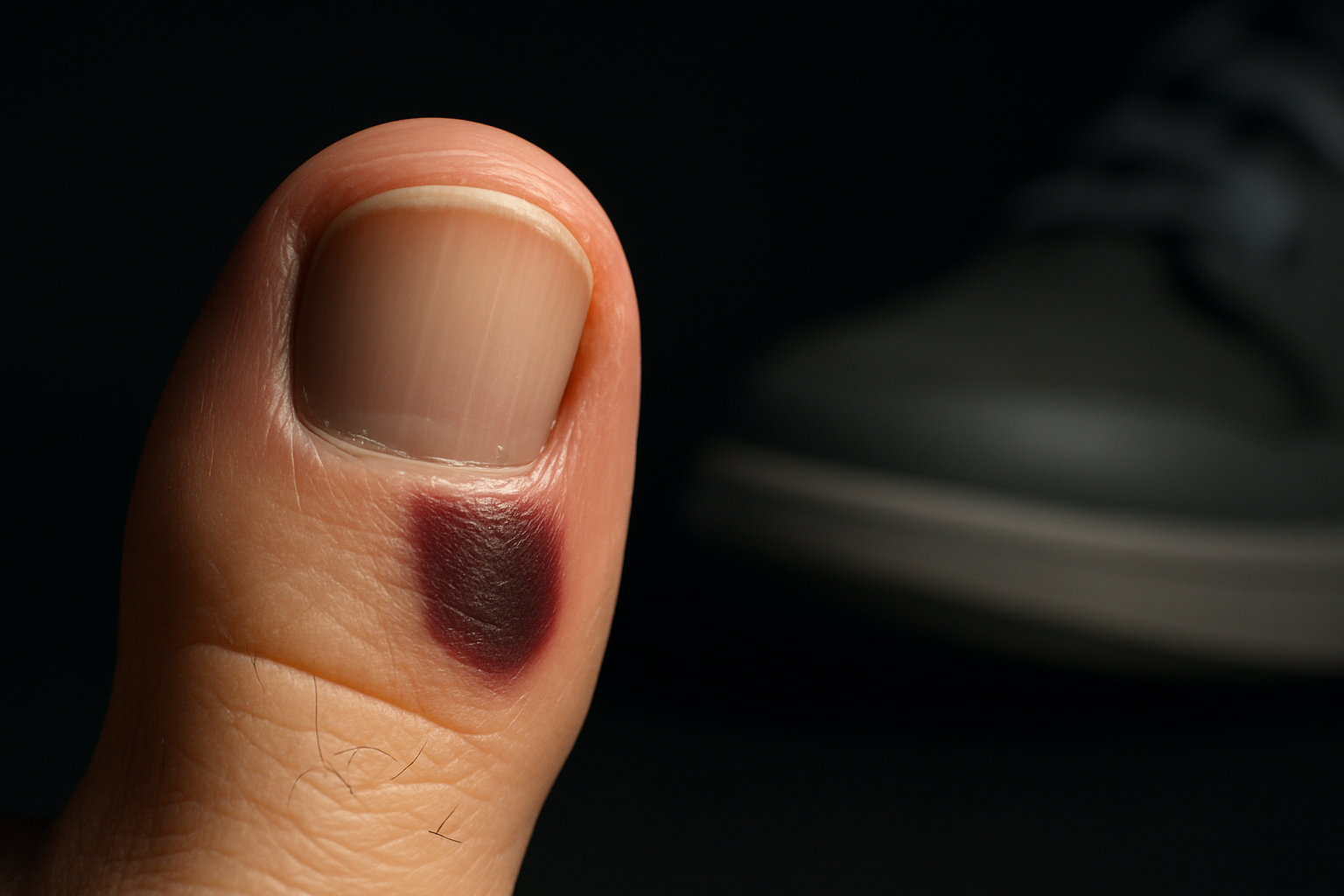
О чем могут свидетельствовать пятна при травмах и ушибах?
Коротко: после удара или давления обуви возникает подногтематома, «синяк» под ногтем; пятно обычно смещается к свободному краю по мере роста, со временем светлеет и не выходит на кожу вокруг.
Травматические пятна чаще одиночные, связаны с бегом, тесной обувью, занятиями спортом или ударом тяжелым предметом. Наличие болезненности первые дни, четкая связь с событием, а затем постепенное «миграционное» движение пятна — типичные признаки. Если темное изменение не сдвигается с ростом, быстро расширяется, сопровождается деформацией или кровоточивостью — это нетипично для обычной гематомы и требует очного осмотра. При обширной гематоме с сильной болью и напряжением показана неотложная оценка; при выраженном усилении боли и кровотечении — звоните 103/112.
Что можно дома / Чего не делать
Что можно: снизить нагрузку на палец, подобрать просторную обувь, следить за чистотой.
Чего не делать: не прокалывать ноготь самостоятельно, не срывать пластину, не продолжать тренировки «через боль», не использовать разогревающие компрессы в первые сутки.

Что делать, если пятно связано с диабетом или болезнями сосудов?
Коротко: при сахарном диабете и патологии сосудов ухудшаются кровоток и заживление, из‑за чего темные пятна могут возникать чаще и заживать дольше; важен осмотр стоп, контроль обуви, ранняя диагностика инфекции.
Алгоритм действий: оценить целостность кожи и ногтей, наличие боли, отека, выделений; исключить травмирующую обувь; обеспечить ежедневный уход за стопами. Пациентам с диабетом предпочтителен «бережный» маршрут: подолог для ухода и разгрузки стоп, дерматолог при подозрении на грибок/бактериальную инфекцию, сосудистый/ортопедический специалист при язвах, ишемии, деформациях. Признаки угрозы — усиление боли, растущая зона потемнения, влажные выделения, неприятный запах, нарастающий отек, изменение цвета пальца к синюшному/черному: при таких симптомах звоните 103/112. Для профилактики рецидивов помогают регулярный осмотр и, при необходимости, профилактический осмотр стоп.
Что можно дома / Чего не делать
Что можно: ежедневный осмотр стоп, мягкая гигиена, ношение удобной обуви без давления.
Чего не делать: не использовать лезвия для срезания утолщений, не греть и не парить проблемный палец, не «маскировать» симптомы плотными повязками без осмотра, не откладывать визит при боли или выделениях.

Чем отличается лечение у подолога и у дерматолога?
Коротко: подолог отвечает за бережный уход и механическую коррекцию ногтя и кожи, дерматолог — за медицинскую диагностику и терапию кожных и ногтевых болезней, включая инфекции и опухоли.
Подолог работает с причинами давления и травмы: подрезает и шлифует утолщения, разгружает зону конфликта, применяет системы коррекции края, подбирает уход и обувь; цель — снять боль, уменьшить риск врастания, сохранить форму и функцию. Дерматолог проводит клиническую оценку, назначает микологию/ПЦР при подозрении на грибок, подбирает местные и системные препараты по показаниям, решает вопрос о биопсии при пигментных изменениях. Для ускорения маршрута уместна очная консультация подолога или консультация дерматолога в зависимости от преобладающих жалоб.
Что можно дома / Чего не делать
Что можно: аккуратная гигиена, удобная обувь с запасом по носку, защита травмируемой зоны.
Чего не делать: не срезать глубоко углы ногтя, не «выжигать» пятна кислотами, не начинать системные препараты без очного осмотра.
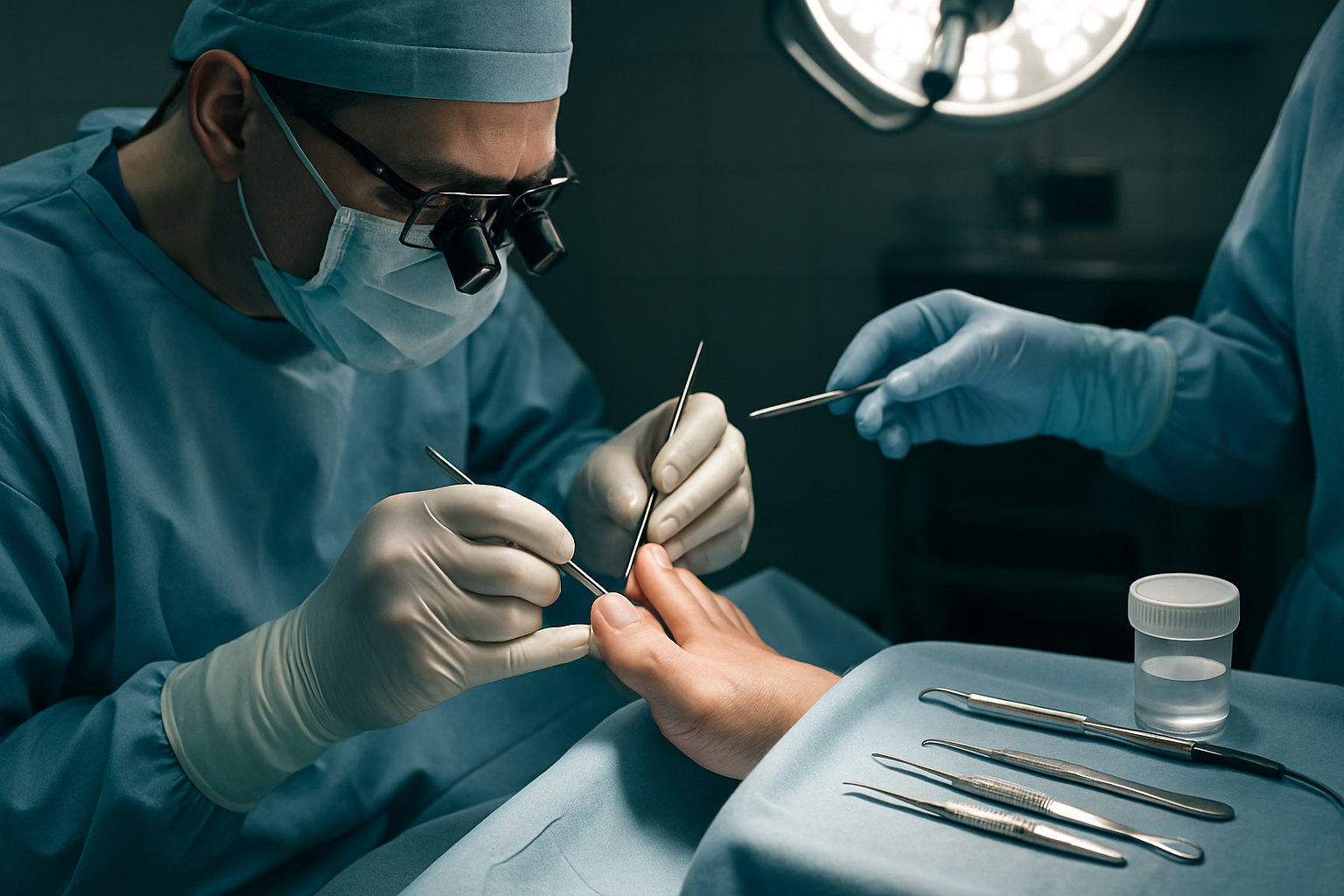
Какие операции выполняет хирург стопы при изменениях ногтя?
Коротко: спектр вмешательств варьирует от частичной резекции края ногтя до реконструкции ногтевого аппарата и удаления подногтевых образований; объем подбирают по причине, распространенности и риску рецидива.
- Краевая резекция/частичная авульсия с обработкой матрикса при рецидивирующем врастании.
- Удаление подногтевых образований (экзостоз, киста, бородавка) с гистологией при необходимости.
- Частичная/тотальная авульсия при разрушении пластины, выраженном подногтевом гиперкератозе, гнойном процессе.
- Реконструктивные процедуры ногтевого ложа/матрикса для коррекции стойких деформаций.
Послеоперационные ориентиры
Обычно требуются сухая повязка, ограничение нагрузки, контроль обуви; сроки заживления зависят от объема вмешательства и сопутствующих заболеваний. Индивидуальные назначения дает оперирующий врач.

Как врач выбирает метод удаления поврежденного участка ногтя?
Коротко: решение опирается на диагноз, локализацию проблемы (край, центральная зона, матрикс), активность инфекции и ожидаемый функциональный и косметический результат; принцип — минимально достаточный объем.
- Верификация причины: травма, врастание, инфекция, опухолевый процесс; при пигментных признаках — сначала подтверждение диагноза, затем вмешательство.
- Оценка зоны роста: поражение матрикса требует щадящих техник или адресной обработки ростковой зоны, чтобы снизить риск деформаций.
- Степень боли/воспаления: при гнойном процессе — дренирование и санация; при рецидивах — добавляют методы, снижающие повторное врастание.
- Сопутствующие факторы: диабет, сосудистая недостаточность, прием антикоагулянтов — выбор щадящих и поэтапных тактик.
Цель — сохранить максимальный объем здоровой пластины и восстановить безболезнальную опору. Для комплексных случаев полезен междисциплинарный подход: подолог — для разгрузки и ухода, дерматолог — для исключения инфекции/опухоли, хирург стопы — для адресной коррекции. По показаниям возможно последующее восстановление ногтевой пластины.

Что можно сделать дома безопасно, если появилось пятно?
Коротко: задача — защитить ноготь и не усугубить ситуацию; мягкий уход, контроль обуви и фото‑фиксация помогут отслеживать динамику до очного осмотра.
- Сделать четкое фото ногтя при хорошем освещении и повторить через 2–3 недели для оценки смещения пятна с ростом пластины.
- Перейти на просторную, не давящую обувь; использовать тонкий носок без грубых швов, чтобы снизить трение.
- Поддерживать сухость и гигиену: аккуратное мытье, тщательная сушка межпальцевых промежутков, регулярная смена носков.
Дополнительно
Если есть подозрение на грибок (крошение, утолщение, неприятный запах), уместно запланировать очный прием и, при необходимости, анализ на грибок ногтей.

Чего делать не стоит при черных и коричневых пятнах?
Коротко: агрессивные методы и маскировка затрудняют диагностику и повышают риск осложнений; важно дождаться очной оценки специалиста.
- Не прокалывать и не «дренировать» ноготь самостоятельно, не срывать и не отрезать пластину.
- Не использовать кислоты, чистящие средства, агрессивные ванночки, не наносить плотные темные покрытия для маскировки.
- Не начинать системные лекарства и «народные» концентраты без назначения врача.
- Не продолжать травмирующие нагрузки (бег, тесная обувь), если есть боль или нарастание пятна.
Когда срочно
Быстрый рост и потемнение, выход пигмента на кожу, сильная боль, кровоточивость, деформация, неприятный запах с выделениями — звоните 103/112.

Стоимость, время, ресурсы: на что ориентироваться?
Коротко: итоговые затраты зависят от объема диагностики и лечения, а также от выбранных процедур ухода; приведены ориентиры по структуре маршрута.
| Этап | Что включает | Время | Ресурсы/примечание |
|---|---|---|---|
| Первичная очная оценка | Осмотр, сбор анамнеза, план диагностики | 20–40 минут | Подолог или дерматолог, по жалобам |
| Инструментальная оценка | Дерматоскопия ногтевого аппарата | 10–20 минут | дерматоскопия ногтей |
| Микология при подозрении на грибок | Соскоб/КОН, культура, ПЦР по показаниям | От 1 дня (ПЦР) до 2–3 недель (посев) | анализ на грибок ногтей / ПЦР‑анализ |
| Уход и коррекция | Гигиеническая обработка, разгрузка, рекомендации | 30–60 минут | аппаратный медицинский педикюр |
| Контрольный визит | Оценка динамики, корректировка плана | 15–30 минут | С фото‑фиксацией роста ногтя |
Важно: точные цены и сроки зависят от клинической картины и назначений на очном приеме; приведенные позиции — ориентиры по маршруту. Имеются противопоказания. Нужна консультация специалиста.

Совет эксперта: как снизить риск появления повторных пятен?
Коротко: главные факторы риска — трение, давление, влажность и несвоевременная диагностика пигментных и инфекционных изменений; стратегия — защита ногтя, контроль обуви и регулярные осмотры.
- Выбирать удобную обувь с запасом по носку, избегать жестких швов и узких кроссовок для длительных нагрузок; менять спортивную обувь по износу.
- Поддерживать сухость стоп: ежедневная сушка обуви, смена носков, гигиена и проветривание; не ходить босиком в общественных душевых.
- Делать фото‑контроль ногтей раз в 4–6 недель при склонности к пятнам; при появлении новой полосы — очный осмотр у специалиста.
- Бережный уход: ровная подрезка без «углов», отказ от агрессивного спиливания и кислотных средств дома; при деформациях — системная коррекция у подолога.
Профилактические визиты
Оптимально совмещать уход у подолога с периодической оценкой у дерматолога при пигментных изменениях; при рецидивах врастания рассмотреть корректирующие системы или ортопедическую разгрузку.
Как менялись рекомендации врачей за последние 10-15 лет?
Коротко: акцент сместился от «наблюдать и ждать» к ранней визуализации и верификации диагноза, от травматичных вмешательств — к органосохраняющим решениям и междисциплинарному маршруту.
- Шире применяется дерматоскопия ногтей и документирование фото для оценки динамики; настороженность к одиночным пигментным полосам стала выше.
- Диагностика инфекций опирается на комбинацию методов (КОН, культура, ПЦР) вместо «только внешний вид»; снижена роль эмпирического назначения без подтверждения.
- В хирургии ногтя растет доля щадящих техник и адресной обработки ростковой зоны, упор на сохранение формы и функции.
- При диабете и сосудистых проблемах — ранний скрининг осложнений, мультидисциплинарный подход и профилактика давления/трения как стандарт.
Современная тактика: сначала доказать диагноз, затем выбирать минимально достаточное вмешательство; визуальная триаж‑оценка и микология стали базовым стандартом.
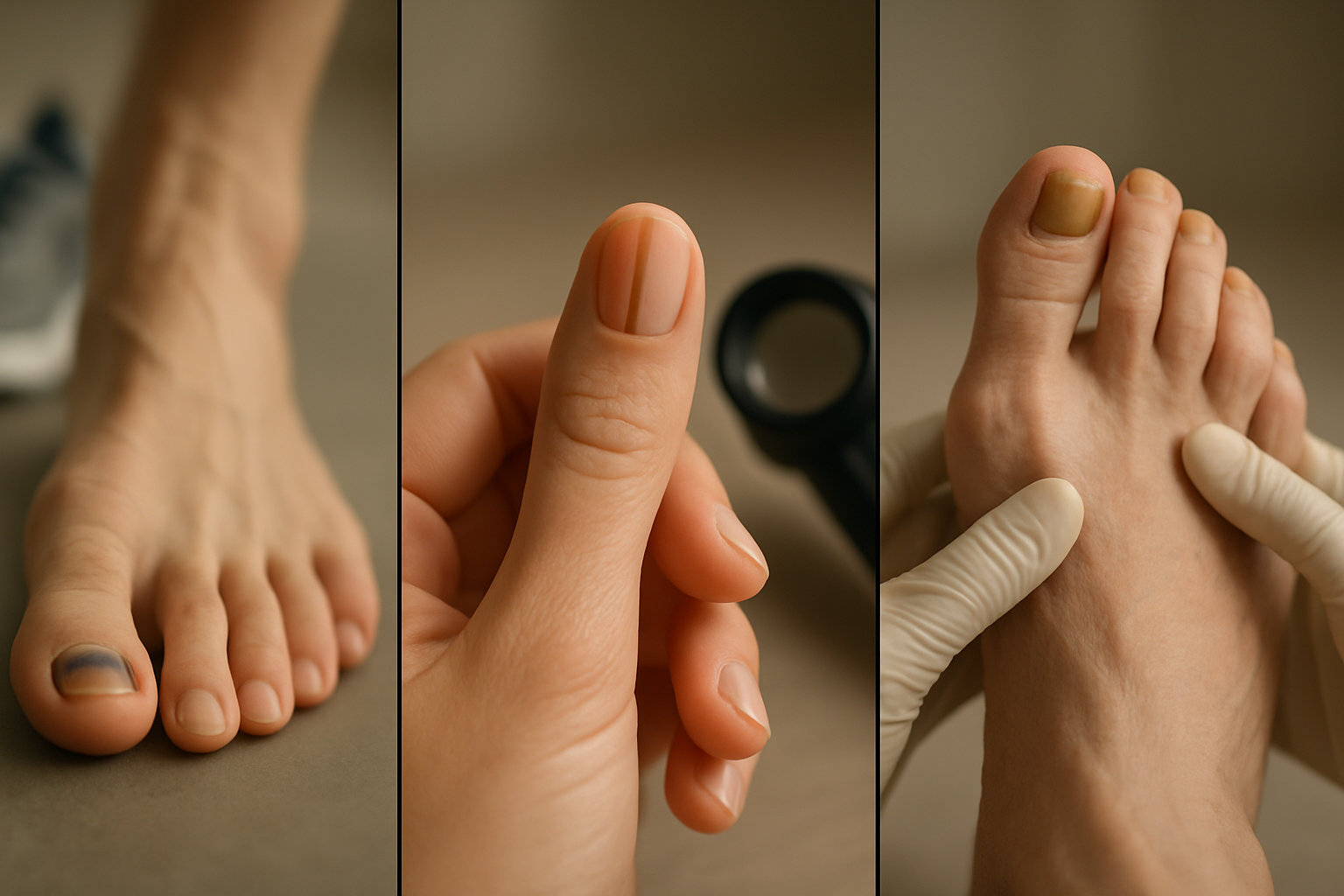
Мини-кейсы: типовые ситуации из практики
Коротко: три короткие истории показывают, как разные причины приводят к схожему симптому и почему важны маршрут и верификация.
Кейс 1 — «След беговой тренировки»
Мужчина, 32 года, после марафона заметил темное пятно на большом пальце. Боль стихла через 48 часов, пятно смещается к свободному краю. Тактика: разгрузка, корректировка обуви, фото‑наблюдение. Признаков выхода пигмента на кожу нет — признаки типичной подногтематомы.
Кейс 2 — «Полоса без травмы»
Женщина, 46 лет, одиночная коричневая полоса на ногте, стала шире за 2 месяца. Проведена дерматоскопия и направлена на верификацию диагноза. Маршрут к дерматологу обязателен при росте полосы и изменении контуров.
Кейс 3 — «Рецидивирующий грибок»
Мужчина, 58 лет, диабет 2 типа; утолщение, крошение и потемнение нескольких ногтей, трещины на стопах. План: лабораторное подтверждение, бережная обработка, разгрузка давления, контроль влажности. Подчеркивает значимость профилактики у пациентов риска.

FAQ: самые частые вопросы пациентов
Коротко: ниже — короткие ответы на типовые вопросы о темных пятнах на ногтях: что делать, к кому идти и как подготовиться к приему.
Пятно появилось после удара. Ждать или показываться врачу?
Если боль уменьшается, а пятно «ползет» к свободному краю — вероятна гематома; сделайте фото сейчас и повторите через 2–3 недели. При усилении боли, кровотечении или деформации — очный осмотр обязателен.
Как понять, это грибок или нет?
По виду ногтя отличить сложно. Надежнее лабораторное подтверждение (соскоб/КОН, культура, ПЦР) по назначению врача. Внешний осмотр дополняют дерматоскопией.
Когда нужен дерматолог, а когда подолог?
Подолог — при уходе, травмах, врастании, деформациях. Дерматолог — при пигментных полосах без травмы, подозрении на инфекцию, необходимости биопсии или системной терапии.
Можно ли красить ногти до осмотра?
Лучше нет: декоративные покрытия и плотные базы мешают оценке цвета и дерматоскопии. Снимите покрытие за 3–5 дней до приема.
Что подготовить к визиту?
Список лекарств и хронических состояний, фото динамики пятна, свободную чистую обувь/носки для осмотра. Покрытие с ногтей — снять заранее.
Что делать до приема, если болит?
Разгрузить палец, выбрать просторную обувь, поддерживать сухость и чистоту. Не вскрывать ноготь и не применять агрессивные средства дома.
Когда срочно обращаться?
Быстрое потемнение/расширение пятна, выход пигмента на кожу, сильная боль, кровотечение, неприятный запах с выделениями — звоните 103/112.

Как записаться в клинику «Подология» (Москва)?
Коротко: выберите удобный формат обращения и подготовьте краткую информацию о жалобах — это ускорит запись и план обследования.
- Онлайн-запись на консультацию подолога: укажите контакты, кратко опишите проблему и желаемое время визита.
- Телефонная запись через администратора: подскажут ближайшие слоты, подготовку к приему и нужные документы.
- Если преобладают пигментные изменения — ориентируйтесь на прием дерматолога; при врастании и боли в крае ногтя — к подологу/травматологу-ортопеду.
Полезно перед визитом
Снимите декоративные покрытия за 3–5 дней, сделайте четкое фото пятна при хорошем свете, возьмите список лекарств и аллергий. Имеются противопоказания. Нужна консультация специалиста.
Темные пятна на ногтях — это симптом, а не диагноз: причиной могут быть травма, инфекция или пигментные изменения, поэтому важно оценить динамику и подтвердить предположение на очном приеме. До визита безопасно сделать фото для сравнения, защитить ноготь от давления и подготовить список жалоб и перенесенных заболеваний — это ускорит обследование. При непонятной полосе без травмы разумно обратиться к дерматологу, при уходовых и механических проблемах — к подологу, при деформациях и боли — к хирургу стопы. Материал даёт общие ориентиры; персональные решения принимает врач на очной консультации с учетом клинических данных.
Если необходимо подтвердить инфекционную причину, можно пройти предварительный анализ на грибок ногтей и обсудить результаты на приеме. Имеются противопоказания. Нужна консультация специалиста.