Это триаж: что делать при боли в пятке прямо сейчас?
Сначала — безопасность. Если боль возникла без травмы или после нагрузки, чаще помогает щадящий режим и разгрузка пятки. Допустимо кратковременно прикладывать холод через ткань, выбирать поддерживающую обувь с амортизацией и избегать длительного стояния; такие меры уменьшают нагрузку на ткани пятки и могут снизить боль.
- Снизить нагрузку: перерывы в ходьбе и беге, отказаться от ходьбы босиком по твёрдому полу; подобрать стабильную обувь с поддержкой свода и пятки.
- Локальный холод: короткими сеансами через ткань, чтобы уменьшить дискомфорт и отёк; не прикладывать лёд напрямую к коже.
- Самоконтроль симптомов: отслеживать усиление боли при попытке оттолкнуться носком, появление онемения, выраженного отёка, «щелчка» в голени — это поводы для очной оценки.
Почему не только «покой», а щадящая нагрузка?
Современный подход допускает защитное ограничение с «оптимальной нагрузкой» (POLICE) вместо полной иммобилизации при перегрузке мягких тканей, что помогает заживлению и снижает риск хронической боли; абсолютная эффективность RICE в РКИ ограничена, поэтому акцент на индивидуальный подбор активности.
Медицинские рекомендации по само‑помощи при лёгкой пяточной боли сходятся на разгрузке, кратковременном охлаждении и корректной обуви; при сохраняющихся симптомах требуется очная оценка причин боли и факторов риска.

Какие «красные флаги» требуют срочности и вызова 103/112?
Решение — сразу. Ниже перечислены признаки опасных состояний стопы и голени, при которых нужна неотложная помощь. При наличии любого из них — звоните 103/112.
- Внезапная резкая боль с ощущением «удара/хлопка» сзади в голени, невозможность оттолкнуться носком, выраженная слабость подошвенного сгибания — подозрение на разрыв ахиллова сухожилия.
- Сильная боль и деформация/невозможность опоры после травмы; быстро растущий отёк, гематома — риск перелома или вывиха.
- Покраснение, жар, нарастающая боль и отёк пятки с лихорадкой — риск инфекции мягких тканей/септического процесса.
- Онемение, похолодание стопы, бледность или синюшность — возможное сосудистое/неврологическое осложнение, синдром сдавления.
- Иммобилизация голени/стопы с болью в икре, отёком и болезненностью по ходу вен — учитывать риск тромбоза глубоких вен, особенно после травмы ахиллова сухожилия, что ухудшает исходы.
Когда срочно: любой из перечисленных признаков — звоните 103/112. Ссылки и призывы записаться исключены.
Как понять причину боли в пятке: к какому специалисту идти (подолог, дерматолог, хирург стопы, ревматолог)?
Ориентир — по симптомам. При боли без травмы, усиливающейся утром/после нагрузки, с болезненностью у медиального края пятки, стартовым болевым синдромом — вероятна перегрузка фасции/сухожилий; первичная консультация у подолога или профильного специалиста по стопе; при травматическом механизме или подозрении на разрыв/перелом — к ортопеду/хирургу стопы.
- Подиатр/подолог: хроническая пяточная боль, подозрение на плантарный фасциит, биомеханические факторы, подбор стелек и обуви; при неясности — маршрутизация к ортопеду/физиотерапии.
- Ортопед/хирург стопы: травма, деформация, отсутствие эффекта от консервативных мер, подозрение на разрыв ахиллова сухожилия или стресс‑перелом.
- Дерматолог: трещины, натоптыши, бородавки, дерматиты, болезненные кожные поражения пятки, требующие лечения кожи.
- Ревматолог: утренняя скованность, двусторонние боли, воспалительные признаки или подозрение на системные аутоиммунные заболевания (спондилоартриты, РА).
Клинические руководства подчёркивают: стойкая боль, нарушающая походку или не проходящая при базовой само‑помощи, — повод для очной диагностики и подбора тактики у соответствующего специалиста по профилю поражения.

Какие симптомы подсказывают плантарный фасциит, ахиллотендинопатию, пяточную шпору или стресс-перелом?
Сигналы различаются. При плантарном фасциите типична утренняя «стартовая» боль у медиального края пятки, первые шаги особенно болезненны, днём облегчается и может возвращаться к вечеру; болезненность при пальпации медиального бугорка пяточной кости характерна. Признаком служит положительный Windlass‑тест (боль при пассивном тыльном сгибании большого пальца): высокая специфичность ~100%, но низкая чувствительность ~32% — подтверждает диагноз, но не исключает его при отрицательном результате.
Ахиллотендинопатия обычно даёт нагрузочно‑зависимую боль и утреннюю скованность в области сухожилия над пяткой, болезненность при пальпации и иногда утолщение сухожилия; усиление боли при прыжках/беге типично. Пяточная «шпора» на рентгене — частая находка при хронической пяточной боли, но сама по себе не всегда причина симптомов; шпора нередко остаётся даже после стихания боли. Стресс‑перелом пяточной кости проявляется глубокой локальной болью, нарастающей при нагрузке, возможна болезненность при медиолатеральном «сжатии» пятки; ранние рентгенограммы могут быть нормальными.
Ключ: «утренний стартовый» болевой пик и медиально‑подошвенная болезненность — в пользу фасциита; боль выше пятки по ходу сухожилия при нагрузках — за тендинопатию; глубокая, прогрессирующая нагрузочная боль с отрицательным рентгеном — подумать о стресс‑переломе.
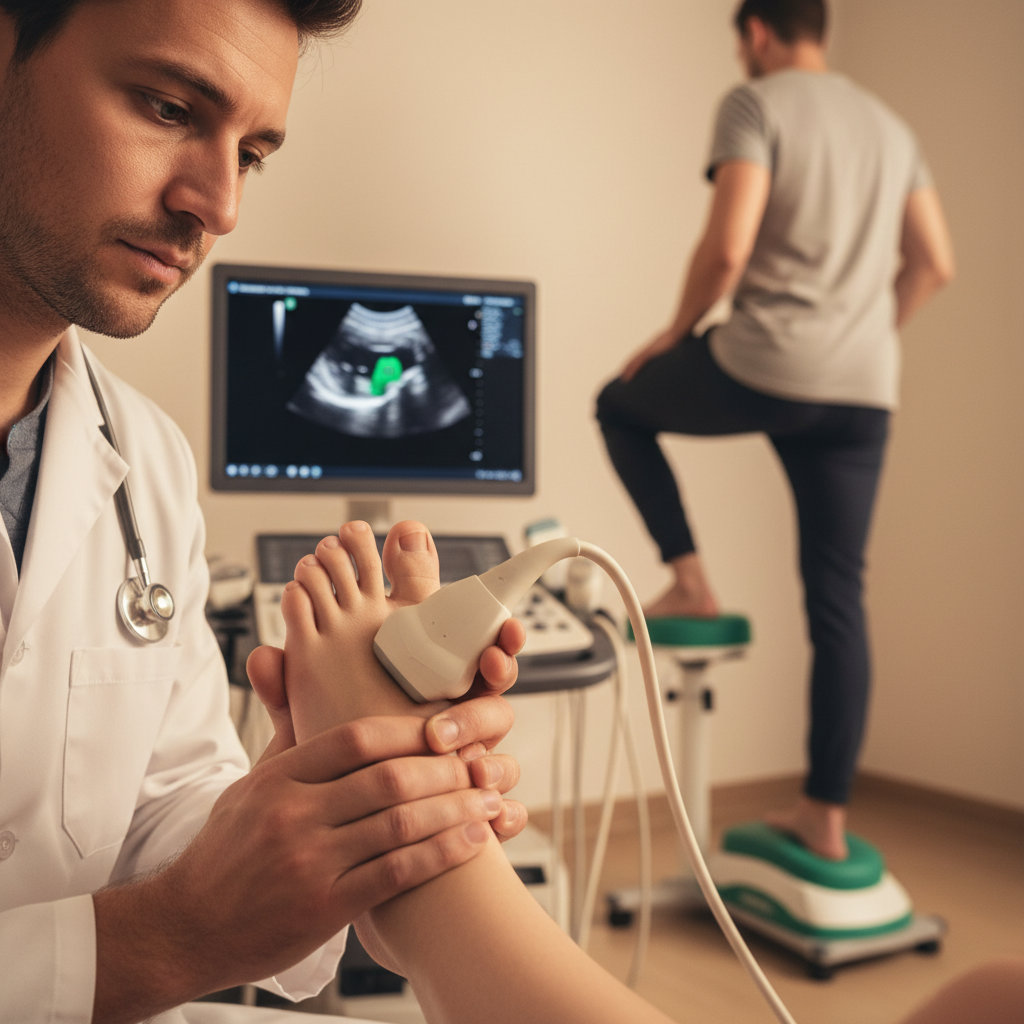
Как диагностируют боль в пятке: осмотр, функциональные тесты и чувствительность/специфичность методов?
Сначала клиника. Базовый осмотр включает локализацию боли (медиально‑подошвенная зона vs надпятковая), пальпацию медиального бугорка пяточной кости, оценку утренней боли «первых шагов», тесты на ограничение тыльного сгибания в голеностопе, а также латеральный «squeeze‑тест» пятки при подозрении на стресс‑перелом. Windlass‑тест помогает подтвердить фасциит: чувствительность ~32%, специфичность ~100% (условно «правило подтверждения»). При ахиллотендинопатии информативны пальпация утолщения/болезненности сухожилия и нагрузочные пробы (подъёмы на носки).
Точность методов. Рентгенография полезна для исключения костной патологии (переломы, остеохондральные изменения) и фиксации шпоры, но не диагностирует фасциит как мягкотканный процесс. УЗИ демонстрирует утолщение фасции (часто >4 мм), гипоэхогенность и перифасциальную жидкость; в ряде работ точность УЗИ сопоставима с МРТ при фасциите, что делает его методом первой линии. МРТ — референс для сложных/атипичных случаев и подозрения на стресс‑перелом: чувствительно выявляет костный отёк и трещины при нормальном рентгене.
Практическая интерпретация чувствительности/специфичности
- Windlass‑тест
- Высокая специфичность (~100%) — положительный тест сильно поддерживает фасциит; низкая чувствительность (~32%) — отрицательный тест не исключает диагноз.
- УЗ‑признаки фасциита
- Утолщение 4,2–6,7 мм и гипоэхогенность часто встречаются при клиническом фасциите; эластография может повышать диагностическую ценность и мониторить лечение.
- МРТ при стресс‑переломах
- Ранняя визуализация костного отёка и линии перелома при отрицательном рентгене; применяется при высокой клинической настороженности.
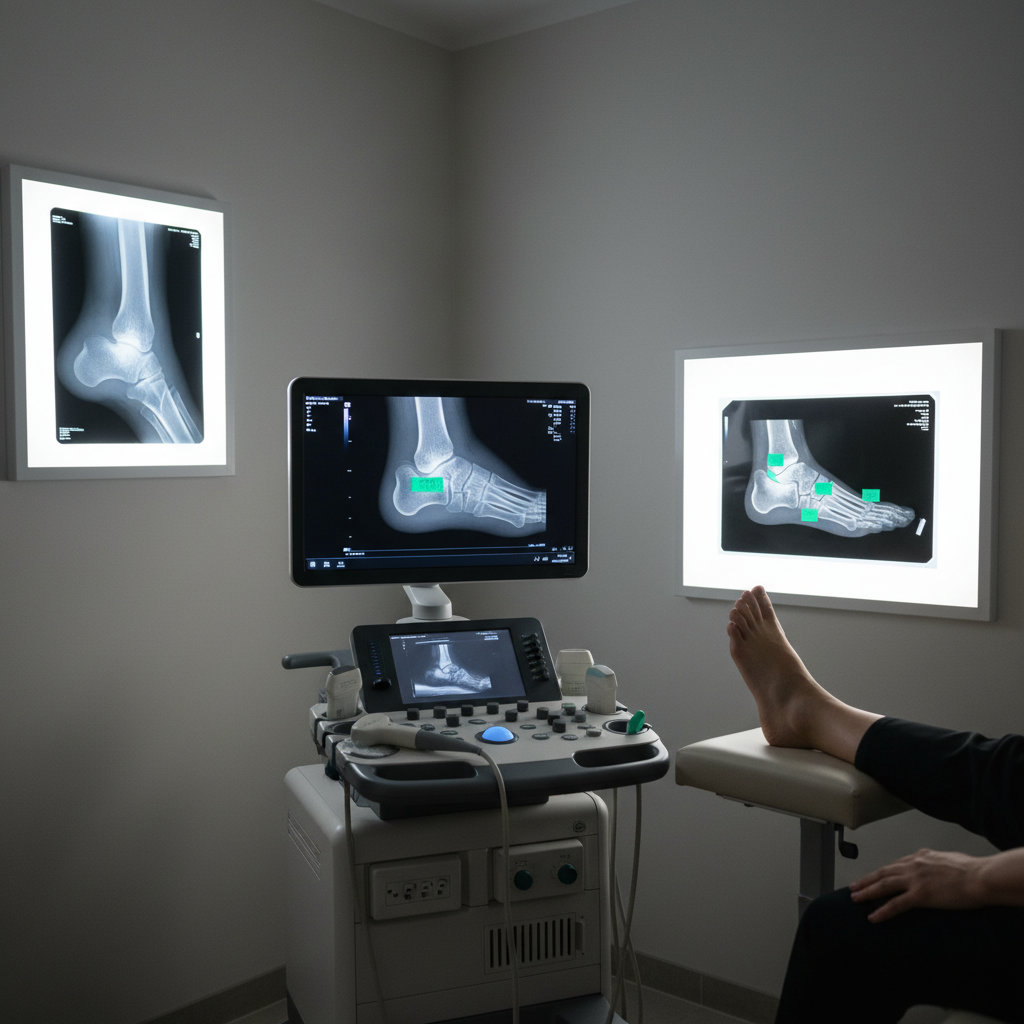
Когда нужны УЗИ, рентген или МРТ и что они показывают?
Инструменты — по задаче. Рентген назначают при травме, подозрении на перелом/остеохондральную патологию и для оценки «шпор»; при фасциите информативность ограничена, шпора не равна причине боли. УЗИ — метод первой линии при подозрении на фасциит и тендинопатию: утолщение и гипоэхогенность фасции, микророзрывы, перифасциальная жидкость; позволяет сравнить со здоровой стороной и проводить навигацию инъекций.
МРТ показана при атипичном течении, стойкой боли без ясной причины, подозрении на стресс‑перелом, опухолевый процесс или комбинированные повреждения; визуализирует костный отёк, линию трещины, отёк мягких тканей и степень вовлечения структур. В педиатрии и у спортсменов при «негативном» рентгене и выраженной нагрузочной боли МРТ ускоряет подтверждение стресс‑перелома и выбор тактики.
Выбор: рентген — «правило исключения» костной травмы; УЗИ — быстрый и доступный «soft‑tissue» скрининг фасции/сухожилия; МРТ — «второй уровень» при сложных случаях и для раннего выявления стресс‑переломов.

Как лечат боль в пятке без операции: стельки, ортезы, упражнения, физиотерапия - что эффективно и безопасно?
Основа — консервативно. Базис включает коррекцию нагрузки, поддерживающую обувь и индивидуальные стельки/ортезы для перераспределения давления на пятку и свод стопы; это снижает микротравматизацию фасции и сухожилий. Растяжка фасции и трицепса голени, а также укрепление мышц стопы/голени — ключевые элементы: добавление целевой растяжки часто превосходит пассивные методы и усиливает эффект других вмешательств.
- Стельки и чашки пятки: уменьшают пик нагрузки и помогают при «стартовой» боли; индивидуализация повышает комфорт и приверженность.
- Упражнения: плантарная растяжка эффективнее изолированной растяжки икроножных; сочетание с нагрузочным укреплением улучшает функцию.
- Физиотерапия: УЗ‑терапия имеет противоречивые данные и зачастую не превосходит комбинированные подходы; выбор — по показаниям и отклику.
Ключевая стратегия — «разумная нагрузка + стельки/обувь + целевая растяжка»; это первая линия для большинства пациентов с пяточной болью и плантарной фасциопатией.
Когда рассматривать инъекции или ударно-волновую терапию: показания и ограничения?
Вторая линия — при упорных симптомах. Ударно‑волновая терапия (ESWT) демонстрирует уменьшение боли и улучшение функции при хронической плантарной фасциопатии; мета‑анализы поддерживают эффективность и приемлемую переносимость, но результат зависит от параметров и протоколов. При этом отдельные РКИ с высоким уровнем контроля не показали дополнительной пользы рЕSWT поверх стандартных упражнений и индивидуальных стелек, что подчёркивает необходимость точного отбора пациентов и калибровки режимов.
- Показания ESWT: хроническая боль при фасциопатии, не отвечающая на базовую терапию; предпочтение при желании избегать инъекций/операции.
- Ограничения ESWT: вариабельность протоколов; локальная болезненность во время процедур; эффект может быть сопоставим с иными методами при неверном выборе параметров.
- Инъекции: используются как опция при стойкой боли; выбор препарата, техника и риски обсуждаются очно; кратковременное облегчение возможно, но важно учитывать рецидивы и потенциальные побочные эффекты; off‑label — только по назначению врача.
Практика: если «стельки + упражнения» не дают устойчивого эффекта, целесообразно обсуждать ESWT; инъекционные методы рассматривают точечно после оценки рисков/выгод.

Когда нужна операция при боли в пятке и чем занимается хирург стопы?
Хирургия — редко и адресно. До 80% пациентов с плантарной фасциопатией улучшаются в течение 12 месяцев на консервативной программе, поэтому оперативные варианты оставляют для рецидивирующих и рефрактерных случаев после исчерпания неинвазивных методов. Наиболее изучена эндоскопическая фасциотомия: по обзорам, она связана с уменьшением боли и высокой удовлетворённостью по сравнению с открытым доступом, но качество доказательств ограничено и есть риск осложнений (ослабление свода, рубцевание).
- Показания: стойкая боль и функциональные ограничения после адекватной консервативной терапии; подозрение на сопутствующие структуры, требующие коррекции по данным визуализации.
- Роль хирурга стопы: выбор объёма вмешательства (эндоскопическая/микроинвазивная фасциотомия и др.), навигация по данным УЗИ/МРТ, информирование о рисках и реабилитации.
- Ожидания: возможны значимые клинические улучшения; необходима поэтапная нагрузка и профилактика перегрузок после операции.
Алгоритм: «сначала максимум консервативных мер → при сохраняющейся боли — таргетная процедура у хирурга стопы с пониманием рисков и реабилитации».

Что важно учесть перед вмешательством и как проходит восстановление?
Подготовка — это безопасность. Перед любой процедурой важно уточнить диагноз и «драйверы» боли: перегрузка фасции, тендинопатия ахиллова сухожилия, стресс‑перелом или кожные причины — подходы различаются; пересмотр обуви и нагрузки остаётся базой даже при планировании процедур. Обсуждают цели и ожидания, риски (в т.ч. редкие осложнения инъекций и операций), альтернативы, а также роль упражнений и стелек для поддержания результата; информированное согласие фиксирует выбор тактики.
Коротко о рисках и информированном выборе
Инъекции кортикостероидов ассоциированы с редкими, но значимыми осложнениями (разрыв фасции/сухожилия, жировая атрофия, депигментация кожи), что требует тщательного отбора и обсуждения; часть пациентов предпочитает неинвазивные методы и поэтапное усиление терапии.
Восстановление — поэтапно. После малоинвазивных вмешательств упор на защищённую нагрузку, контроль боли и раннее включение щадящей мобилизации, затем — прогрессирующие упражнения на растяжку фасции и трицепса голени, укрепление стопы и коррекцию техники ходьбы/бега; тейпирование может давать краткосрочную поддержку. Возврат к активности строят от повседневной ходьбы к спорту с мониторингом симптомов и сохранением стелек/обувных модификаций для профилактики рецидива.
Практически: «точный диагноз → взвешенное согласие → поэтапная реабилитация с упором на нагрузочное управление и упражнения» — повышает шансы на стойкий эффект вмешательства.

Что можно сделать дома безопасно, чтобы снизить боль и нагрузку на пятку?
Начните с простого. Самопомощь строится на разгрузке и поддержке тканей: корректная обувь, индивидуальные стельки или чашки пятки, дозированная активность и целевая растяжка часто уменьшают симптомы без процедур. Холод через ткань краткими сеансами может снизить дискомфорт после нагрузки; полезно отслеживать триггеры боли (твёрдый пол, длительное стояние) и временно их ограничить.
- Поддерживающая обувь со стабилизацией пятки и свода; при необходимости — индивидуальные стельки для перераспределения давления.
- Растяжка плантарной фасции и трицепса голени, затем мягкое укрепление мышц стопы и голени для повышения толерантности к нагрузке.
- Кратковременное местное охлаждение через ткань после активности; не прикладывать лед к коже напрямую.
Почему это работает
Комбинация образования, тейпирования/стелек и растяжки — ядро лучшей практики при плантарной пяточной боли; добавление упражнений повышает функциональные исходы и приверженность к изменениям образа жизни.

Чего делать не стоит, чтобы не усугубить состояние?
Избегайте провокаторов. Резкие прибавки бега/прыжков, длительная ходьба босиком по твёрдому полу и изношенная обувь повышают нагрузку на фасцию и пятку; постепенность и амортизация — важнее «подвигов». Вне очной оценки не рекомендуется самостоятельный выбор инъекций и агрессивных «растяжек через боль» — это может усилить воспаление или травматизацию тканей.
- Не форсировать боль: тренировки «через острую боль» увеличивают риск усугубления фасциопатии и стресс‑повреждений.
- Не злоупотреблять инъекциями кортикостероидов: описаны разрывы фасции/сухожилий и кожные изменения; решения — только после очной оценки рисков и пользы.
- Не игнорировать «красные флаги»: нарастающий отёк/покраснение с жаром, внезапный «хлопок» в голени, невозможность оттолкнуться — повод для срочной помощи (103/112).
- Не затягивать с корректировкой обуви и нагрузки: это базовые рычаги, которые поддерживают эффект любой терапии.
Главный принцип: «не вреди» — избегайте резких нагрузок и сомнительных вмешательств, отдавая приоритет поддержке, постепенности и верификации диагноза очно.

Кому грозит боль в пятке чаще: бегунам, людям с диабетом, плоскостопием, избыточной массой тела, в период роста и после 50?
Риск — у перегруженных тканей. Наибольшая распространённость приходится на 40–60 лет, когда снижается эластичность фасции и нередко ограничено тыльное сгибание голеностопа; это повышает нагрузку на пяточную область. Избыточная масса тела увеличивает плантарные давления и площадь контакта, особенно в латеральной пятке и среднесто́пье, что коррелирует с болями и рецидивами пяточной боли, в т.ч. у подростков и пожилых.
Плоскостопие/высокий свод и снижение тыльного сгибания (tight calf) ассоциированы с плантарной пяточной болью; у бегунов риски растут при резком росте объёма/интенсивности и беге по жёсткому покрытию. При сахарном диабете и полинейропатии возрастают изменения нагрузки и заживления тканей, что способствует хронической боли и осложнениям стопы; у женщин и старших возрастных групп боль стопы встречается чаще.
Маркер риска: сочетание высокого ИМТ, ограниченного тыльного сгибания и длительных стоячих нагрузок заметно увеличивает вероятность хронической пяточной боли у неспортсменов.

Какие осложнения возможны и как их предотвратить?
Цель — не допустить хронизации. Без адресной коррекции нагрузок возможны: хронический болевой синдром, снижение активности и качества жизни, изменения походки с перегрузкой колена/бедра/поясницы; при инвазивных методах — рубцовые изменения и ослабление свода после фасциотомии. Отдельно отмечают осложнения инъекций кортикостероидов: жировая атрофия, депигментация, редкие разрывы фасции/сухожилий с риском уплощения свода и длительной дисфункции.
Профилактика — многофакторная. Контроль массы тела, поддерживающая обувь и индивидуализированные стельки, прогрессивная растяжка фасции/икроножных и укрепление стопы уменьшают нагрузку и риск рецидивов; у диабетиков — контроль гликемии и внимательный уход за стопами. Для бегунов — «правило постепенности», варьирование покрытия, мониторинг объёма и боли; избегать частых или «агрессивных» стероидных инъекций без строгих показаний.
Практическое правило: «коррекция нагрузки + обувь/стельки + упражнения» снижает риск хронизации и потребности в инвазивных вмешательствах; инъекции — только после очной оценки рисков/выгоды.

Лекарственные подходы: какие классы применяют, когда они оправданы и какие есть противопоказания и взаимодействия?
Медицина — часть комплекса. При пяточной боли лекарства используют как вспомогательную меру к разгрузке, стелькам и упражнениям; монотерапия редко даёт стойкий результат. НПВП применяют для уменьшения боли и воспалительной составляющей при обострении, с учётом гастроинтестинальных и почечных рисков, особенно у пациентов с полипрагмазией; значимы взаимодействия с антикоагулянтами, антиагрегантами, ИАПФ/БРА и диуретиками.
Местные средства (топические НПВП) могут снизить системные риски при очаговой боли; системные анальгетики рассматриваются кратковременно при выраженном дискомфорте, с учётом сопутствующих болезней. Инъекционные методы (в т.ч. кортикостероиды) дают краткосрочное облегчение и несут риск побочных эффектов; используются точечно у отобранных пациентов после неэффективности консервативного комплекса, off‑label — только по назначению врача.
Безопасность и взаимодействия: что помнить
- Риск кровотечений выше при сочетании НПВП с антикоагулянтами/антиагрегантами; возраст, СД и ССЗ повышают вероятность полипрагмазии и лекарственных взаимодействий.
- При хронических болях приоритет — немедикаментозные меры и адресная коррекция нагрузки; лекарства — как «мостик» для контроля симптомов.
Главный принцип: лекарственная терапия дополняет, но не заменяет коррекцию нагрузки и биомеханики; безопасность и взаимодействия оценивают индивидуально с учётом сопутствующих состояний.

Как сбалансировать эффективность, безопасность и приверженность лечению?
Опора — на активные методы. В качестве базы выбирают образование, управление нагрузкой, растяжку плантарной фасции/икроножных и обувные решения; это улучшает боль и функцию в краткосрочной и среднесрочной перспективе без лишних рисков. Для повышения приверженности упрощают домашнюю программу, используют пошаговые цели и контроль прогресса; тейпирование уместно коротким курсом как «мостик» к активной реабилитации, затем — переход на стельки/обувные модификации.
Безопасность — минимизация инвазивности. Пассивные электромодальности уступают по доказательствам активной реабилитации, мануальным техникам и ортезированию; их роль — вспомогательная и по показаниям. При нехватке эффекта у отобранных пациентов добавляют протоколы второй линии (например, УВТ) с учётом ожиданий и альтернатив; заранее обсуждают вероятность «плато» и критерии смены тактики.
Практический трек: «образование + растяжка + управление нагрузкой + краткосрочное тейпирование → стельки/обувь → эскалация только при необходимости» — компромисс между результатом, рисками и удобством выполнения.

Сравнение: стельки vs ортезы vs тейпы vs обувные модификации - что выбрать и чего избегать?
| Метод | Эффективность | Риски/побочные | Ресурсы/стоимость | Восстановление | Кому подходит | Ограничения | Источник (год) |
|---|---|---|---|---|---|---|---|
| Стельки (prefab/custom) | Малый–умеренный эффект на боль/функцию в составе мульти‑программы; схожесть prefab и custom по исходам [малый SMD] | Адаптационный дискомфорт, мозоли при неверной посадке | Ориентир; доступны как OTC/индивидуальные | Без простоя; постепенная адаптация | Избыточная пронация, «стартовая» боль, стоячая работа | Ограниченный эффект как моно‑подход в краткосрок | /(2023) |
| Ортезы (чашка пятки/AFO и т.п.) | Перераспределение давления, поддержка свода; добавочная польза при сочетании с упражнениями | Раздражение кожи, снижение комплаенса при громоздкости | Ориентир; требует подбора/контроля | Без простоя; обучение ношению | Выраженная биомеханическая несостоятельность, сопутствующие деформации | Может снижать активность мышц при длительном моноприменении | /(2023) |
| Тейпы (антипронационные/low‑dye) | Краткосрочное уменьшение боли и «first‑step pain» (до 3 недель); хороши как «мостик» | Кожная реакция, зависимость от техники | Ориентир; нужен обученный специалист | Мгновенно; но эффект кратковременный | Острые обострения, тест на отклик к поддержке свода | Не замена упражнениям/обуви; быстрое снижение эффекта | /(2021) |
| Обувные модификации | Стабилизация пятки/свода, амортизация; как часть «core» вместе с растяжкой/образованием | Неподходящая колодка может усилить симптомы | Ориентир; подбор по задаче (амортизация/контроль) | Без простоя; немедленный старт | Повседневная нагрузка, работа «на ногах», ранний спорт‑ретёрн | Без упражнений — неполный эффект | /(2021) |
Главный компромисс: тейп — быстрый, но кратковременный; стельки/обувь — удобны для повседневности, однако максимальный результат достигается только в сочетании с растяжкой и обучением.

Доступность и маршруты по Москве: где пройти диагностику и процедуры?
Маршрутизируем по задачам. При подозрении на фасциопатию/биомеханику первой линией разумна очная оценка у подолога с подбором стелек, тейпов и рекомендаций по обуви; далее при необходимости — направление к ортопеду/спортивному врачу для уточнения плана нагрузки и спортореабилитации. Для верификации мягкотканных признаков фасциита и навигации процедур применяют УЗ‑оценку; при атипии и сомнении на костную патологию — эскалация до рентгена/МРТ по клиническим показаниям.
Где выполнять вмешательства. Консервативные курсы (образование, упражнения, тейпирование, стельки/ортезы) доступны на амбулаторном приёме; при затяжном течении обсуждают вторую линию (например, ударно‑волновые протоколы) после базового курса активной терапии. В сложных случаях маршрутизация к профильным специалистам позволяет синхронизировать диагностику и лечение без пауз между этапами, повышая приверженность и стабильность результата.
Оптимальный маршрут: «подолог (база и подбор) → при необходимости ортопед/спортврач → целевая визуализация → точечная эскалация методов»; приоритет — непрерывность ухода и понятные домашние задачи.

Стоимость/время/ресурсы: на что ориентироваться при обследовании и лечении боли в пятке?
Планируйте этапами. Базовый маршрут обычно включает очную оценку у профильного специалиста стопы, обучение самоменеджменту, подбор обуви/стелек и программу растяжки; такой «активный» старт считается наиболее ценовым и временным эффективным, поскольку снижает потребность в инвазивных процедурах при хорошем соблюдении рекомендаций. Визуализация выбирается по клинике: УЗ‑оценка мягких тканей — первый уровень, рентген для костной патологии, МРТ — при атипии или подозрении на стресс‑перелом; это помогает избегать избыточной диагностики.
Ресурсы — про непрерывность. Для устойчивого эффекта закладывают время на обучение технике упражнений, проверку посадки стелек и контроль нагрузки; краткосрочное тейпирование используют как «мостик» к самостоятельной программе. Вторая линия (например, ударно‑волновые протоколы) обсуждается при недостаточном ответе на базовый курс, с предварительным согласованием целей и критериев прогресса, чтобы избежать длительных и малоэффективных циклов терапии.
Ориентир: «сначала — активная консервативная программа с минимально достаточной визуализацией; эскалация — только при чётких показаниях» — так рационально расходуются время и бюджет без потери эффективности.

Как записаться в клинику «Подология» (Москва)?
Простой маршрут. Для первичного осмотра выберите профиль «подолог/подиатр» и укажите жалобы на пяточную боль; запись доступна через единый колл‑центр и онлайн‑форму, указанные на официальном сайте клиники, где можно выбрать филиал и специалиста. На приём желательно принести используемую обувь/стельки и список перенесённых процедур — это ускорит подбор консервативной программы и определение необходимости визуализации.
Кому к каким специалистам. После первичной оценки подолог может скоординировать маршрут: к ортопеду/спортврачу — при нагрузочных травмах, к дерматологу — при кожной боли, к хирургу — при рефрактерных случаях; контактные данные и расписание специалистов доступны в разделе «Врачи» и «Контакты» на сайте. Онлайн‑каналы (телефон/мессенджеры) поддерживают уточнение вопросов по записи и подготовке к визиту.
Шаги: «онлайн‑запись или звонок → выбор специалиста по профилю → визит с обувью/стельками → план действий и, при необходимости, визуализация» — это экономит визиты и ускоряет старт лечения.

Совет эксперта: как не упустить важное при повторяющейся боли в пятке?
Думайте как о «нагрузочном расстройстве». Отслеживайте триады: объём/интенсивность активности, обувь/покрытие и состояние тканей (утренний «первый шаг», скованность голени); коррекция этих факторов — ядро профилактики рецидивов. Ведите короткий дневник боли и нагрузок, чтобы вместе со специалистом быстро находить триггеры и корректировать план; это повышает приверженность и снижает риск хронизации.
Минимизируйте «зигзаги» терапии. Ставьте реалистичные цели на 4–8 недель для активной программы, используйте тейп как временную поддержку и своевременно решайте вопрос об эскалации (например, УВТ) при недостаточном ответе — по заранее оговорённым критериям. Поддерживайте базу: растяжка фасции/икроножных, подбор обуви/стелек и управление нагрузкой — именно эта связка даёт наиболее стабильные результаты при повседневной и спортивной активности.
Принцип: «меньше инвазивности, больше последовательности» — образование, управляемая нагрузка и проверенные основы реабилитации выигрывают на дистанции и помогают избежать повторных срывов.
Взгляд с другой стороны: когда причина - кожа, нервы или сосуды, а не только фасция?
Не всё — фасциит. Пяточная боль может быть связана с нейропатией/компрессией нервов (tarsal tunnel, ветви медиального/латерального подошвенных нервов, нижний пяточный нерв Бакстера): жгучая боль, парестезии, ночные симптомы и положительные нейродинамические тесты наводят на диагностику туннельных синдромов. Кожные причины включают атрофию жировой подушки пятки и гиперкератоз; сосудистые и системные — от ишемии до спондилоартритов, что требует дифференциального подхода и целевых исследований.
Как распознать и куда идти. Для туннельных синдромов информативны анамнез, провокационные тесты и при необходимости ЭНМГ/УЗ‑навигация; лечение варьирует от разгрузки и ортезирования до декомпрессии при резистентном течении. Рекомендации 2023 подчёркивают необходимость исключать альтернативные диагнозы при пяточной боли: синдром жировой подушки, невральные источники, стресс‑перелом, системные артропатии — маршрутизация к профильным специалистам улучшает исходы.
Подсказка: наличие онемения/жжения, усиления ночью и локальной чувствительности над нервом чаще указывает на нейропатию, а не на изолированную фасциопатию — это меняет план лечения.

Как менялись рекомендации за 10-15 лет: что теперь считается стандартом, а что ушло в прошлое?
От пассивного к активному. По сравнению с версией 2014, обновление 2023 систематизировало акцент на активных вмешательствах: образование, управление нагрузкой, упражнения (включая укрепление стопы/голени) и обоснованное использование ортезирования/обувных стратегий как «ядра» терапии. Разделы по факторам риска, дифференциальной диагностике и осмотру существенно не изменились, но добавлено обновление по визуализации с опорой на рекомендации ACR для рационального выбора методов.
Что стало вторым эшелоном. Электрофизические модальности сместились на вспомогательные роли, а инъекционные подходы и УВТ в CPG обозначены как вне основного объёма физтерапевтической практики, рассматриваются через обзоры и применяются «по показаниям» после неудачи базовой программы. Современный стандарт — «минимально достаточная визуализация + активная реабилитация + адресная биомеханическая поддержка», уходят в прошлое рутинные инъекции и монофокус на «шпоре» без клинической корреляции.
Тенденция десятилетия: меньше инвазивности и пассивных процедур, больше доказательной активной реабилитации и точной дифференциальной диагностики с экономным применением визуализации.

Мини-кейсы: типичные ситуации и чему они учат пациента?
Кейс 1: «утренний первый шаг» у офисного сотрудника. Симптомы стартовой боли и болезненность медиальной пяточной области уменьшаются на фоне образования, растяжки фасции/икроножных и подбора стелек; добавление краткосрочного тейпа ускоряет контроль боли и переход к самостоятельной программе. Вывод: активная база + биомеханическая поддержка эффективнее одиночных пассивных процедур и снижает риск хронизации.
Кейс 2: «жгучая пятка» у бегуна после резкого роста объёма. Парестезии и ночное усиление указывают на возможную нейропатию ветвей подошвенного нерва/тарзальный канал; подтверждение клиникой и тестами меняет тактику на разгрузку нервной ткани, корректировку обуви/техники и, при резистентности, рассмотрение декомпрессии. Вывод: не вся пяточная боль — фасция; нейрогенные причины требуют иного маршрута и вмешательств.
Кейс 3: «болит пятка у пожилого при ходьбе по твёрдому полу». Локальная болезненность центральной пятки, худощавое телосложение и облегчение в мягкой обуви подсказывают синдром жировой подушки; приоритет — амортизация, чашки пятки и ограничение «босых» прогулок по твёрдому покрытию.

FAQ: самые частые вопросы пациентов о боли в пятке
Кратко и по делу. Ниже — ответы на частые вопросы с опорой на современные рекомендации по болям в пятке и плантарной фасциопатии; подход — активная реабилитация, разумная визуализация и адресная поддержка стопы. Формулировки даны для ориентира и не заменяют очную диагностику; при признаках срочности действуйте немедленно согласно разделу «красных флагов» и алгоритмам экстренной помощи (103/112).
Почему боль сильнее утром и после отдыха?
«Боль первого шага» типична для плантарной фасциопатии из‑за ночной укороченности тканей и последующего растяжения при нагрузке; помогает комплекс: растяжка фасции/икроножных, поддерживающая обувь/стельки и краткосрочное тейпирование для снижения напряжения в первые недели. Рекомендации подчёркивают, что изолированные стельки как монотерапия менее эффективны, чем их сочетание с упражнениями и образованием по управлению нагрузкой.
Нужен ли сразу рентген или МРТ при боли в пятке?
Нет, при типичной клинике первично опираются на осмотр и функциональные тесты; визуализация показана при атипичном течении, травме, подозрении на стресс‑перелом/иную патологию или отсутствии ответа на базовую терапию. УЗ‑оценка помогает верифицировать мягкотканные изменения и навигировать процедуры; рентген и МРТ резервируют для сценариев, где результат повлияет на тактику.
Стельки или тейпы: что выбрать для старта?
Тейп даёт краткосрочное облегчение боли и может служить «мостиком» к самостоятельной программе, но эффект ограничен по времени. Стельки (prefab/custom) полезны в составе мульти‑подхода с упражнениями и обучением; как монотерапия они уступают активной реабилитации по стойкости результата.
Когда это точно не «просто фасция» и стоит думать о нервах/коже/костях?
Жгучая боль, ночные парестезии, онемение, локальная болезненность над ходом нерва и положительные нейродинамические тесты подсказывают туннельные синдромы (в т.ч. тарзальный канал). Центральная пятка с худой «подушкой» и боль на твёрдом полу — признак атрофии жировой подушки; внезапная резкая боль с «хлопком», невозможность опоры, выраженный отёк/деформация — повод исключать разрыв ахилла/перелом и действовать срочно (103/112).
Какие методы реально помогают, а что устарело?
Сильные рекомендации: растяжка фасции и икроножных, мануальная терапия по показаниям, краткосрочное тейпирование, стельки в составе программы и ночные шины для стойкой утренней боли. Пассивные электромодальности отходят на второстепенные роли; инъекции и УВТ рассматривают после неудачи базовой активной терапии по индивидуальным показаниям.
Что можно делать дома безопасно, чтобы ускорить улучшение?
База: поддерживающая обувь с амортизацией, фасциальная и икроножная растяжка, постепенное наращивание активности без «рывков»; холод через ткань краткими сессиями после нагрузки допустим как симптоматическая мера. Ведение дневника «нагрузка–симптом» и оценка отклика на обувь/покрытие помогают точнее дозировать шаги программы и повышают приверженность.
Когда обращаться срочно и что считать «красными флагами»?
Травма с деформацией, «хлопок» в голени/пятке, невозможность опоры, нарастающий отёк/покраснение с жаром, выраженное ухудшение с системными симптомами, подозрение на перелом/разрыв, а также диабет с признаками инфекции — повод немедленного обращения за экстренной помощью (103/112). При сохранении сильной боли, возвращающихся симптомах или неврологических признаках требуется внеплановая очная оценка для уточнения причины и тактики.
Главное — точный диагноз и последовательность. Боль в пятке чаще решается без операции: помогают образование, управление нагрузкой, упражнения для фасции и икроножных, а также разумный выбор обуви/стелек; визуализация нужна выборочно, когда результат влияет на тактику лечения. До визита стоит подготовить список симптомов и факторов нагрузки (обувь, покрытие, объём активности) и взять используемые стельки — это ускорит планирование безопасной программы. Очная консультация у подолога/ортопеда поможет подтвердить причину (фасция, нервы, кожа, кость) и согласовать шаги, а телемедицина годится лишь для общих ориентиров: решение принимается на очном приёме.
Запишитесь на первичный приём к подологу — вместе выберем безопасные шаги и удобный маршрут обследования: подолог. Имеются противопоказания. Нужна консультация специалиста.