Боль в плюснефаланговых суставах: к какому специалисту идти сначала - подолог, ортопед-хирург стопы или ревматолог?
Сначала — к тем, кто оценивает походку и обувь. Подолог или подиатр помогает при перегрузке переднего отдела стопы, натоптышах, изменении биомеханики и выборе стелек; при признаках травмы, деформации или стойкой потере опоры нужен ортопед-хирург стопы. Если присутствуют утренняя скованность мелких суставов, симметричность, припухание, эпизоды воспаления с лихорадкой или подозрение на подагру/псориатический артрит — целесообразен визит к ревматологу после базовой оценки стопы.
Маршрут обычно ступенчатый: первичная оценка нагрузки и обуви (подолог/подиатр), при необходимости — визуализация и коррекция биомеханики у ортопеда; при системных симптомах — ревматологическая верификация с лабораторным и инструментальным подтверждением. Для пациентов с длительной «работой на ногах», узкой обувью или недавним ростом активности первичный осмотр рационально начинать с специалиста по стопе; при ночной боли, похудании, лихорадке и утренней скованности — не затягивать с ревматологическим скринингом.
Косвенные подсказки: локальная болезненность плюснефалангового сустава без парестезий чаще указывает на перегрузку/метатарзалгию; жгучая боль с «камушком в обуви» и онемением — вероятнее неврома; травмирующее переразгибание большого пальца на твердом покрытии — типичная история для «turf toe» (травмы первого ПФС) и повод к ортопеду. При сомнениях стартовать у подолога/подиатра, который сориентирует к профильному врачу и назначит щадящую разгрузку до дообследования.
Внутренние ресурсы для записи: Подолог — базовая оценка и подбор стелек; при выраженной боли/деформации — Ортопед; при подозрении на системное воспаление — лабораторный блок Анализы крови по направлению специалиста.
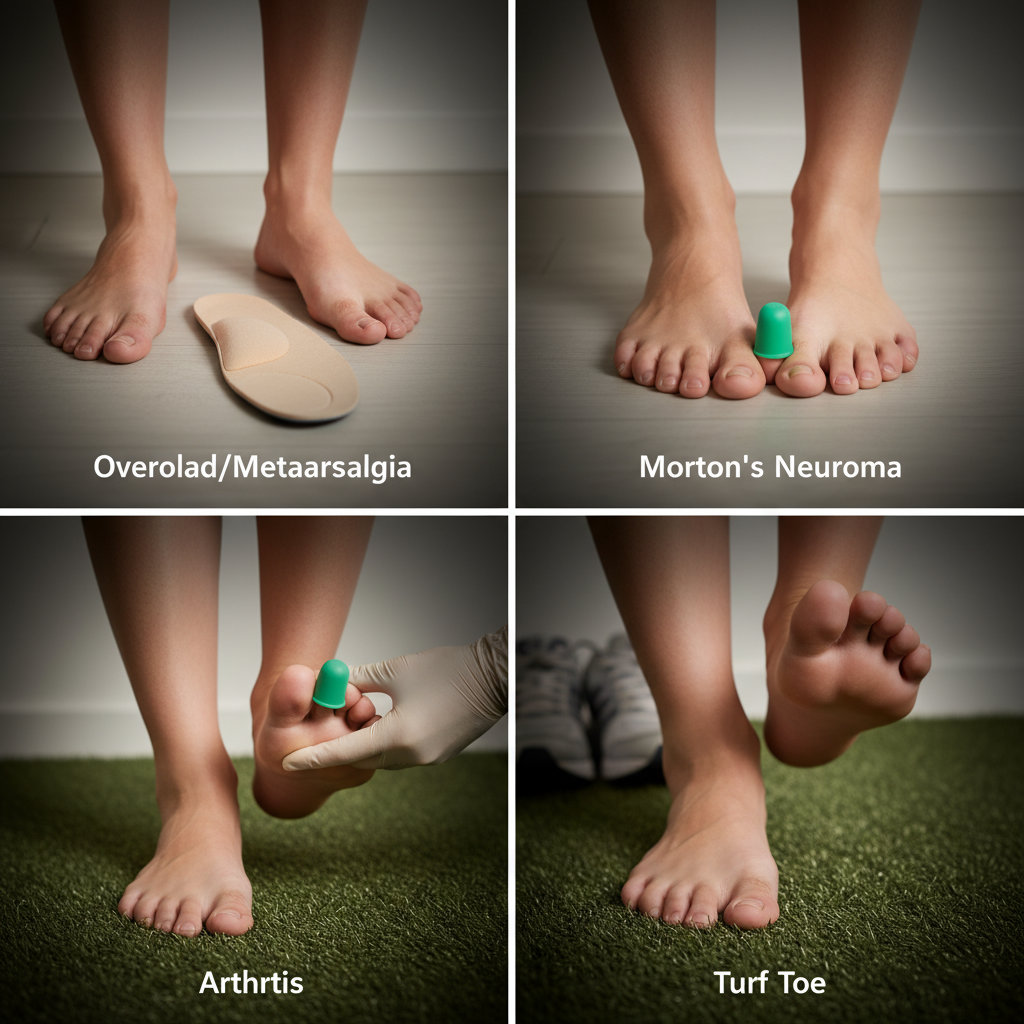
Какие симптомы помогают отличить перегрузку, артрит, неврому Мортона и «травму травы» большого пальца?
Сигналы различаются типом боли и триггером. Перегрузка/метатарзалгия чаще даёт колющую или ноющую боль в «подушечках» стопы, усиливающуюся при нагрузке и уменьшающуюся в покое; ощущение «камешка в обуви» нередко, но парестезии минимальны. Неврома Мортона характеризуется жгучей болью между 3–4 плюсневыми костями с иррадиацией в пальцы, покалыванием/онемением и облегчением после снятия узкой обуви или массажа. Артрит более вероятен при утренней скованности, припухании, тепле кожи и симметрии поражения, особенно на фоне системных признаков. «Turf toe» (переразгибание 1-го ПФС) проявляется острой болью у основания большого пальца после рывка/упора на твёрдом покрытии, нередко с припуханием и болезненностью при разгибании.
- Метатарзалгия
- Боль в переднем отделе стопы, хуже босиком на твёрдом, лучше с амортизацией; провоцируют рост активности, узкая обувь, истончение жировой подушки.
- Неврома Мортона
- Локальная жгучая боль между 3–4 пальцами, «складка носка», парестезии; облегчение после снятия тесной обуви; механическое сдавление нерва — ключ.
- Воспалительный артрит
- Отёк, тепло, ограничение движений, возможна симметричность и утренняя скованность; нужен системный скрининг и очная оценка.
- Turf toe
- Острое переразгибание 1-го ПФС, боль, отёк/кровоподтёки; при тяжёлых повреждениях возможна нестабильность и ограничение опоры.
Жгучая боль с онемением и локализацией между 3–4 плюсневыми головками типична для невромы, тогда как более диффузная болезненность «подушечек» без выраженных парестезий — чаще механическая метатарзалгия.
Дополнительные ориентиры для самооценки симптомов
При «turf toe» нередко слышен или ощущается «щелчок» в момент травмы; боль усиливается при тыльном сгибании большого пальца и отталкивании при ходьбе или беге. Неврома ухудшается в узкой/жёсткой обуви, метатарзалгия — при длительном стоянии и беге; артритные боли могут сопровождаться ночной болью и общими симптомами.
Когда это срочно: какие «красные флаги» требуют немедленной помощи и вызова 103/112?
Когда срочно: выраженная деформация или подозрение на вывих/перелом; резкая боль с невозможностью сделать ≥4 шага; быстро нарастающий отёк, гематома, изменение цвета или похолодание пальцев; признаки инфекции (лихорадка, нарастающее покраснение, гной); внезапное онемение/потеря пульсации; травма с механизмом гиперразгибания большого пальца и прогрессирующей нестабильностью — звоните 103/112.
- Системные «красные флаги»: необъяснимая ночная боль, похудание, выраженное недомогание; подозрение на гнойный процесс — немедленная очная оценка.
- Травматические признаки тяжести: выраженная боль и отёк у 1-го ПФС после переразгибания, кровоподтёки, ограничение движений, «провал» опоры — исключать тяжёлую травму «turf toe»/повреждение подошвенной пластинки.
Если присутствует один или несколько пунктов, не откладывайте: безопаснее рассматривать ситуацию как потенциально серьёзную до исключения опасной патологии — звоните 103/112.

Что можно сделать дома безопасно до визита к врачу?
Главная цель — разгрузить передний отдел стопы. Выбирайте обувь с широким носком, амортизацией и небольшим перепадом, используйте мягкие стельки или метатарзальные пелоты, чтобы перераспределить давление с «подушечек» стопы. Краткие сеансы местного охлаждения через ткань и отдых с приподнятой стопой обычно уменьшают нагрузочную боль; временно переключайтесь на низкоударную активность (плавание, велосипед), если ходьба и бег усиливают симптомы. При склонности к перегрузке помогает корректировка объёма шагов и смена изношенной обуви; при стойких жалобах полезна очная оценка посадки обуви и походки.
- Что можно дома: 1) отдых и подъём стопы; 2) холод краткими сеансами через ткань; 3) обувь с широким носком, амортизацией, при необходимости метатарзальные подушечки.
- Уязвимые группы: при сахарном диабете, нейропатии, выражених деформациях порог очного визита ниже; самоконтроль кожи стоп после нагрузки обязателен.
В качестве промежуточной меры допустима временная модификация активности и опорного режима до очной консультации, особенно если симптомы возникли после повышения нагрузки или смены обуви.

Чего делать не стоит при боли в плюснефаланговых суставах?
Избегайте действий, усиливающих перегрузку и раздражение тканей. Тесная и жёсткая обувь, высокий каблук и тонкая подошва повышают давление на головки плюсневых костей и могут поддерживать болевой цикл. Интенсивный бег/прыжки и «через боль» тренировки повышают риск стресс-повреждений; длительное хождение босиком по твёрдому полу тоже неблагоприятно при метатарзалгии. Самостоятельные жёсткие мануальные манипуляции с форсированным разгибанием большого пальца после микротравмы небезопасны, как и длительное горячее прогревание при отёке.
- Чего не делать: 1) носить узкую обувь/высокие каблуки при боли; 2) продолжать высокоударные нагрузки «через боль»; 3) длительно ходить босиком по твёрдому; 4) агрессивно «разрабатывать» 1-й сустав после переразгибания; 5) применять тепло при выраженном отёке.
- Когда обращаться очно: если боль сохраняется несмотря на разгрузку, появляются онемение, усиливающийся отёк или ощущение нестабильности — нужна очная оценка походки и обуви.
Правильно выбранная обувь и ограничение триггеров часто уменьшают симптомы; при повторных эпизодах стоит рассмотреть подбор стелек и оценку биомеханики у специалиста по стопе.
Как диагностируют: какие осмотры, тесты и снимки реально информативны?
Диагноз начинается с клиники и осмотра под нагрузкой. Важно определить локализацию боли, связь с обувью/активностью и оценить походку; при подозрении на нестабильность второго плюснефалангового сустава информативен «drawer test» (переднезадний сдвиг пальца): сообщения указывают на высокую специфичность около 99,8% и чувствительность порядка 80–91% против интраоперационного стандарта, УДД — умеренный. Признаки расширения межпальцевого промежутка и утраты «касания пола» пальцем также коррелируют с разрывом подошвенной пластинки.
Из изображений стартуют с рентгена стопы в положении нагрузки для оценки длины лучей, перегруза, артроза/деформаций; при ранних стрессовых повреждениях рентген может быть нормальным. Ультразвук полезен для мягких тканей (подошвенная пластинка, бурситы, неврома) и ранних стресс-переломов, показывая чувствительность порядка 0,80 и специфичность около 0,71–0,76 в сравнении с МРТ, которая остаётся «золотым стандартом» при спорных случаях. КТ применяют точечно для костной архитектуры и предпланирования операций; выбор метода зависит от клинической гипотезы и доступности.
Подготовка к исследованиям и маршрутизация
Перед визуализацией обычно достаточно удобной одежды и информации о симптомах; отмена процедур/препаратов обсуждается персонально, обычно за несколько дней — сроки согласуйте с врачом. Для подбора тактики рациональна связка: клиническая проба + рентген под нагрузкой → УЗИ при подозрении на мягкотканный источник боли → МРТ при неясной картине или планировании вмешательства.
Для очной оценки и подбора опорных решений можно записаться к специалисту по стопе: Ортопед или Подолог — по направлению и доступности.
Сочетание клинических тестов (включая «drawer test») и визуализации повышает точность: ультразвук дополняет осмотр динамической оценкой, МРТ уточняет мягкотканные и костные причины при отрицательном рентгене.
Насколько точны методы: чувствительность/специфичность рентгена, УЗИ и МРТ для разных причин боли?
Точность зависит от цели исследования. Для разрыва подошвенной пластинки мета‑анализы показывают преимущество МРТ: чувствительность около 89–95%, специфичность 54–83%; УЗИ обычно имеет высокую чувствительность (≈91–96%) при более низкой специфичности (≈25–33%). При подозрении на неврому Мортона и мягкотканные причины боли УЗИ полезно как динамический метод, но МРТ лучше локализует сопутствующую патологию при спорной картине. Рентгенография под нагрузкой необходима для оценки длины лучей, артроза и деформаций; при ранних стресс‑повреждениях чувствительность ограничена, зато метод базовый и доступный.
При артрозе 1‑го плюснефалангового сустава рентген под нагрузкой выявляет остеофиты и сужение щели; добавление боковой проекции повышает выявляемость, а УЗИ/МРТ уточняют мягкотканные изменения и ранние признаки без рентгенологических находок. В клинике стабильности малых ПФС полезны физикальные тесты: «drawer‑test» демонстрирует высокую специфичность (до ≈99%) и чувствительность порядка 80–91% против интраоперационного эталона, дополняя визуализацию. Выбор метода делают по клинической гипотезе: мягкие ткани/ранние стресс‑переломы — сначала УЗИ, спорные случаи — МРТ; костная архитектура/деформации — рентген под нагрузкой.
МРТ превосходит УЗИ в суммарной точности для разрыва подошвенной пластинки, тогда как УЗИ остаётся быстрым и чувствительным скринингом, особенно при динамической оценке под нагрузкой.
Какие основные причины у взрослых: биомеханика стопы, артроз 1-го ПФС, подвывихи/нестабильность, подагра?
Причины часто комбинируются. Механическая метатарзалгия связана с дисбалансом нагрузки: длинный II луч, перегиб/пронация, истончение жировой подушки, узкая или жёсткая обувь — перегружают головки плюсневых костей и вызывают боль при стоянии и ходьбе. Артроз 1‑го ПФС (hallux rigidus) — дегенерация хряща и остеофиты у основания большого пальца, проявляющиеся болью и ограничением дорсального сгибания; риск выше при повторной перегрузке, деформациях и с возрастом. Подвывих/нестабильность малых ПФС часто связаны с повреждением подошвенной пластинки; клинически — «уход» пальца вверх/латерально, боль при перекате и положительный «drawer‑test».
Подагра может дебютировать резкой болью и отёком в области 1‑го ПФС; приступ провоцируют пищевые факторы, алкоголь, сопутствующие болезни; в межприступный период симптомы могут исчезать, что требует настороженности при интерпретации. В реальной практике встречаются сочетания: артроз 1‑го ПФС с вторичной перегрузкой II–III лучей, или нестабильность малых ПФС на фоне изменённой биомеханики; поэтому осмотр походки и обуви — основа планирования коррекции.
Hallux rigidus — наиболее частая дегенеративная патология первого ПФС у взрослых; механические факторы и возраст — ключевые драйверы её прогрессии.

Чем отличаются причины у спортсменов и людей «на ногах»: перегрузка, обувь, покрытия?
Триггеры различаются профилем нагрузки. У спортсменов преобладают высокоударные и рывковые механизмы: травма переразгибания 1‑го ПФС («turf toe») на жёстких покрытиях, ранние стресс‑реакции костей плюсны, раздражение подошвенной пластинки при спринте и прыжках. Неподходящая спортивная обувь (узкий носок, малый «toe box», недостаточная жёсткость носка) усиливает риск невромы и метатарзалгии; смена покрытия и рост объёма тренировок — типичные предикторы обострений.
У работников «на ногах» главные факторы — длительное стояние, твёрдый пол, изношенная обувь без амортизации и высокий каблук; это ведёт к хронической перегрузке переднего отдела, бурситам и прогрессии артроза 1‑го ПФС. Профилактика включает амортизирующую подошву, широкий носок, при необходимости метатарзальные пелоты и индивидуальные стельки, а также управление временем стояния/перерывами; корректировка биомеханики и условий труда снижает риск рецидивов.
Жёсткие покрытия и рывковые нагрузки — «спорт‑триггеры», тогда как длительное стояние и неподходящая обувь — «профессиональные» драйверы метатарзалгии и артроза 1‑го ПФС.
Как лечить без операции: стельки, метатарзальные пелоты, тейп, обувь с рокером, ЛФК и разгрузка - когда и кому помогает?
Начинать с разгрузки и коррекции биомеханики. Стельки и метатарзальные пелоты перераспределяют давление с головок плюсневых костей и уменьшают болевую нагрузку при метатарзалгии; доказана способность снижать плантарное давление и улучшать переносимость ходьбы. Обувь с рокер‑носом и жёсткой подошвой снижает тыльное сгибание 1‑го ПФС и пиковые нагрузки, что полезно при артрозе первого сустава и болезненности при перекате. Тейпирование и жёсткие вставки (Morton extension/карбоновые пластины) ограничивают болезненные амплитуды большого пальца, облегчая ходьбу при hallux rigidus и после подострых травм.
ЛФК с акцентом на короткие мышцы стопы, контроль пронации, мягкую мобилизацию икроножных/камбаловидных мышц и работу над шагом помогает уменьшать перегрузку переднего отдела; при сниженной силе сгибателей пальцев упражнения улучшают распределение нагрузки и баланс. Для людей «на ногах» и бегунов важны периодизация активности и амортизирующая обувь; адресный подбор ортезов и пелот повышает приверженность и эффект.
В РКИ у пациентов с артрозом 1‑го ПФС предформованные ортезы и обувь с рокером показали сопоставимое снижение боли; выбор делают по удобству и доступности, поддерживая приверженность.
Практический ориентир: при локальной болезненности «подушечек» — пелота и обувь с амортизацией; при боли и ограничении разгибания в 1‑м ПФС — рокер, жёсткая стелька/вставка, тейпирование; при нестабильности малых ПФС — разгрузка и временная фиксация плюс ЛФК для контроля переката. Для подбора стелек и обуви удобна запись к специалисту: Стельки и ортозы.

Какие лекарства могут назначить врач и какие есть противопоказания и взаимодействия?
Медикаменты — поддержка, не замена коррекции нагрузки. При механической боли применяются анальгетические и противовоспалительные средства по назначению врача, с учётом ЖКТ‑рисков, сердечно‑сосудистых факторов и взаимодействий; длительная самостоятельная терапия не рекомендована. При подагрическом воспалении тактика и выбор препаратов зависят от фазы (приступ/межприступ) и сопутствующих заболеваний; подбор схем выполняется очно, с лабораторным мониторингом. Местные средства и кратковременные курсы системной терапии рассматриваются как мост к реабилитации и разгрузке, а не как долгосрочное решение.
На что обратить внимание по безопасности
- Анамнез язвенной болезни, СС‑риски, ХБП/печёночная недостаточность — повод к индивидуальному выбору и ограничению длительности курсов.
- При подозрении на инфекцию, выраженный отёк и лихорадку — медикаменты не заменяют очную диагностику; при ухудшении — 103/112.
Оптимальная стратегия сочетает адресную фармакотерапию с ортезированием, обувью и ЛФК, что снижает пиковые нагрузки и потребность в длительном приёме обезболивающих. При системных артритах и частых приступах подагры требуется профильное ведение и лабораторный контроль; направления на исследования оформляет врач.
Когда нужны инъекции или иммобилизация, и какие риски и ограничения учитывать?
Инвазивные методы — по показаниям и после базовой разгрузки. В некоторых случаях рассматривают внутрисуставные/периартикулярные инъекции для 1‑го ПФС или зон перегрузки как краткосрочный вариант при недостаточном эффекте консервативной терапии; однако доказательства по 1‑му ПФС ограничены, а эффект часто преходящий. При нестабильности малых ПФС и травмах подошвенной пластинки кратковременная иммобилизация (жёсткая обувь/ботинок, ограничение разгибания) помогает контролировать боль и защитить ткани, затем переходят к ортезированию и ЛФК.
- Риски инъекций: возможна атрофия жировой подушки, депигментация, телангиэктазии; при многократных инъекциях в зону повреждённой подошвенной пластинки — теоретическое усиление нестабильности.
- Ограничения: инъекции не исправляют биомеханику; без разгрузки и обувных модификаций эффект кратковременен, а риск рецидива выше.
Выбор между инъекцией и иммобилизацией зависит от диагноза: при острых повреждениях 1‑го ПФС предпочтительна защитная фиксация/жёсткая подошва; при воспалённой бурсе или очаговой болезненности — обсуждается прицельная инъекция с ультразвуковым наведением, после информированного согласия и с последующим ортезированием. Для очной тактики и подбора средств фиксации доступен приём у Ортопед.
Когда показана операция при артрозе 1-го ПФС, молоткообразных пальцах и нестабильности малых суставов?
Хирургия — при стойких симптомах несмотря на консервативную терапию. При артрозе 1‑го ПФС (hallux rigidus) рассматривают хейлектомию на ранних стадиях с сохранением движений либо артродез/артропластику при выраженном ограничении и постоянной боли, нарушающей ходьбу и работу. При молоткообразных пальцах показаниями служат фиксированная деформация, болезненные мозоли, неэффективность обувных модификаций и ортезов; выполняют коррекцию мягких тканей/остеотомии по типу и уровню деформации. При нестабильности малых ПФС (повреждение подошвенной пластинки) после периода разгрузки и ортезирования возможны шов/репарация пластинки, стабилизирующие остеотомии — при сохраняющейся боли, «уходе» пальца и положительных тестах.
Выбор методики зависит от стадии, активности и ожиданий: хейлектомия у активных пациентов с сохранным диапазоном, артродез — при выраженном болевом синдроме и низких требованиях к амплитуде; при деформациях малых лучей комбинируют мягкотканные и костные вмешательства. До операции необходимы рентген‑снимки под нагрузкой и обсуждение возврата к активности; реабилитация и обувные рекомендации — часть плана для снижения риска рецидива перегрузки.
Артродез 1‑го ПФС остаётся «надёжной» опцией при тяжёлом артрозе с предсказуемым обезболиванием и высоким функциональным удовлетворением; хейлектомия эффективна на ранних стадиях при сохранённом движении.
Сравнение: ортезы и стельки vs инъекции vs хирургия - показания, риски, доступность в Москве
| Метод | Эффективность | Риски/побочные | Ресурсы/стоимость | Восстановление | Кому подходит | Ограничения | Источник (год) |
|---|---|---|---|---|---|---|---|
| Ортезы/пелоты/рокер‑обувь | Снижение боли и давления в переднем отделе; улучшение функции при метатарзалгии и hallux rigidus | Дискомфорт адаптации, мозоли при неверном подборе | Ориентир: консультация и подбор в клинике, возможен индивидуальный заказ | Дни–недели на адаптацию | Механическая боль, начальные стадии артроза, подготовка к спорту/работе «на ногах» | Не корректирует выраженные деформации | /(2016); /(2023) |
| Инъекции (периартикулярные/внутрисуставные) | Краткосрочное облегчение при воспалительных очагах/бурзитах | Атрофия жировой подушки, депигментация, усиление нестабильности при многократных инъекциях | Ориентир: выполняются по показаниям, часто под УЗ‑наведением | Часы–дни; ограничение нагрузки по согласованию | Локальные воспалительные боли при неэффективности базовой разгрузки | Не исправляют биомеханику; эффект преходящий | /(1999); /(2020) |
| Хирургия (1‑й ПФС, молоткообразные пальцы, нестабильность ПФС) | Выраженное и устойчивое снижение боли при корректных показаниях | Инфекция, несращение/пересращение, резидуальная боль, ограничения обуви | Ориентир: требует предоперационной оценки и реабилитации | Недели–месяцы, по методике | Стойкая боль и дисфункция после консервативной терапии | Риск осложнений, период восстановления | /(2023); /(2019); /(2020) |
Главный компромисс: консервативные методы безопаснее и обратимее, но ограничены при фиксированных деформациях; хирургия даёт более стойкий эффект ценой операционных рисков и восстановления.

Стоимость/время/ресурсы: на что ориентироваться при диагностике и лечении в Москве?
Планируйте маршрут и время. Обычно стартуют с очной оценки у профильного специалиста по стопе, затем при необходимости подключают визуализацию под нагрузкой и подбор ортезов/обуви; часть услуг доступна в одном центре, что сокращает визиты. При выраженных деформациях и планировании оперативной тактики закладывают время на предоперационную подготовку и реабилитацию; для занятых пациентов полезна опция дистанционной записи и согласование визитов в один день.
- Диагностика: консультация специалиста по стопе; по показаниям — инструментальная визуализация; подбор стелек/ортезов и обучение уходу за стопой.
- Лечение: ортезирование и обувные решения для снижения нагрузки; по показаниям — инъекции/процедуры; при стойкой дисфункции — консультация хирурга стопы.
Ориентиры помогают спланировать время и ресурсы без лишних визитов; запись к соответствующему специалисту доступна на страницах услуг, включая Ортопед и Стельки и ортозы.

Профилактика рецидивов: обувь, нагрузка, масса тела, контроль сопутствующих болезней - что действительно влияет?
Фундамент — разгрузка и стабильная обувь. Выбор пары с широким носком, достаточной амортизацией и, при необходимости, рокер‑подошвой уменьшает пиковые давления в переднем отделе и снижает риск «возврата» метатарзалгии и боли в 1‑м ПФС. Ротация обуви и контроль износа подошвы помогают поддерживать равномерное распределение нагрузок; предформованные ортезы дают эффект, сопоставимый с рокер‑обувью при боли в 1‑м ПФС, поэтому ориентируются на комфорт и приверженность. Регулярные упражнения для коротких мышц стопы и икроножного комплекса улучшают контроль переката и уменьшают перегрузку головок плюсневых костей.
Контроль массы тела снижает суммарную ударную нагрузку на передний отдел; при диабете и нейропатии критичны ежедневный осмотр стоп, ношение носков и обуви даже дома и раннее обращение при появлении предъязвенных изменений по практическим рекомендациям IWGDF. У лиц с активными тренировками полезна периодизация, постепенное наращивание объёма и учёт жёсткости покрытий для профилактики стресс‑реакций плюсны; при «работе на ногах» — перерывы и амортизирующие стельки.
Структурированное обучение уходу за стопами при диабете и постоянное ношение обуви/носков дома доказательно уменьшают риск осложнений и рецидивов проблем переднего отдела.

Совет эксперта: какие ошибки лечения встречаются чаще всего и как их избежать?
Частые промахи — «лечить боль, а не нагрузку». Ошибка №1: класть мягкую подушку прямо под болезненную зону — это повышает локальное давление; правильно располагать пелоту проксимальнее головок плюсневых костей, чтобы переносить нагрузку назад. Ошибка №2: продолжать высокоударные тренировки и носить узкую/жёсткую обувь — корректнее временно перейти на низкоударную активность и подобрать пару с амортизацией и достаточным «toe box».
Ошибка №3: рассчитывать на длительный эффект только от инъекций — без коррекции обуви и ортезирования облегчение краткосрочно; обсудить биомеханику и план реабилитации заранее. Ошибка №4: игнорировать «сигналы» системного воспаления или нейропатии — при утренней скованности, отёке, кожных изменениях и онемении требуется профильное обследование и маршрутизация, а не самолечение.
«Правильная пелота — за головками плюсны, правильная обувь — с объёмом в носке и амортизацией: это даёт больше, чем попытка «долепить» мягкость в точку боли».

Взгляд с другой стороны: что важно сообщать врачу, если есть ревматические болезни или сахарный диабет?
Полная картина ускоряет точный план. При ревматических болезнях важно сообщить длительность утренней скованности, симметричность болей, текущую базисную терапию и последние обострения — это помогает отличить перегрузку от воспаления и выбрать исследования и обувные решения. При сахарном диабете укажите уровень гликемического контроля, наличие/степень нейропатии, эпизоды язв и любые недавние мозоли/покраснения — это влияет на выбор ортезов, плотность наблюдения и порог вмешательств по IWGDF.
Полезно приносить на приём часто носимую обувь и стельки, фото кожи проблемных зон и дневник нагрузки/боли за 1–2 недели — так легче связать симптомы с конкретными триггерами и скорректировать план без задержек. Для оценки и подбора решений доступна очная консультация специалиста по стопе: Ортопед — с фокусом на биомеханику и профилактику рецидивов.
Короткий чек‑лист перед визитом
- Список лекарств (включая инъекции в стопу) и даты последних обострений/язв.
- Пара «рабочей» обуви и стелек для оценки износа и объёма носка.

FAQ: самые частые вопросы пациентов
Короткие ответы на ключевые сомнения. Что выбрать сначала — стельки или «рокер»-обувь? Оба подхода снижают боль при 1‑м ПФС; ориентир — комфорт и приверженность, часто помогают их комбинации. Нормально ли, что «пелота» усилила боль? Частая причина — её расположение слишком дистально; пелоту ставят проксимальнее головок плюсневых костей, чтобы переносить нагрузку назад. Нужно ли полностью прекращать спорт? Обычно переходят на низкоударные активности с постепенным возвратом, фокус — на разгрузке и обуви.
Помогут ли инъекции «вылечить» метатарзалгию? Это краткосрочный метод для очагового воспаления; без коррекции биомеханики эффект непродолжителен. Когда срочно? Выраженная деформация/подозрение на вывих или перелом, нарастающий отёк/изменение цвета пальцев, лихорадка и гной — звонить 103/112. Что приносить на приём? Часто носимую обувь и стельки, фото проблемных зон, список лекарств и короткий дневник нагрузки/боли за 1–2 недели.
Нужны ли анализы перед визитом?
Целенаправленные исследования назначают по жалобам; при подозрении на системное воспаление/подагру полезны лабораторные тесты по направлению врача.

Как записаться в клинику «Подология» (Москва)?
Доступны очные и дистанционные форматы. Удобно начать с онлайн‑приёма: раздел «Онлайн‑консультация врача» позволяет выбрать специалиста (подолог, ортопед, дерматолог), согласовать время и формат связи, после чего получить рекомендации и маршрут дальнейших обследований. Для оценки биомеханики и подбора опорных решений доступна очная запись к специалисту по стопе в соответствующем разделе сайта.
На визит стоит взять повседневную обувь и стельки, список принимаемых препаратов и краткую историю жалоб — это ускорит подбор тактики без лишних визитов. Для тех, кто живёт далеко или ограничен по времени, дистанционная консультация помогает предварительно спланировать обследования и подготовить результаты к очной встрече.
Главное — определить источник боли и согласовать план действий. Безопасно начать с разгрузки переднего отдела, удобной обуви с широким носком и фиксацией триггеров в коротком дневнике; к очному осмотру подготовить список заболеваний, перенесённых травм и текущих препаратов, а также принести часто носимую обувь и стельки. Оптимальный маршрут — профильный осмотр у подолога/подиатра или ортопеда‑хирурга стопы для оценки биомеханики, а при признаках системного воспаления — консультация ревматолога; инъекции и операции рассматриваются только после базовой разгрузки и под контролем специалиста. Телемедицина помогает получить общие ориентиры и подготовить визит, но окончательные решения принимаются очно после осмотра и, при необходимости, визуализации.
Записаться на первичную консультацию специалиста по стопе можно онлайн — выберите удобное время в разделе Онлайн‑консультация врача; при необходимости врач сориентирует на очный приём и дообследование. Имеются противопоказания. Нужна консультация специалиста.